
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
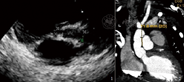
男,2岁1个月,体质量10 kg。心率增快1年,发现先天性心脏病2个月。查体:心率140次/分,心前区胸骨左缘3-4肋间可闻及3/Ⅵ级收缩期杂音。心电图示:窦性心律,左心房、右心室肥大。超声心动图示:主动脉弓中断,主动脉发育小,瓣下最窄处内径0.36 cm,瓣环0.62 cm(图1);肺动脉高压46 mmHg(1 mmHg=0.133 kPa);室间隔缺损1.7 cm,膜周融合型,双向分流;动脉导管未闭,肺动脉端0.75 cm,双向分流。血管造影示:肺动脉收缩压、舒张压、平均压为79、41、59 mmHg,升主动脉直径7.1 mm。诊断:主动脉弓中断(B型),主动脉狭窄、左心室流出道梗阻、室间隔缺损、动脉导管未闭、肺动脉高压。

2014年7月于体外循环下行Yasui手术。术中见动脉导管未闭为管型,10 mm,体外循环开始前予以缝扎离断。室间隔缺损为膜周向肺动脉瓣延伸,自体心包补片形成内隧道连接左心室和肺动脉瓣。在肺动脉瓣上1 cm离断主肺动脉,升主动脉在主动脉瓣窦上1 cm离断,二者近心端行端端吻合。充分游离主动脉弓及其分支,选择性脑灌注下(28℃),头臂干和左锁骨下动脉于中断处分别向上剪开,自升主动脉延长切口至降主动脉,主动脉离断处后壁端端吻合,前壁采用牛心包补片扩大。16号牛颈静脉管道连接主肺动脉远心端与右心室流出道。保留卵圆孔(3 mm)。术中食管超声心动图提示室间隔缺损无残余分流;降主动脉吻合口0.45 cm,流速2.0 m/s;肺动脉管道和右心室流出道吻合口0.5 cm,流速2.7 m/s。体外循环283 min,主动脉阻断138 min。延迟关胸,带气管插管回心脏重症监护室。
术后第4天延迟关胸。呼吸机辅助114.8 h,住重症监护室5天。予以全胃肠外营养、呼吸机支持,同时应用多巴胺、肾上腺素维护心功能。术后16天复查超声心动图示:肺动脉瓣轻度反流,主动脉-肺动脉吻合口无梗阻,心房水平双向分流,管道瓣膜轻度反流。心脏CT 、三维重建示升主动脉与肺总动脉吻合口直径约11.8 cm。(图2)。
患儿病情稳定后出院,住院22天。
随访2个月,患儿一般情况可,复查超声心动图示:心室水平无残余分流;DKS流速增快,吻合口处内径0.87 cm,流速2.05 m/s;降主动脉无明显梗阻,压差20mmHg;肺动脉无明显梗阻,压差21 mmHg;卵圆孔保留。
主动脉弓中断约占先天性心脏病的1.5%,其中B型约占70%[1]。如不及时手术,超过90%的患儿在出生后1年内死亡。超声心动图和心导管造影是诊断的必要方法,可提供解剖学资料、评价肺动脉高压以判断能否手术的主要指征。本例患儿心导管造影显肺动脉收缩压、舒张压、平均压为79、41、59 mmHg,无手术禁忌证。
B型主动脉弓中断易合并主动脉瓣及瓣下狭窄[2]。其左心室流出道狭窄的主要原因为胚胎发育期间动脉圆锥间隔的向后、向左移位和主动脉瓣病变(两叶主动脉瓣、主动脉瓣/瓣环发育不良等)。若处理不当,术后再狭窄发生率高、病死率高。目前国内多数中心采用的是VSD补片上缘置于左心室面、切除狭窄处肥厚肌肉或切开主动脉瓣交界等。Yasui手术[3]为补片形成心内隧道连接左心室和肺动脉瓣、升主动脉和主肺动脉近心端端端吻合形成左心室双流出道、重建主动脉弓以及右心室-肺动脉的连续性。
根据术前超声心动图提示本例患儿按常规方法处理左心室流出道的可能造成术后左心室流出道再狭窄、影响左心室功能,增加围术期死亡风险。有报道认为,LVOT最窄处内径小于0.4 cm的婴幼儿是Yasui术式的手术适应证[2,4],因此我们采用Yasui手术Ⅰ期治疗本例患儿。术中评估室间隔缺损大小至关重要,如果小于肺动脉瓣则需要考虑扩大。本例患儿室间隔缺损从膜部延伸到肺动脉瓣,有利于建立内隧道;28℃选择选择性脑灌注支持下行主动脉弓重建,既保证了充足的手术时间,又降低了脑部并发症发生的概率。管道重建右心室流出道和肺主动脉补片扩大法,保证腔内空间充足,可部分避免吻合部位对左主支气管造成压迫。
主动脉弓中断合并左心室流出道梗阻是外科手术的难点,其中对于左心室流出道梗阻的处理指征更是争论的热点。我们采用Yasui手术Ⅰ期根治主动脉弓中断合并严重左心室流出道梗阻,术后近期效果较好,但仍需远期随访。


























