
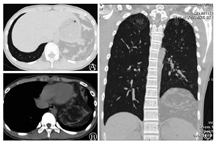
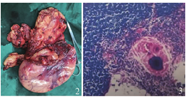
15岁男性患者,左下腹疼痛。胸部CT检查示左侧纵隔及左下胸腔见混杂密度团块影,较大界面约13.2 cm×9.7 cm,其内大部呈脂肪密度,伴多发条状软组织密度。第7肋间进胸行肿瘤切除术,肉眼见肿瘤呈结节状,大小20.5 cm×15.5 cm×7.0 cm,外附光滑包膜,切面灰白,实性,质软,为胸腺组织,小叶结构清楚,髓质内见钙化,未见萎缩。病理检查示(左侧纵隔肿物)形态学结合免疫组化符合真性胸腺增生。患者术后恢复可,定期随访。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
男,15岁。因左下腹疼痛就诊当地医院,胸部CT检查示左侧中下纵隔占位。就诊我院后复查胸部CT检查示:左侧纵隔及左下胸腔见混杂密度团块影,较大界面约13.2 cm×9.7 cm,其内大部呈脂肪密度,伴多发条状软组织密度(图1)。

2018年7月于全麻下行后外侧开胸肿瘤切除术。第7肋间进胸,探查肿瘤位于中下纵隔,较大,有完整包膜,主要为脂肪组织,与膈肌、心包、肺无明显粘连,来源于上纵隔深方脂肪组织。小心分离肿瘤,将膈神经自肿瘤中分离出来,在肿瘤上极处小心将其与左无名静脉分离,完整切除肿瘤。术中快速病理:切面灰白,实性,质软,为胸腺组织,小叶结构清楚,髓质内见钙化,未见萎缩,不除外胸腺增生。术后送检病理,肉眼见:结节状肿物1枚,大小20.5 cm×15.5 cm×7.0 cm,外附光滑包膜,厚0.1 cm,与肿物易剥离,部分包膜缺损,缺损区大小约9.0 cm×3.0 cm;肿物表面呈分叶状,切面灰黄、灰粉,细腻,质软,灰粉区针尖大点状灰黄区(图2)。病理结果示:(左侧纵隔肿物)胸腺小叶结构清楚,髓质内见钙化,未见萎缩。结合免疫组化检查结果,符合真性胸腺增生(图3)。免疫组化结果(-26):CD117(少数散在+),TdT(淋巴细胞+),CK(AE1/AE3)(上皮细胞+),CD5(+),CD20(L26)(+),Ki67(MIB-1)(+),CK19(上皮细胞+),CK5/6(上皮细胞+)。患者术后恢复可,定期随访。

巨大胸腺增生(massive thymic hyperplasia, MTH)是一种非常罕见的真性胸腺增生,最常发生于1~15岁婴儿和儿童,1岁以下更易形成[1]。最近国内有1例成人病例报道[2]。这种增生在其他器官较少发生,其病因和预后意义尚不清楚。其特征是在正常胸腺结构背景下弥漫增生,与反弹性胸腺增生不同,通常发生在无已知的刺激性全身应激情况下,免疫组织学表现与正常胸腺相似,但细胞酶学研究显示皮质、髓质区域的成熟T细胞数量减少[3],病理类型与本例类似。此外,与重症肌无力的淋巴滤泡增生、胸腺瘤和胸腺淋巴瘤的不同之处在于:MTH无生发中心,无肿瘤细胞,保存正常的胸腺组织学[3,4]。
MTH诊断特点有:(1)X线胸片示腺体投影超过心影;(2)胸腺体质量是相应年龄正常胸腺的数倍;(3)胸腺体质量超过人体质量的2%;(4)病理示胸腺正常结构[5]。本例患者符合以上诊断标准。经皮组织活检可用于鉴别诊断MTH与前纵隔常见肿瘤(包括淋巴瘤、胸腺瘤、精原细胞肿瘤),但穿刺活检能否直接应用仍存在争议[6],比如对胸腺囊肿的穿刺活检是不可取的[7]。因此,我们采用术中快速病理明确诊断。
文献报道皮质类同醇类药物可用来治疗胸腺增生[8],但对巨大胸腺增生效果不明显,故本例并未采用激素治疗。
手术治疗是MTH的主要治疗方式,包括胸腔镜手术、后外侧开胸以及正中开胸等。选择合适的手术入路,充分暴露视野,无论何种术式都要尽可能完整切除,避免术后复发[9]。本例患者肿瘤体积较大,直接行后外侧开胸治疗。
我们认为:(1)对巨大纵隔肿瘤可在术中行快速病理明确诊断;(2)MTH患者手术入路应因人而异,尽可能完整切除,避免术后复发;(3)若MTH体积较大,可能与周围组织粘连,造成手术困难,术中应分清解剖结构,充分止血。
所有作者均声明不存在利益冲突



























