
探讨行急诊经皮冠状动脉介入治疗(PCI)术的急性ST段抬高型心肌梗死(STEMI)患者的ST段回落不良的相关因素。
连续观察首都医科大学宣武医院2009年1月至2010年8月行急诊PCI,且术后TIMI血流3级的STEMI患者127例,以ST段回落是否≥50%,分为ST段完全回落组和ST段回落不良组,分析其临床特点,并探讨ST段回落不良的临床影响因素。
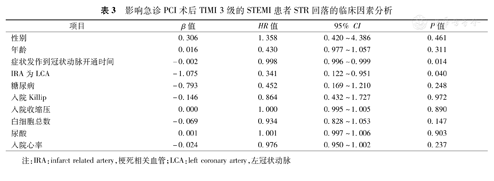
两组基线资料比较,ST段回落不良组入院心率大于ST段完全回落组(80.3±11.9比73.3±17.5,P=0.023);其他基线资料两组间差异无统计学意义(均为P>0.05)。多因素分析显示,症状发作到冠状动脉开通时间(OR:0.998,95% CI:0.996~0.999,P=0.014)、左冠状动脉闭塞(OR:0.341,95% CI:0.122~0.951,P=0.040)是STEMI患者心电图ST段回落不良的独立危险因素。
再灌注治疗时机和病变解剖部位与STEMI患者ST段回落不良有关。

除非特别声明,本刊刊出的所有文章不代表本刊编辑委员会的观点。
急诊经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)是急性ST段抬高型心肌梗死(ST segment elevated myocardial infarction,STEMI)再灌注治疗的主要手段。然而,部分患者即使术后TIMI血流达到3级,仍有25%~30%的患者存在微循环障碍,导致心肌无法获得充分的血流灌注,引起死亡率显著增加[1]。
TIMI血流分级仅代表心外膜的灌注情况,不能反映心肌的微循环功能状态。评价心肌再灌注程度的方法较多,例如核素心肌灌注显像、TIMI心肌灌注分级、校正TIMI血流帧数、心肌声学造影等,但对技术和设备要求均较高[2]。研究发现,急诊PCI术后ST段回落(ST segment resolution,STR)与急性STEMI患者再灌注程度密切相关,能够反映治疗后心功能恢复和预后状况,是目前公认的评价心肌微循环灌注的方法之一[3]。Zeymer等[4]发现,ST段回落不良组其30 d心原性死亡率远高于ST段完全回落组。Tomaszuk-Kazberuk等[5]发现ST段回落不良是6年死亡的独立预测因素。
本研究对急诊PCI术后TIMI 3级的STEMI患者分析其ST段回落的相关影响因素,为临床判断和及时干预提供参考依据。
连续入选首都医科大学宣武医院2009年1月至2010年8月发病到入院12 h内行急诊PCI,且术后TIMI血流为3级的STEMI患者,符合纳入排除标准的研究对象共127例,进行回顾性分析。STEMI的诊断标准[6]:(1)患者具有典型的缺血性胸痛或者症状持续超过30 min,舌下含服硝酸甘油不能完全缓解;(2)心电图显示至少2个相邻导联出现ST段抬高(胸前导联≥0.2 mV,肢体导联≥0.1 mV);(3)血清心脏生化标志物(CKMB或cTnI)升高超过正常上限2倍以上或99百分位。排除标准:(1)接受溶栓治疗;(2)患有严重的凝血系统疾病;(3)心电图资料不全;(4)术后TIMI血流资料不全者。
由两位以上心内科医师分析术前及术后即刻(15~30 min)的心电图,选取术前ST段抬高幅度最高的导联,计算心电图ST段回落率(ST segment resolution,STR)。计算公式:STR率=(术前ST段抬高幅度-术后即刻ST段抬高幅度)/术前ST段抬高幅度×100%。STR率≥50%为ST段完全回落,STR率<50%为ST段回落不良。
所有患者入院后立即给予阿司匹林、氯吡格雷及低分子肝素等急性心肌梗死常规治疗。所有患者均行急诊冠状动脉造影,并由手术医师决定治疗策略。住院12 h内抽取静脉血完成实验室检查。通过询问患者和家属以及阅读病历报告收集患者基线资料。所有患者依据ST回落是否≥50%分为ST段完全回落组与ST段回落不良组,比较两组基线临床资料特点(包括:年龄、性别、糖尿病史、高血压病史、心脑血管病史、吸烟史、入院Killip分级、梗死相关血管、射血分数、入院心率、入院血压及白细胞总数、中性粒细胞总数、血小板、三酰甘油、胆固醇、血尿酸、血肌酐、血糖等),分析影响ST段完全回落的临床因素。
应用SPSS 19.0统计软件,正态分布的计量资料以( ±s)表示,组间比较采用t检验;非正态分布的计量资料以中位数[M(P25,P75)]表示,组间比较用秩和检验;计数资料用百分率表示,组间比较采用χ2检验。ST段回落影响因素采用Logistic逐步回归分析。P<0.05为差异有统计学意义。
±s)表示,组间比较采用t检验;非正态分布的计量资料以中位数[M(P25,P75)]表示,组间比较用秩和检验;计数资料用百分率表示,组间比较采用χ2检验。ST段回落影响因素采用Logistic逐步回归分析。P<0.05为差异有统计学意义。
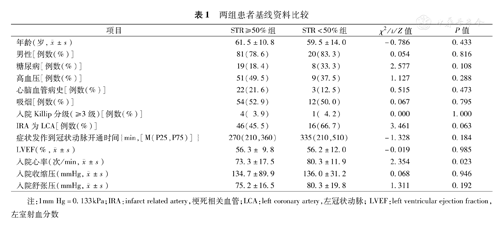
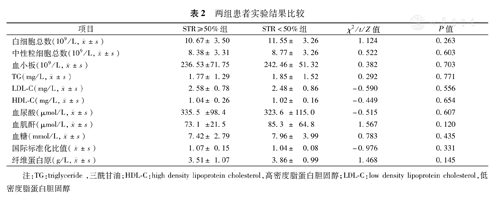
根据STR是否≥50%分组,其中ST段完全回落组有103例,ST段回落不良组有24例。两组患者基线资料比较,ST段回落不良组入院心率高于ST段完全回落组,差异有统计学意义(均为P<0.05),其他资料无统计学差异(均为P>0.05,表1、表2)。
两组患者基线资料比较
两组患者基线资料比较
| 项目 | STR≥50%组 | STR<50%组 | χ2/t/Z值 | P值 |
|---|---|---|---|---|
年龄(岁, ±s) ±s) | 61.5±10.8 | 59.5±14.0 | -0.786 | 0.433 |
| 男性[例数(%)] | 81(78.6) | 20(83.3) | 0.054 | 0.816 |
| 糖尿病[例数(%)] | 19(18.4) | 8(33.3) | 2.577 | 0.108 |
| 高血压[例数(%)] | 51(49.5) | 9(37.5) | 1.127 | 0.288 |
| 心脑血管病史[例数(%)] | 22(21.6) | 3(12.5) | 0.515 | 0.473 |
| 吸烟[例数(%)] | 54(52.9) | 12(50.0) | 0.067 | 0.795 |
| 入院Killip分级(≥3级)[例数(%)] | 4( 3.9) | 1( 4.2) | 0.000 | 1.000 |
| IRA为LCA[例数(%)] | 46(45.5) | 16(66.7) | 3.461 | 0.063 |
| 症状发作到冠状动脉开通时间{min,[M(P25,P75)] } | 270(210,360) | 335(210,510) | -1.328 | 0.184 |
LVEF(%, ±s) ±s) | 56.3± 9.8 | 56.2±12.0 | -0.019 | 0.985 |
入院心率(次/min, ±s) ±s) | 73.3±17.5 | 80.3±11.9 | 2.354 | 0.023 |
入院收缩压(mmHg, ±s) ±s) | 134.7±89.9 | 136.0±31.2 | 0.068 | 0.946 |
入院舒张压(mmHg, ±s) ±s) | 75.2±16.5 | 80.3±19.8 | 1.311 | 0.192 |
注:1mm Hg=0.133kPa;IRA:infarct related artery,梗死相关血管;LCA:left coronary artery,左冠状动脉;LVEF:left ventricular ejection fraction,左室射血分数
两组患者实验结果比较
两组患者实验结果比较
| 项目 | STR≥50%组 | STR<50%组 | χ2/t/Z值 | P值 |
|---|---|---|---|---|
白细胞总数(109/L, ±s) ±s) | 10.67±3.50 | 11.55±3.26 | 1.124 | 0.263 |
中性粒细胞总数(109/L, ±s) ±s) | 8.38±3.31 | 8.77±3.26 | 0.522 | 0.603 |
血小板(109/L, ±s) ±s) | 236.53±71.75 | 242.46±51.32 | 0.382 | 0.703 |
TG(mg/L, ±s) ±s) | 1.77±1.29 | 1.85±1.52 | 0.292 | 0.771 |
LDL-C(mg/L, ±s) ±s) | 2.58±0.78 | 2.48±0.86 | -0.590 | 0.556 |
HDL-C(mg/L, ±s) ±s) | 1.04±0.26 | 1.02±0.16 | -0.449 | 0.654 |
血尿酸(μmol/L, ±s) ±s) | 335.5±98.4 | 323.6±115.0 | -0.515 | 0.607 |
血肌酐(μmol/L, ±s) ±s) | 73.1±21.5 | 85.3±64.8 | 1.567 | 0.120 |
血糖(mmol/L, ±s) ±s) | 7.42±2.79 | 7.96±3.99 | 0.783 | 0.435 |
国际标准化比值( ±s) ±s) | 1.07±0.15 | 1.04±0.08 | -0.976 | 0.331 |
纤维蛋白原(g/L, ±s) ±s) | 3.51±1.07 | 3.86±0.99 | 1.468 | 0.145 |
注:TG:triglyceride ,三酰甘油;HDL-C:high density lipoprotein cholesterol,高密度脂蛋白胆固醇;LDL-C:low density lipoprotein cholesterol,低密度脂蛋白胆固醇
以年龄、性别、糖尿病史、入院收缩压、症状发作至冠状动脉开通时间、梗死相关血管、入院Killip分级、白细胞总数、尿酸、入院心率等为自变量,以ST段回落为因变量,应用多因素Logistic回归分析显示,症状发作到冠状动脉开通时间和梗死相关血管为左冠状动脉是STEMI患者心电图ST段完全回落的独立危险因素,症状发作到冠状动脉开通时间越长、左冠状动脉病变,则ST段回落比例越低。见表3。
影响急诊PCI术后TIMI 3级的STEMI患者STR回落的临床因素分析
影响急诊PCI术后TIMI 3级的STEMI患者STR回落的临床因素分析
| 项目 | β值 | HR值 | 95% CI | P值 |
|---|---|---|---|---|
| 性别 | 0.306 | 1.358 | 0.420~4.386 | 0.461 |
| 年龄 | 0.016 | 0.430 | 0.977~1.057 | 0.311 |
| 症状发作到冠状动脉开通时间 | -0.002 | 0.998 | 0.996~0.999 | 0.014 |
| IRA为LCA | -1.075 | 0.341 | 0.122~0.951 | 0.040 |
| 糖尿病 | -0.793 | 0.452 | 0.169~1.210 | 0.248 |
| 入院Killip | -0.146 | 0.864 | 0.432~1.727 | 0.972 |
| 入院收缩压 | 0.000 | 1.000 | 0.995~1.005 | 0.890 |
| 白细胞总数 | -0.069 | 0.934 | 0.828~1.053 | 0.147 |
| 尿酸 | 0.001 | 1.001 | 0.997~1.006 | 0.903 |
| 入院心率 | -0.024 | 0.976 | 0.950~1.002 | 0.237 |
注:IRA:infarct related artery,梗死相关血管;LCA:left coronary artery,左冠状动脉
本研究通过对急诊PCI术后TIMI血流3级的STEMI患者ST段回落相关临床因素进行多因素分析,发现症状发作到冠状动脉开通时间以及梗死相关血管部位与ST段是否回落密切的相关,症状发作到冠状动脉开通时间长和左冠状动脉病变是急诊PCI术后TIMI血流3级的STEMI患者ST段回落不良的独立危险因素。Tomaszuk-Kazberuk等[5]对日本患者进行研究,根据PCI术后即刻心电图,ST段回落以50%为界分为两组,多因素分析显示前壁心肌梗死、症状至置入球囊时间和ST段回落不良相关。陈少敏等[7]入选103例急性心肌梗死并行直接PCI的中国患者,根据术后2 h心电图,ST段回落以50%为界,显示发病至置入球囊时间延长、梗死相关动脉为左前降支为ST段回落不良的独立危险因素。与本研究结果一致。Park等[8]对韩国140例行急诊PCI的STEMI患者研究,分析PCI术后15、30和60 min的心电图ST段回落,以70%为界,结果发现症状至置入球囊时间并不是ST段回落不良的危险因素。这种差异可能与ST段回落率标准不同相关,另外,该文章在多因素分析时并未说明入选了哪些变量,有可能未入选症状至置入球囊时间,从而导致结果不同。
ST段抬高的病理基础是心肌细胞膜损伤导致膜通透性改变,引起膜两侧的离子分布改变;微循环血流恢复后,清除了膜两侧的离子分布改变,所以ST段的回落必须依赖真正的微循环血流通畅[9]。因此,急诊PCI术后ST段回落程度可以看做是心肌有效再灌注与否的临床指标。Zeymer等[4]通过对2710例溶栓患者使用单导联ST段回落分析术前和术后90 min的心电图,发现,无论治疗时间是否超过4 h,ST段回落不良组的30 d心原性死亡率远高于ST段完全回落组(治疗时间≤4 h,9.2%比1.1%,P<0.001;治疗时间>4 h,13.8%比1.9%,P<0.001)。Tomaszuk-Kazberuk等[5]通过对303例行急诊PCI且术后TIMI血流为3级的患者进行前瞻性研究发现,直接PCI术后ST段回落<50%组的6年死亡率远高于ST段回落≥50%组(35%比17%,P<0.001),多因素分析显示ST段回落不良是6年死亡的独立预测因素。因此,ST段回落可以作为预测患者近、远期不良事件的简单而有效的方法。
PCI术后ST段回落不良与心肌微循环障碍有关。缺血相关损伤、冠状动脉远端栓塞和缺血再灌注损伤是其病理生理基础[3]。本研究发现,ST段完全回落组与ST段回落不良组相比,前者症状发作到冠状动脉开通时间短,提示症状发作到冠状动脉开通时间越长,心肌微循环障碍以及ST段回落不良的发生率越高。Baek等[10]证实,发病至再灌注时间越长,通过微循环抵抗指数评价的有效心肌再灌注越差,并表明发病至再灌注时间长可能为STEMI患者微循环障碍的独立危险因素,与本研究结果类似。症状发作到冠状动脉开通时间对ST段回落的影响机制可能为:(1)再灌注时间越长,微血管总缺血时间越长,无复流发生率越高、无复流面积越大,心肌细胞坏死的数量越多[11,12];(2)冠状动脉闭塞时间越长,开通血管后,心肌缺血再灌注损伤更明显,导致微循环障碍加重;(3)随着冠状动脉开通时间延长,远端微栓塞、PCI术致血栓碎裂形成的微栓子快速凝固、有机化,更容易造成微血管堵塞,形成微循环障碍[13]。
本研究发现ST段回落不良组梗死相关血管多为左冠状动脉。既往报道,梗死相关血管为左前降支、前壁心肌梗死是ST段回落不良的独立预测因素[7,8,14]。其具体机制尚不清楚,可能与以下因素相关:(1)心脏前壁局部氧需大、室壁应力高、侧支循环少,所以容易发生"无复流"介导STR不良的发生[15];(2)在急性STEMI中,前壁的ST段抬高斜率>下壁,故其STR率<下壁[16];(3)前壁心梗多因早期复极、左心室肥大,导致"残余"ST段抬高,故STR率较低[17]。梗死相关血管可能通过以上途径影响ST段回落。
本研究为回顾性、单中心研究,样本量较小,未能充分排出残余混杂因素对结论的影响;尽管对多个变量进行了统计学校正,仍有可能残存某些未知的变量影响各组间观察数据的差异。
急诊PCI后ST段回落是判断急性STEMI患者心肌微循环灌注简便的方法。症状发作到冠状动脉开通时间、梗死相关血管是ST段回落不良的独立预测因素。因此,在临床中,尽早开通闭塞血管,有助于提高心肌有效再灌注。另外,对左冠状动脉闭塞的患者除了常规治疗外,更应该采取更为积极的干预措施,如强化抗凝、改善内皮细胞功能等,以改善患者预后。此外,ST段回落的机制有待于进一步研究。
无































