
评估合并心率变异性(HRV)的老年慢性心力衰竭(CHF)患者随访2年发生不良心血管事件(MACE)风险。
纵向病例对照研究。选取2015年1月至2019年1月在北京联合大学门诊部诊治的312例老年CHF患者(NYHA分级Ⅰ~Ⅲ级),在初次就诊时获得基线Holter记录,并计算了HRV的标准参数,包括RR间期标准差≥50 ms的百分数(PNN50)、每5 min的正常RR间期标准差的平均数(SDNNI) 、平均RR间期标准差(SDNN)、连续正常RR间期的差值的均方根(RMSSD)及三角指数(TI),建立基线资料和随访2年资料的数据库。根据是否发生MACE分为MACE组(54例)和对照组(258例),比较两组的基线资料,多因素Cox回归分析评估HRV与MACE的相关性。
312例CHF患者中,平均为(71.7±10.4)岁。与对照组比较,MACE组的年龄、吸烟、心房颤动、糖尿病、陈旧心肌梗死的比例显著增加,B型利钠肽水平增高,而左室射血分数降低(均为P<0.05)。HRV参数中,MACE组的PNN50、SDNNI、SDNN、RMSSD和TI均低于对照组(均为P<0.05)。多因素Cox回归分析显示,老年(HR=1.724)、陈旧心肌梗死(HR=2.214)、心房颤动(HR=1.964)、B型利钠肽(HR=2.617)和TI(HR=1.826)是MACE发生的独立相关因素。按照TI均值(21.82),将所有患者分为高HRV组(≤21.82,110例)和低HRV组(>21.82,202例)。结果显示,高HRV组的心力衰竭加重住院风险(HR=1.826,95%CI:1.290~2.617)和MACE风险(HR=1.583,95%CI:1.212~1.964)均显著高于低HRV组。
合并HRV的老年CHF患者发生心力衰竭加重住院风险和MACE风险显著增高。

除非特别声明,本刊刊出的所有文章不代表本刊编辑委员会的观点。
心率随生理和环境的变化而变化,心率的波动称为心率变异性(heart rate variability,HRV),以HR在一定时间内变化的标准差表示,临床上一般通过HR曲线来表示个体在一定时间内的HR波动程度[1,2]。临床上主要通过24 h动态心动图监测来检测HRV水平[3,4]。现有研究表明,HRV会增加患者发生心血管疾病和靶器官损伤的风险,HRV是心血管疾病的预测因子[5]。国外研究发现,HRV与心绞痛、急性冠状动脉综合征(acute coronary syndrome,ACS)等主要不良心血管事件(major adverse cardiac event,MACE)的预后密切相关[6,7]。然而,国内发表的相关研究相对较少。因此,本研究通过分析合并HRV的慢性心力衰竭(chronic heart failure,CHF)患者中MACE的发生情况,评价HRV对随访2年发生MACE风险的影响。
纵向病例对照研究。选取2015年1月至2019年1月在北京联合大学门诊部诊治的312例NYHA Ⅰ~Ⅲ级的CHF患者。312例CHF患者中,男性188例(60.3%),年龄为(71.7±10.4)岁,平均左室射血分数(left ventricular ejection fraction,LVEF)为51.6%±10.3%。纳入标准:(1)年龄为60~80岁;(2)HRV的诊断依据《中国高血压患者心率管理多学科专家共识(2021年版)》[8];(3)CHF诊断依据是《中国心力衰竭诊断和治疗指南2018》[9];(4)自愿参加本研究并签署知情同意书;(5)临床资料完整。排除标准:(1)年龄<60岁,或>80岁;(2)合并严重心脏、肺脏、肝脏、肾脏等功能衰竭;(3)嗜睡、昏迷等神志异常,无法完成研究;(4)拒绝调查和随访;(5)资料不完整。本研究符合医学伦理学要求,通过我院伦理委员会审核。
采用24 h Holter检测系统,评估比较两组的HRV参数,包括相邻RR间期标准差≥50 ms的百分数(percentage of adjacent normal-to-normal interval with standard deviation of ≥50 ms,PNN50)、每5 min的正常RR间期标准差的平均数(standard deviation of the normal-to-normal interval index,SDNNI)、平均RR间期标准差(standard deviation of the normal-to-normal interval,SDNN)、连续正常RR间期的差值的均方根(square root of the mean squared differences of successive normal-to-normal interval,RMSSD)及三角指数(triangular index,TI)。
根据随访2年期间,患者是否发生MACE(死亡、心力衰竭加重住院、新发ACS),将所有患者分为MACE组(54例)和对照组(258例)。
采用SPSS 23.0统计软件进行分析。计量资料用 ±s表示,两组间比较用t检验。计数资料应用百分构成比表示,两组间比较用χ2检验。Kaplan-Meier生存分析评估两组的MACE的发生情况。将两组基线资料中P<0.1的变量纳入Cox回归分析,用单因素和多因素Cox比例风险回归模型分析HRV与MACE的相关性。P<0.05为差异有统计学意义。
±s表示,两组间比较用t检验。计数资料应用百分构成比表示,两组间比较用χ2检验。Kaplan-Meier生存分析评估两组的MACE的发生情况。将两组基线资料中P<0.1的变量纳入Cox回归分析,用单因素和多因素Cox比例风险回归模型分析HRV与MACE的相关性。P<0.05为差异有统计学意义。
312例患者,平均随访(21.3±3.6)个月,失访38例(12.2%),54例(17.3%)MACE,其中死亡有5例(9.3%),心力衰竭加重住院有38例(70.4%),新发ACS有11例(20.3%)。MACE组的年龄、吸烟、心房颤动、糖尿病、陈旧心肌梗死的比例显著高于对照组,B型利钠肽高于对照组,LVEF低于对照组,心力衰竭类型也有统计学差异(均为P<0.05),见表1。
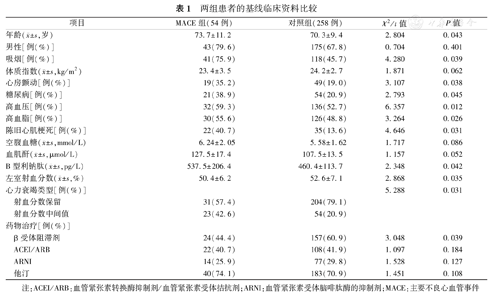
两组患者的基线临床资料比较
两组患者的基线临床资料比较
| 项目 | MACE组(54例) | 对照组(258例) | χ2/t值 | P值 | |
|---|---|---|---|---|---|
年龄( ±s,岁) ±s,岁) | 73.7±11.2 | 70.3±9.4 | 2.804 | 0.043 | |
| 男性[例(%)] | 43(79.6) | 175(67.8) | 0.704 | 0.401 | |
| 吸烟[例(%)] | 41(75.9) | 118(45.7) | 4.280 | 0.039 | |
体质指数( ±s,kg/m2) ±s,kg/m2) | 23.4±3.5 | 24.2±2.7 | 1.871 | 0.062 | |
| 心房颤动[例(%)] | 19(35.2) | 49(19.0) | 3.107 | 0.038 | |
| 糖尿病[例(%)] | 21(38.9) | 54(20.9) | 2.793 | 0.045 | |
| 高血压[例(%)] | 32(59.3) | 136(52.7) | 6.357 | 0.012 | |
| 高血脂[例(%)] | 30(55.6) | 126(48.8) | 3.264 | 0.026 | |
| 陈旧心肌梗死[例(%)] | 22(40.7) | 35(13.6) | 4.646 | 0.031 | |
空腹血糖( ±s,mmol/L) ±s,mmol/L) | 6.24±2.05 | 5.58±1.62 | 1.717 | 0.086 | |
血肌酐( ±s,μmol/L) ±s,μmol/L) | 127.5±17.4 | 107.5±13.5 | 1.157 | 0.052 | |
B型利钠肽( ±s,pg/L) ±s,pg/L) | 537.5±206.4 | 460.4±113.7 | 2.348 | 0.042 | |
左室射血分数( ±s,%) ±s,%) | 50.4±6.2 | 52.6±7.1 | 2.868 | 0.035 | |
| 心力衰竭类型[例(%)] | 5.288 | 0.031 | |||
| 射血分数保留 | 31(57.4) | 204(79.1) | |||
| 射血分数中间值 | 23(42.6) | 54(20.9) | |||
| 药物治疗[例(%)] | |||||
| β受体阻滞剂 | 24(44.4) | 157(60.9) | 3.048 | 0.039 | |
| ACEI/ARB | 22(40.7) | 108(41.9) | 1.097 | 0.184 | |
| ARNI | 14(25.9) | 77(29.8) | 1.528 | 0.127 | |
| 他汀 | 40(74.1) | 183(70.9) | 1.451 | 0.108 | |
注:ACEI/ARB:血管紧张素转换酶抑制剂/血管紧张素受体拮抗剂;ARNI:血管紧张素受体脑啡肽酶的抑制剂;MACE:主要不良心血管事件
比较两组患者的HRV参数,结果显示MACE组的PNN50、SDNNI、SDNN、RMSSD和TI均低于对照组,且差异均具有统计学意义(均为P<0.05),见表2。
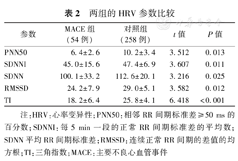
两组的HRV参数比较
两组的HRV参数比较
| 参数 | MACE组(54例) | 对照组(258例) | t值 | P值 |
|---|---|---|---|---|
| PNN50 | 6.4±2.6 | 10.2±3.4 | 3.512 | 0.013 |
| SDNNI | 45.0±15.6 | 47.4±6.9 | 3.607 | 0.011 |
| SDNN | 100.1±33.2 | 112.6±20.1 | 3.216 | 0.025 |
| RMSSD | 24.2±7.9 | 29.0±5.1 | 3.582 | 0.012 |
| TI | 18.2±6.4 | 25.8±4.1 | 6.418 | <0.001 |
注:HRV:心率变异性;PNN50:相邻RR间期标准差≥50 ms的百分数;SDNNI:每5 min一段的正常RR间期标准差的平均数;SDNN平均RR间期标准差;RMSSD:连续正常RR间期的差值的均方根;TI:三角指数;MACE:主要不良心血管事件
将两组基线资料中P<0.1的所有变量(表1)纳入Cox回归分析。多因素Cox回归分析显示:老年(HR=1.724,95%CI:1.216~3.135)、陈旧心肌梗死(HR=2.214,95%CI:1.327~4.058)、心房颤动(HR=1.964,95%CI:1.114~3.178)、B型利钠肽(HR=2.617,95%CI:1.532~4.566)和TI(HR=1.826,95%CI:1.290~2.617)是MACE发生的独立相关因素,β受体阻滞剂是其保护因素(HR=0.762,95%CI:0.535~0.984),见表3。
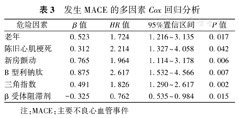
发生MACE的多因素Cox回归分析
发生MACE的多因素Cox回归分析
| 危险因素 | β值 | HR值 | 95%置信区间 | P值 |
|---|---|---|---|---|
| 老年 | 0.523 | 1.724 | 1.216~3.135 | 0.017 |
| 陈旧心肌梗死 | 0.312 | 2.214 | 1.327~4.058 | 0.042 |
| 新房颤动 | 0.765 | 1.964 | 1.114~3.178 | 0.006 |
| B型利钠肽 | 0.875 | 2.617 | 1.532~4.566 | 0.007 |
| 三角指数 | 0.491 | 1.826 | 1.290~2.617 | 0.002 |
| β受体阻滞剂 | -0.325 | 0.762 | 0.535~0.984 | 0.015 |
注:MACE:主要不良心血管事件
按照TI均值(21.82),将所有患者分为高HRV组(≤21.82,110例)和低HRV组(>21.82,202例)。结果显示,高HRV组的心力衰竭加重住院风险(19例比19例,17.3%比9.4%,HR=1.826,95%CI:1.290~2.617,P=0.008)和MACE风险(25例比29例,22.7%比14.4%,HR=1.583,95%CI:1.212~1.964,P=0.002)均显著高于低HRV组,但两组的死亡风险(2例比3例,1.8%比1.5%,HR=1.217,95%CI:0.935~1.833,P=0.091)和新发ACS事件风险(5例比6例,4.5%比3.0%,HR=1.461,95%CI:0.912~2.667,P=0.108)均相似,差异无统计学意义。
通过对我院的312例CHF患者进行HRV评估和随访,结果发现,HRV参数中,MACE组的PNN50、SDNNI、SDNN、RMSSD和TI均低于对照组(均为P<0.05)。多因素Cox回归分析显示:老年(HR=1.724)、陈旧心肌梗死(HR=2.214)、心房颤动(HR=1.964)、B型利钠肽(HR=2.617)和TI(HR=1.826)是MACE发生的独立相关因素。此外,高HRV组的心力衰竭加重住院风险(HR=1.826)和MACE风险(HR=1.583)均显著高于低HRV组。因此,需要重视对CHF患者进行动态心率监测。
目前临床上普遍认为,当PNN50、SDNNI、SDNN、RMSSD和TI等时域指标<50 ms时,冠心病和心力衰竭患者的HRV显著下降,而死亡率则显著上升[10,11]。其中PNN50和RMSSD为迷走神经张力对机体心率的调控作用;SDNN为HRV的总体作用,包括自主神经对机体心律和(或)心率的调控作用,能够直观地反映机体HRV的大小;SDNNI为交感神经张力对HRV的调控作用;TI则是HRV总体水平的指标之一[12,13]。本研究发现,TI(HR=1.826)是发生MACE事件发生的独立相关因素。
HRV与CHF患者的预后显著相关。既往大量研究证实,HRV是CHF、高血压患者预后不良的重要因素之一[11,12,13]。此外,对于心房颤动患者,HRV也是影响预后的重要因素。从多中心前瞻性瑞士心房颤动(Swiss-AF)队列研究中,Hämmerle等[14]纳入了1 922例窦性心律或心房颤动患者。在基线时获得了5 min的静息心电图记录,并计算了HRV的标准参数。平均随访2.6年,143例(7.4%)患者死亡,92例死亡归因于心血管原因。在包含多个协变量(年龄、性别、体质指数、吸烟状况、糖尿病史、高血压史、卒中/短暂性脑缺血发作史、心肌梗死史、抗心律失常药物)的Cox回归模型中,发现HRV与心血管死亡(HR=1.7;95%CI:1.1~2.6;P=0.01)和全因死亡(HR=1.42;95%CI:1.02~1.98;P=0.04)风险增加均相关[15]。对于出血性脑卒中的患者,HRV也是影响24 h血肿扩大(aOR=1.06,95%CI:1.01~1.12)和不良功能结局(aOR=1.07,95%CI:1.01~1.3)的重要预测因素之一[15]。
本研究为单中心研究,样本量有限;中位随访时间短,未评估长期预后。总之,HRV在CHF患者中发生率较高,且为MACE的独立预测因素之一,需引起临床医生重视。
无



























