
探讨左心房功能评估在2型糖尿病患者的左心室舒张功能不全(DD)诊断中的价值。
纳入2016年1~10月在北京协和医院糖尿病门诊长期就诊的无心力衰竭症状的2型糖尿病患者78例为糖尿病组;同时入选年龄、性别相匹配的健康人80名为健康对照组。应用斑点追踪超声心动图测量应变进行左心房功能评估,评估标准依据2016年美国超声心动图学会和欧洲心血管影像协会联合发布的左心室舒张功能超声心动图评估指南。收集患者和健康人的一般临床资料、超声心动图指标和左心房应变参数;进行多因素logistic回归分析与DD存在关联的因素;绘制受试者工作特征(ROC)曲线评价左心房功能对DD的预测价值。
糖尿病组患者的DD总发生率为21.8%(17/78),其中Ⅰ级DD占15.4%。左心房平均管道功能下降与DD显著相关[F(3,74)=3.548,P=0.018]。单因素分析显示,左心室整体纵向应变、左心房峰值应变、左心房平均储器功能、左心房平均管道功能、房间隔管道功能与DD相关(均为P<0.05);多因素分析中仅左心房平均管道功能应变与DD有关(OR=0.756,95%CI:0.637~0.896,P=0.001)。在整体人群中,左心房管道功能应变为13.46%时,预测DD的敏感度为100%,特异度为62.5%;在糖尿病组中,左心房管道功能应变为13.05%时,预测DD的敏感度为100%,特异度为62.3%;若结合整体人群的E/e’比值,在糖尿病组中,左心房管道功能应变为6.19%、平均E/e’为12.73时,诊断DD的敏感度为77.0%,特异度为80.0%,ROC曲线下面积为0.859(95%CI:0.761~0.957,P=0.00)。
通过斑点追踪技术测定左心房应变,评估左心房管道功能,可能是检测早期DD的一个简单而可靠的方法。

除非特别声明,本刊刊出的所有文章不代表本刊编辑委员会的观点。
射血分数保留的心力衰竭(heart failure with preserved ejection fraction,HFpEF)是近些年的研究热点,死亡率高,治疗方法有限,深入理解该疾病的发病机制,对于进一步防治心功能不全有重要意义。但多数研究的重点在左心室功能,左心房作为左心泵血功能的组成部分,其功能和组织学改变对于HFpEF的发病率和死亡率也十分重要[1]。在糖尿病患者中,HFpEF高发,即使患者无明显症状,超声心动图或已提示患者出现了左心室舒张功能的减低[2]。2型糖尿病患者的高胰岛素血症和胰岛素抵抗与左心室纤维化相关,这导致心肌僵硬度增加,从而在疾病早期即诱发心肌舒张功能不全(diastolic dysfunction,DD)[3]。而在DD早期,左心房的功能是否有改变,尚不十分清楚。因此,本研究采用斑点追踪超声心动图(speckle tracking echocardiography,STE)方法评估糖尿病患者的左心房时相功能,以探讨其对左心室DD早期诊断的提示意义,为HFpEF的发病机制研究提供新的视角。
本研究为回顾性研究。纳入2016年1~10月在北京协和医院糖尿病门诊长期就诊的2型糖尿病患者78例,均符合1999年世界卫生组织(WHO)制定的2型糖尿病诊断标准[4],年龄33~89岁,平均(59.5±10.9)岁,其中男性46例,女性32例。纳入标准:(1)无心力衰竭症状;(2)血压、血糖控制良好。排除标准:(1)合并结构性心脏病;(2)合并心律失常;(3)超声心动图图像质量较差未能进一步测量及分析。
有关左心房时相功能的研究较少,因此本研究设立了对照组,以观察糖尿病患者与健康人之间的左心房时相功能差异。于北京协和医院体检中心选择年龄、性别相匹配的健康人80名作为健康对照组,年龄33~80岁,平均(58.4±11.2)岁,其中男性43名,女性47名。排除有糖尿病、冠心病、高血压、心房颤动、心肌梗死、肿瘤、急性传染病、免疫性疾病和血液系统疾病等病史者。
本研究经我院伦理委员会审核批准(伦理批号:S-K2024),受试者均签署知情同意书。
由本院具有多年超声心动图操作经验的医师操作。受试者左侧卧位,采用美国GE vivid 9型彩色多普勒超声诊断仪,使用经胸探头(频率1.7/3.4 MHz)进行检查。根据2016年美国超声心动图学会和欧洲心血管影像协会联合发布的左心室舒张功能超声心动图评估指南[5]进行评估,见图1。测量左心室射血分数(left ventricular ejection fraction,LVEF)、频谱多普勒二尖瓣口舒张早期血流速度(E)、二尖瓣口舒张晚期血流速度(A)、组织多普勒二尖瓣环间隔及侧壁舒张早期血流速度的均值(e’)、三尖瓣反流速度(tricuspid regurgitation velocity,TRV)、左心房收缩末期容积(left atrial end systolic volume,LAESV),在双平面上测量左心房容积指数,公式为LAESV/体表面积。
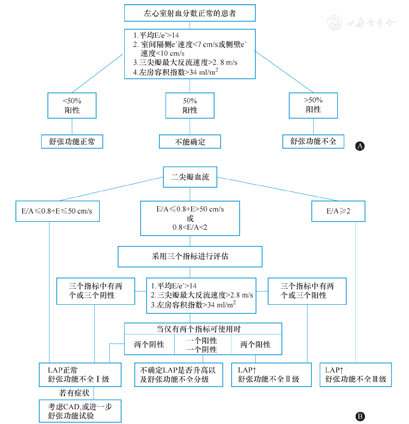

E:二尖瓣口舒张早期血流速度;e’:二尖瓣环间隔及侧壁舒张早期血流速度的均值;A:二尖瓣口舒张晚期血流速度;LAP:左心房压;CAD:冠状动脉疾病;(A)LVEF正常者左心室舒张功能障碍的评估流程;(B)参考临床症状和其他超声数据后,左心室充盈压和左心室舒张功能障碍分级的评估流程
在心尖左心室长轴、心尖左心室二腔和心尖四腔切面上,于收缩末期勾勒出左心室心内膜的轮廓,应用软件计算左心室整体纵向应变值(global longitudinal peak strain,GLS)。在心尖四腔切面对左心房进行应变评估。从绘制的曲线中确定了3个不同的左心房应变段:收缩期峰值应变(RLA)、舒张早期峰值应变(ELA)和舒张晚期峰值应变(ALA)。RLA反映左心房储器功能,左心房管道功能由RLA和ELA之间的差值计算,左心房收缩功能由ELA和ALA之间的差值计算[6],见图2。
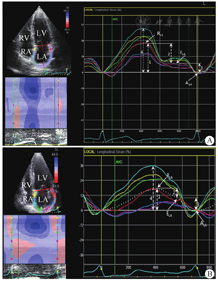

RV:右心室;LV:左心室;LA:左心房;RA:右心房;;AVC:主动脉瓣关闭;RLA:收缩期峰值应变;ELA:舒张早期峰值应变;ALA:舒张晚期峰值应变。黄色曲线表示间隔基底段的应变,红色曲线表示侧基底段的应变,全部节段应变的平均值用白色点状曲线表示。LA峰值应变为心尖四腔切面中任何节段的最高应变(4);RLA反映LA储器功能(1);LA管道功能(2)由RLA和ELA之间的差值计算;LA收缩功能(3)由ELA和ALA之间的差值计算。与健康人(A)相比,Ⅰ级DD糖尿病患者(B)的LA管道功能明显降低
应用SPSS 23.0软件进行统计分析。符合正态分布的计量资料以 ±s表示,组间比较采用t检验;不符合正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Mann-Whitney U检验;计数资料用百分构成比表示,组间比较采用卡方检验;采用二元logistic回归分析评估左心房功能与DD的相关性;绘制左心房功能参数对左心室DD判断的受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(area under the curve,AUC)。P<0.05为差异有统计学意义。
±s表示,组间比较采用t检验;不符合正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Mann-Whitney U检验;计数资料用百分构成比表示,组间比较采用卡方检验;采用二元logistic回归分析评估左心房功能与DD的相关性;绘制左心房功能参数对左心室DD判断的受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(area under the curve,AUC)。P<0.05为差异有统计学意义。
糖尿病组患者的病程为(12.8±7.7)年,25例(32.1%)患者合并高血压。与健康对照组相比,糖尿病组的体质指数较高,GLS、E/A明显降低,左心房容积指数、E/e’增加(均为P<0.05)。糖尿病组的DD总发生率(21.8%比6.3%,χ2=7.963,P=0.005)和I级发生率(15.4%比5.0%,χ2=4.680,P=0.050)明显高于健康对照组,但两组Ⅱ级和Ⅲ级DD的发生率相似。此外,糖尿病组的左心房平均、间隔和侧壁管道功能及平均、侧壁收缩功能均低于健康对照组(均为P<0.05),见表1、表2。
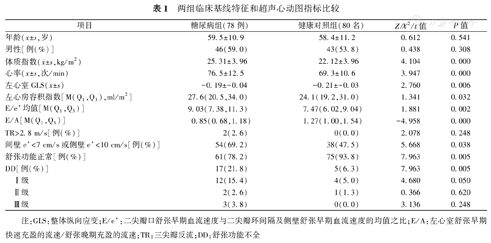
两组临床基线特征和超声心动图指标比较
两组临床基线特征和超声心动图指标比较
| 项目 | 糖尿病组(78例) | 健康对照组(80名) | Z/χ2/t值 | P值 | |
|---|---|---|---|---|---|
年龄( ±s,岁) ±s,岁) | 59.5±10.9 | 58.4±11.2 | 0.612 | 0.541 | |
| 男性[例(%)] | 46(59.0) | 43(53.8) | 0.438 | 0.308 | |
体质指数( ±s,kg/m2) ±s,kg/m2) | 25.31±3.96 | 22.12±3.96 | 4.104 | 0.000 | |
心率( ±s,次/min) ±s,次/min) | 76.5±12.5 | 69.3±10.6 | 3.947 | 0.000 | |
左心室GLS( ±s) ±s) | -0.19±-0.04 | -0.21±-0.03 | 2.760 | 0.006 | |
| 左心房容积指数[M(Q1,Q3),ml/m2] | 27.6(20.5,34.0) | 24.1(19.2,31.0) | 1.341 | 0.032 | |
| E/e’均值[M(Q1,Q3)] | 9.03(7.38,11.3) | 7.47(6.02,9.04) | 1.881 | 0.002 | |
| E/A[M(Q1,Q3)] | 0.85(0.68,1.18) | 1.27(1.00,1.54) | -4.958 | 0.000 | |
| TR>2.8 m/s[例(%)] | 2(2.6) | 0(0.0) | 2.078 | 0.248 | |
| 间壁e’<7 cm/s或侧壁e’<10 cm/s[例(%)] | 54(69.2) | 38(47.5) | 5.668 | 0.038 | |
| 舒张功能正常[例(%)] | 61(78.2) | 75(93.8) | 7.963 | 0.005 | |
| DD[例(%)] | 17(21.8) | 5(6.3) | 7.963 | 0.005 | |
| Ⅰ级 | 12(15.4) | 4(5.0) | 4.680 | 0.050 | |
| Ⅱ级 | 2(2.6) | 1(1.3) | 0.366 | 0.620 | |
| Ⅲ级 | 3(3.8) | 0(0.0) | 3.136 | 0.248 | |
注:GLS:整体纵向应变;E/e’:二尖瓣口舒张早期血流速度与二尖瓣环间隔及侧壁舒张早期血流速度的均值之比;E/A:左心室舒张早期快速充盈的流速/舒张晚期充盈的流速;TR:三尖瓣反流;DD:舒张功能不全
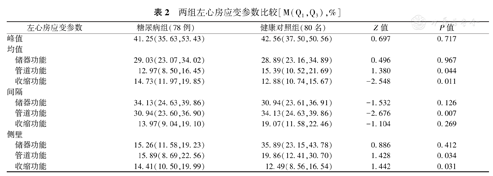
两组左心房应变参数比较[M(Q1,Q3),%]
两组左心房应变参数比较[M(Q1,Q3),%]
| 左心房应变参数 | 糖尿病组(78例) | 健康对照组(80名) | Z值 | P值 | |
|---|---|---|---|---|---|
| 峰值 | 41.25(35.63,53.43) | 42.56(37.50,50.56) | 0.697 | 0.717 | |
| 均值 | |||||
| 储器功能 | 29.03(23.07,34.02) | 28.89(23.16,34.89) | 0.496 | 0.967 | |
| 管道功能 | 12.97(8.50,16.45) | 15.39(10.52,21.69) | 1.380 | 0.044 | |
| 收缩功能 | 14.73(11.97,19.85) | 12.88(10.74,15.67) | -2.548 | 0.011 | |
| 间隔 | |||||
| 储器功能 | 34.13(24.63,39.86) | 30.94(23.61,36.91) | -1.532 | 0.126 | |
| 管道功能 | 30.94(23.60,36.90) | 34.13(24.63,39.86) | -2.676 | 0.007 | |
| 收缩功能 | 13.97(9.04,19.10) | 19.07(11.58,22.46) | -1.104 | 0.269 | |
| 侧壁 | |||||
| 储器功能 | 15.26(11.58,19.23) | 35.89(23.15,43.78) | 0.886 | 0.412 | |
| 管道功能 | 15.89(8.69,22.56) | 19.86(12.41,30.70) | 1.428 | 0.034 | |
| 收缩功能 | 14.41(10.50,19.99) | 12.49(8.56,16.54) | 1.442 | 0.031 | |
在糖尿病组中,方差分析显示,左心房平均储器功能与左心室DD的等级之间有显著的关联[F(3,74)=3.347,P=0.024]。使用事后多重检验的LSD方法表明,左心房平均储器功能在Ⅲ级DD组与舒张功能正常组间有显著差异(M=14.50,SD=5.74,P=0.014),I级DD和Ⅱ级DD组间比较无统计学差异(均为P>0.05)。左心房平均管道功能下降与DD显著相关[F(3,74)=3.548,P=0.018],其与Ⅰ级DD明显相关(M=8.5,SD=2.43,P=0.009),Ⅱ级DD和Ⅲ级DD组间比较无统计学差异(均为P>0.05)。而左心房平均收缩功能与左心室DD的等级无关联。在整体人群和糖尿病组中,左心房管道功能和储器功能在DD患者中均减弱(均为P<0.05),见表3。
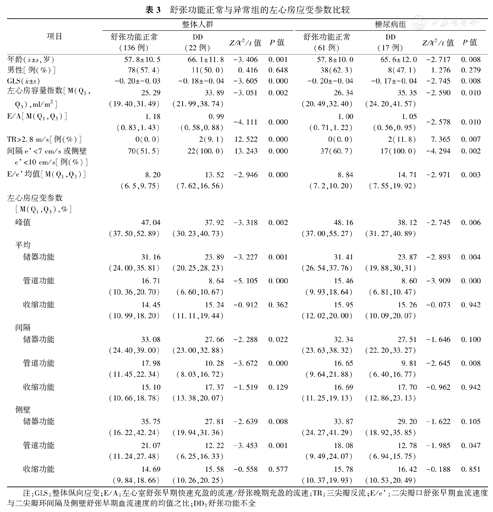
舒张功能正常与异常组的左心房应变参数比较
舒张功能正常与异常组的左心房应变参数比较
| 项目 | 整体人群 | 糖尿病组 | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 舒张功能正常(136例) | DD(22例) | Z/χ2/t值 | P值 | 舒张功能正常(61例) | DD(17例) | Z/χ2/t值 | P值 | |||
年龄( ±s,岁) ±s,岁) | 57.8±10.5 | 66.1±11.8 | -3.406 | 0.001 | 57.8±10.0 | 65.6±12.0 | -2.717 | 0.008 | ||
| 男性[例(%)] | 78(57.4) | 11(50.0) | 0.416 | 0.648 | 38(62.3) | 8(47.1) | 1.276 | 0.279 | ||
GLS( ±s) ±s) | -0.20±-0.03 | -0.18±-0.04 | -3.605 | 0.000 | -0.20±-0.04 | -0.17±-0.04 | -2.745 | 0.008 | ||
| 左心房容量指数[M(Q1,Q3),ml/m2] | 25.29(19.40,31.49) | 33.89(21.99,38.74) | -3.051 | 0.002 | 26.34(20.49,32.40) | 35.35(24.20,41.57) | -2.590 | 0.010 | ||
| E/A[M(Q1,Q3)] | 1.18(0.83,1.43) | 0.99(0.58,0.88) | -4.111 | 0.000 | 1.00(0.71,1.22) | 1.05(0.56,0.95) | -2.578 | 0.010 | ||
| TR>2.8 m/s[例(%)] | 0(0.0) | 2(9.1) | 12.522 | 0.000 | 0(0.0) | 2(11.8) | 7.365 | 0.007 | ||
| 间隔e’<7 cm/s或侧壁e’<10 cm/s[例(%)] | 70(51.5) | 22(100.0) | 13.243 | 0.000 | 37(60.7) | 17(100.0) | -4.294 | 0.002 | ||
| E/e’均值[M(Q1,Q3)] | 8.20(6.5,9.75) | 13.52(7.62,16.56) | -2.946 | 0.000 | 8.84(7.2,10.20) | 14.71(7.55,19.92) | -2.971 | 0.003 | ||
| 左心房应变参数[M(Q1,Q3),%] | ||||||||||
| 峰值 | 47.04(37.50,52.89) | 37.92(30.23,40.73) | -3.318 | 0.002 | 48.16(37.00,55.27) | 38.12(31.27,40.89) | -2.745 | 0.006 | ||
| 平均 | ||||||||||
| 储器功能 | 31.16(24.00,35.81) | 23.89(20.25,28.23) | -3.227 | 0.001 | 31.41(26.54,37.76) | 23.87(19.88,30,31) | -2.893 | 0.004 | ||
| 管道功能 | 16.71(10.36,20.70) | 8.64(6.60,10.67) | -5.105 | 0.000 | 15.46(9.93,18.64) | 8.60(6.81,10.47) | -3.909 | 0.000 | ||
| 收缩功能 | 14.45(10.99,18.20) | 15.24(11.11,19.44) | -0.912 | 0.362 | 15.95(12.02,20.00) | 15.26(10.09,20.07) | -0.073 | 0.942 | ||
| 间隔 | ||||||||||
| 储器功能 | 33.08(24.40,39.00) | 27.66(23.00,32.88) | -2.288 | 0.022 | 32.34(23.63,38.32) | 27.51(22.20,33.27) | -1.646 | 0.100 | ||
| 管道功能 | 17.98(11.45,22.34) | 10.28(8.03,16.72) | -3.672 | 0.000 | 16.65(9.64,21.88) | 9.81(6.40,16.77) | -2.645 | 0.008 | ||
| 收缩功能 | 15.10(10.66,18.78) | 17.37(13.38,20.07) | -1.519 | 0.129 | 16.69(11.25,19.13) | 17.70(12.86,23.13) | -0.962 | 0.942 | ||
| 侧壁 | ||||||||||
| 储器功能 | 35.75(16.22,42.24) | 27.81(19.94,31.36) | -2.639 | 0.008 | 33.87(24.27,41.29) | 29.20(18.92,35.85) | -1.622 | 0.105 | ||
| 管道功能 | 21.07(11.24,27.48) | 12.22(6.25,16.33) | -3.453 | 0.001 | 18.08(9.49,24.07) | 12.78(6.94,15.75) | -1.985 | 0.047 | ||
| 收缩功能 | 14.69(9.84,18.66) | 15.58(10.26,20.25) | -0.558 | 0.577 | 15.78(10.37,19.93) | 16.42(10.53,20.49) | -0.188 | 0.851 | ||
注:GLS:整体纵向应变;E/A:左心室舒张早期快速充盈的流速/舒张晚期充盈的流速;TR:三尖瓣反流;E/e’:二尖瓣口舒张早期血流速度与二尖瓣环间隔及侧壁舒张早期血流速度的均值之比;DD:舒张功能不全
在糖尿病组中,单因素分析显示,年龄、GLS、左心房峰值应变、左心房平均储器功能、左心房平均管道功能、房间隔管道功能与左心室DD显著相关(均为P<0.05)。调整包括年龄、性别、GLS、左心房峰值应变、平均储器功能和平均管道功能等多种变量后,多因素logistic回归分析显示,仅有左心房平均管道功能与DD密切相关(OR=0.756,95%CI:0.637~0.896,P=0.001)。在无高血压的糖尿病患者中,也出现了类似结果,仅有左心房平均管道功能与DD相关(OR=0.753,95%CI:0.605~0.937,P=0.011)。在整体人群中,左心房平均管道功能也是唯一与DD密切相关的指标(OR=0.746,95%CI:0.647~0.860,P=0.001)。
采用ROC曲线来分析左心房管道功能对DD的预测价值。在整体人群中,AUC为0.84(95%CI:0.772~0.907,P=0.00),阈值为13.46%,敏感度为100%,特异度为62.5%。在糖尿病组中,AUC为0.811(95%CI:0.718~0.905,P=0.00),阈值为13.05%,敏感度为100%,特异度为62.3%。如果加上E/e’,在整体人群中,AUC为0.882(95%CI:0.812~0.952,P=0.00),此时左心房管道功能的临界值为5.94%,E/e’ 11.5,敏感度为82.0%,特异度为79.0%。在糖尿病组中,AUC为0.859(95%CI:0.761~0.957,P=0.00),左心房管道功能的临界值为6.19%,E/e’ 12.73,敏感度为77.0%,特异度为80.0%,见图3。
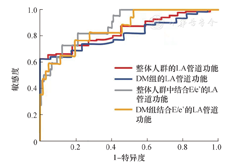

LA:左心房;DM:糖尿病;E/e’:二尖瓣口舒张早期血流速度与二尖瓣环间隔及侧壁舒张早期血流速度的均值之比
左心房的功能被传统地划分为3个阶段:(1)在收缩期储存来自肺静脉回流的血液,为储器功能;(2)作为从肺静脉到左心室的血液通道,为管道功能,大多数研究者认为左心房的被动排空能力与左心室充盈压力的增加有关;(3)在舒张末期,随着心房的收缩有助于心室充盈[7]。近年来,有一些研究调查了左心房时相功能与左心室舒张功能的关系。大多数研究认为,左心房时相功能随舒张功能的严重程度而改变,但对于不同舒张功能情况下会出现何种左心房功能的改变,结果有一定的差异。我们认为,这些差异是由于评估左心房时相功能的技术、舒张功能的诊断标准以及招募的患者群体不同所造成的。
在斑点追踪技术尚未广泛使用之前,左心房时相功能一般通过二维超声心动图的左心房容积变化进行评价,具体来讲左心房时相功能是根据左心房最大容积、最小容积和心房收缩前容积的百分比变化来计算的。由于对于左心房功能评价很费时费力,因此没有成为临床常规指标。随着技术的发展,如今STE衍生的应变分析成为评估左心房时相功能的新技术。早期的研究发现,左心室早期充盈不全可表现为左心房储器和收缩功能增强[8]。Hewing等[9]研究证实,在多种心血管疾病中,左心房收缩功能与肺毛细血管楔压≥18 mmHg显著相关。通过应变的分析,Hosseinsabet等[10]发现,在205例冠心病患者中,与非糖尿病患者相比,合并糖尿病的患者左心房管道功能参数和收缩功能参数降低。这些研究为不同临床情况下的左心房时相功能提供了宝贵的信息,由于技术和诊断标准不同,结果也有一定的差异。
美国超声心动图学会在2016年发布了评估左心室舒张功能的标准,但很少有研究基于该舒张功能评估标准去研究左心房的时相功能。Singh等[11]应用2009年美国超声心动图学会发布的左心室舒张功能评估指南,在90例HFpEF患者中,左心房峰值应变在不同DD组之间有明显差异,随着DD的恶化,左心房峰值应变逐渐减少。不同的DD诊断标准可能会影响左心房应变的解释结果。在我们的研究中,应用2016年美国超声心动图学会指南证实了左心房管道功能与左心室舒张功能相关,尽管在左心房峰值应变单因素分析中与DD相关,而在多因素logistic回归分析中这种关联消失。因此,我们认为在我们的无症状的糖尿病研究队列中,左心房管道功能比左心房峰值应变能更好地预测DD。研究者多数在危重心血管疾病患者中对左心房功能进行评估,而我们研究的目的是发现DD早期的左心房功能改变,因此我们招募的是临床状态良好的患者。
糖尿病可引起左心室的结构和功能重构[12,13],从而改变心室的顺应性和松弛性,造成左心室充盈压升高,而左心室充盈主要在心室舒张早期发生。在舒张早期,左心房的被动排空能力减弱,迫使心房在收缩时增加搏出量,并且通过增强收缩来对抗增加的心室压力,使心室进一步重构。刘瑞中等[14]发现,高血压患者在左房形态、左室构型及舒张功能正常时,左房储器功能、管道功能已受损,随着左室舒张功能的减退,其左房储器功能、管道功能进一步降低。
我们认为,通过斑点追踪技术测定的应变来评估左心房功能,如果出现管道功能异常,有可能提示患者出现DD的几率增加,在糖尿病患者中可能意味着需要强化血糖控制,减轻体重,避免HFpEF的发生[15,16,17]。
在本研究中,健康对照组的DD的患病率为6.3%,出现DD入组者共有5名,其中4名为70岁以上老年人,考虑为年龄相关的舒张功能减低;1名为48岁男性,无导致DD的疾病病史如冠心病、糖尿病、高血压和肾功能不全等病史,体检结果"正常",考虑为在筛选健康人群时,因为检查项目等的受限,未能进行全面的舒张功能评估所致。临床研究中常不能入组到"所有指标都正常"的健康对照组,是常见现象,我们在健康对照组中发现的DD,也符合临床研究的特点。本研究的局限性在于:(1)本研究应用二维斑点追踪超声心动图测量左心房应变,但目前尚无国际公认的测量左心房应变的标准方法,需要更多的研究验证其测量效能;(2)本研究所纳入的人群无心力衰竭症状,故该人群中Ⅲ级DD患者相对较少,未来需要更多所关注人群的DD分级更全面的研究;(3)本研究为横断面研究,需要更多的前瞻性队列研究来评估左心房在心血管疾病预后中的预测价值。
综上所述,通过STE测定左心房应变,评估左心房管道功能可能是检测糖尿病早期左心室DD的一个简单而可靠的方法。
无



























