
新型冠状病毒肺炎(COVID-19)可合并或导致各种类型心律失常,其临床管理具有一定特殊性,目前尚缺乏统一的规范管理方案。本文根据国家卫生健康委员会COVID-19诊疗方案的指导原则,参考国内外相关文献资料,并结合临床一线专家的有限经验,形成COVID-19合并心律失常的管理方案,以供临床医护人员参考。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
由于没有严格的流行病学调查,新型冠状病毒肺炎(COVID-19)合并心律失常发生情况,及其转归情况尚不十分清楚[1]。可以了解到的是COVID-19疫情期间,部分患者合并出现心律失常或其心律失常的症状加重。据美国心脏病学会发布的一份临床公告,COVID-19患者有16.7%患有心律失常,7.2%的患者出现急性心脏损伤,19.6%的患者出现了急性呼吸窘迫综合征,8.7%出现休克[2,3]。从这个数据来看,心律失常的发生率并不低。但是,也有学者报道了1 767例COVID-19患者心律失常发生率仅为0.3%,发生率比较低[4,5]。发生率低的原因可能有两点:首先,没有统计死亡患者发生的室性心动过速(室速)和心室颤动(室颤);其次,认为窦性心动过速(窦速)是发热、低氧血症等因素导致的继发性改变,没有统计在内。有学者专门对重症患者的心率进行了研究,记录分析了17例患者的心率,其中3例患者发生了心动过速(重症组1例,危重症组2例)。危重症患者与轻、中症患者的心率差异有统计学意义;与重症患者相比差异无统计学意义。由于发热本身会导致心动过速,于是研究人员分析了不同组患者的体温。研究显示,COVID-19患者的心率加快,与体温升高不成比例。另外,研究者还对患者的血氧饱和度(SpO2)进行了分析。研究发现,重症患者的SpO2较低,但心率与其他组别一致。危重症组有2例患者出现了心房颤动(房颤),峰值心率分别为123次/min和160次/min。1例82岁男性患者在感染前有持续性房颤;另1例65岁患者在之前被诊断为房颤或其他心脏问题,最终这两例患者均死亡。因此认为,重症及危重症COVID-19患者易发生的心动过速,并不全是发热和低氧血症导致[3]。
严重的COVID-19可能引起明显的气体交换障碍,最终导致低氧血症。而低氧,尤其是明显的低氧血症,明显减少了细胞代谢所需的能量,增加无氧酵解,使细胞内产生酸中毒和氧自由基,破坏细胞膜的磷脂层。伴随着缺氧的持续,细胞内的钙离子浓度明显升高,导致细胞内钙超载,引起心肌细胞在内的一系列细胞损伤。
据报道,COVID-19患者52%出现IL-6水平升高,86%患者C反应蛋白升高,提示患者存在明显的炎症状态[6]。炎症细胞浸润和细胞因子的大量释放可以直接导致心肌损伤,同样也会影响既往动脉粥样硬化性心血管疾病患者的斑块稳定性,增加潜在心血管事件的风险。
研究发现,新型冠状病毒通过肺上皮细胞的ACE-2进入肺泡,进而产生毒性作用[7]。但目前对该结论仍有很大争议。ACE-2是一个心血管保护因子,通过将部分血管紧张素Ⅱ(Ang Ⅱ)转化为Ang(1-9)或者Ang(1-7),降低AngⅡ或升高Ang(1-7)从而产生心血管系统的保护作用。如果ACE-2受到严重影响,其对抗肾素-血管紧张素-醛固酮系统(RAAS)的心血管保护作用也可能会被削减。但是,ACE-2同样是新型冠状病毒感染的重要靶点。ACE-2的表达具有高度的组织结构特异性,其主要表达于心血管、肾脏和灌注通道系统,在肺细胞中少量表达。因此,除了新型冠状病毒通过肺上皮细胞的ACE-2受体导致肺炎外,不排除病毒在心肌组织中通过ACE-2产生心脏毒性。
新型冠状病毒感染,尤其是重症感染患者由于恐惧会产生明显的焦虑状态。而这些躯体和心理的应激过程,导致儿茶酚胺的大量释放,从而引起直接的心肌损伤。其次其产生的毒性作用、微循环障碍和血管渗透性增加,最终引起心肌的抑制,从而导致心律失常。
据有关临床观察和研究报道,约1/3以上的患者合并高血压和心血管系统疾病。重症患者又常常是在70岁以上的患者,合并心血管疾病的机会更高。因此,在这一部分患者身上,各种已存在的心血管疾病在感染新型冠状病毒以后,会诱发心律失常的产生。
氯喹已被采用为治疗COVID-19的临床用药之一。已有体外实验结果证实了氯喹引起的QT间期延长、传导障碍及自律性升高等致心律失常作用。氯喹诱发心脏毒性的临床表现缺乏特异性,可以出现下列1种或多种异常。①心脏传导障碍;②室性早搏,有时呈二联律或三联律,偶见心房扑动(房扑)或房颤;③个别病例有室颤及心脏骤停病史。《新型冠状病毒肺炎诊疗方案(试行第七版)》中详细规定了氯喹使用的剂量及适应证选择,对其心脏不良反应的观察还需进一步数据[1]。
COVID-19轻症患者,往往不易出现心律失常或仅为窦速。此时虽有胸闷、心悸等心动过速的表现,但主要症状还是肺炎相关的症状。重症患者则有心律失常,但由于呼吸道症状严重,往往容易掩盖心律失常的症状。所以临床上需要加强观察。快速性心律失常和缓慢性心律失常均可发生。
快速性心律失常最常见的是窦速,表现为心悸;如果合并房性心动过速(房速)、房颤等,则会出现明显的乏力、胸闷;合并室性早搏(室早)、短阵室速,则出现心悸、头昏,甚至晕厥。严重者,在患者炎症风暴阶段,容易发生持续性室速,甚至室颤,危及生命。缓慢性心律失常,多为房室传导阻滞,偶尔有严重的窦性心动过缓。患者表现为头昏、乏力,黑蒙,甚至晕厥。
COVID-19合并心律失常的诊断主要依靠病史询问、体格检查、心电监护、心电图检查和长程心电图检查等。病史询问至关重要,要关注患者肺炎以外的症状。如果出现明显的心悸、心脏停搏感、阵发性心慌、头昏、甚至不明原因的晕厥,要及时考虑出现心律失常。如果有心动过速发作,则体格检查检出率很高,且容易判断是缓慢性、还是快速性心律失常。重症患者多有血氧和呼吸监测,建议同时进行心电监测,可以实时观察患者心率和心律情况,快速做出诊断。对于怀疑有心律失常而不能确诊的患者,可以考虑24 h长程心电图、心电事件记录仪等检查明确诊断。
1.总体原则①判断有无血流动力学障碍:如心律失常导致严重血流动力学障碍,需尽快采取措施终止心律失常,如电复律终止快速性心律失常,体外/临时心脏起搏器治疗缓慢性心律失常。②权衡治疗的获益和风险:对危及生命的心律失常,重点考虑对患者的主要获益,采用较为积极的措施;对相对稳定的心律失常,需充分考虑药物的安全性和治疗风险。
2.处理内容①明确心律失常类型:如患者血流动力学稳定,可根据心电图、心电监护等记录尽量明确心律失常类型,根据临床症状和心律失常类型选择合适的治疗策略。②处理基础疾病和诱因:根据国家公布的COVID-19的诊疗指南对COVID-19进行治疗。重视对心脏基础疾病(心肌缺血、心力衰竭等)的规范治疗。及时纠正低氧血症、酸碱失衡或电解质紊乱等情况。③终止心律失常:终止心律失常是急诊处理的理想目标。对于造成严重血流动力学障碍的心律失常,立即终止心律失常是首要任务。④改善血流动力学状态:有些心律失常不容易立刻终止,但快速的心室率会使血流动力学状态恶化,减慢心室率可使患者情况好转,如快心室率房颤。⑤改善症状:COVID-19可出现窦速、房性早搏(房早)、室早等心律失常,通常血流动力学稳定,不需抗心律失常药物治疗,但如果患者症状明显,可对患者进行心理安慰,必要时给予药物治疗。
3.快速性心律失常的急诊处理(图1)①房颤:患者血流动力学不稳定时,需立即行电复律。对血流动力学稳定者,如房颤发作持续时间<24 h,可等待自行转复;如房颤发作持续时间≥24 h,可在肝素或低分子肝素抗凝的基础上给予药物复律,应根据患者心脏结构和功能状态选择合适的复律药物,如普罗帕酮、伊布利特或维纳卡兰等。考虑到胺碘酮的肺纤维化等不良反应,目前不建议首选胺碘酮对COVID-19患者进行房颤复律。药物复律成功后,应口服抗凝药物4周,再根据CHA2DS2-VASc评分进行脑卒中风险评估有无长期抗凝治疗适应证。选择抗凝药物时,建议优先考虑非维生素K拮抗剂口服抗凝药(NOACs),因为服用华法林要监测INR,可能增加医护人员感染的风险。如药物复律失败或无复律适应证,但心室率过快,可选择心室率控制策略。通过超声心动图检查评估患者心功能状态,选择洋地黄类药物、β受体阻滞剂和非二氢吡啶类钙拮抗剂,必要时联合药物治疗。心室率的控制目标建议为不超过110次/min[8]。②持续性室速和室颤:如果患者发生持续性室速,则应立即进入抢救流程,可给予以静脉滴注胺碘酮等抗心律失常药物治疗,必要时电复律。如果发生室颤,则应启动心肺复苏,并立即电复律[9]。③其他类型快速性心律失常:COVID-19患者如出现窦速、房早、短阵房速、室早、非持续性室速等心律失常,通常对血流动力学无明显影响,处理重点在于基础疾病的治疗,及时纠正低氧血症、酸碱失衡或电解质紊乱等情况。如果患者症状明显,或对血流动力学有影响,可以考虑使用β受体阻滞剂和/或参松养心胶囊等抗心律失常药物,以改善患者症状和血流动力学状态。
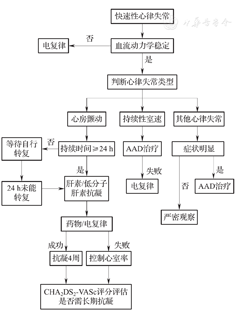

注:室速=室性心动过速;AAD=抗心律失常药物
4.缓慢性心律失常的急诊处理(图2):COVID-19患者需要紧急处理的缓慢性心律失常较少见。但如果患者发生引起血流动力学障碍的缓慢性心律失常,如严重的窦性心动过缓、窦性停搏、窦房传导阻滞、快慢综合征、二度及三度房室传导阻滞等,则需及时识别和处理。
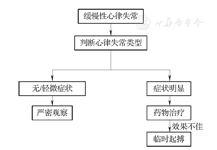

COVID-19患者出现缓慢性心律失常,在治疗基础疾病和纠正可能诱因(低氧血症、酸碱失衡或电解质紊乱、药物)的基础上,根据患者症状给予相关处理。如患者无症状或症状轻微,暂不行特殊处理,严密观察;如患者因严重心动过缓导致头晕、黑蒙、晕厥等症状,可给予阿托品、异丙肾上腺素、麻黄素等药物提升心率;如患者心动过缓药物治疗不佳,可行体外起搏或经皮临时心脏起搏,必要时经静脉途径放置临时心脏起搏器[10]。
COVID-19重症患者和死亡人数虽超过了重症急性呼吸综合征(SARS)水平,但更多COVID-19患者的相关症状比较轻微,对病情稳定的COVID-19合并心律失常患者的治疗建议如下(图3)。
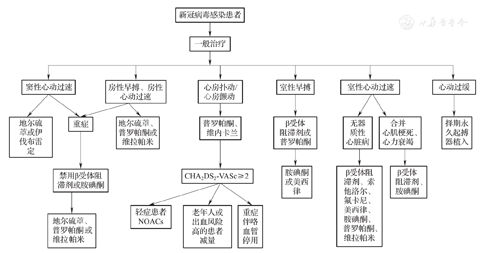

注:NOACs=非维生素K拮抗剂口服抗凝药
目前虽没有证据证实COVID-19有直接致心律失常的作用,但COVID-19患者的心肌损伤、发热、缺氧、电解质紊乱等会导致心律失常的发生。对COVID-19患者心律失常的预防或治疗首先加强对症支持治疗,包括卧床休息、保持水电解质平衡,发热的患者药物或物理降温,有缺氧或呼吸困难的患者,应及时给予吸氧,必要时给予无创或有创呼吸机支持治疗,详见COVID-19诊疗方案(试行第七版)的一般治疗[1]。
对于窦速患者,在去除诱因的基础上,可考虑首选地尔硫 或伊伐布雷定;房早或房速无伴器质心脏病的患者,也考虑首选地尔硫
或伊伐布雷定;房早或房速无伴器质心脏病的患者,也考虑首选地尔硫 、普罗帕酮或维拉帕米;β受体阻滞剂可能促进支气管平滑肌痉挛和诱发哮喘的不良反应,对于COVID-19合并窦速或房速的患者慎用β受体阻滞剂。对合并冠心病的患者,可慎用β受体阻滞剂或胺碘酮;对合并心力衰竭并有症状的患者,可在使用β受体阻滞剂或胺碘酮基础上加用洋地黄类药物。重症COVID-19患者常常伴有呼吸困难和低氧血症,β受体阻滞剂和胺碘酮是否会加重症状尚不明确,如心动过速<120次/min,治疗以对症为主;如心动过速>120次/min,建议使用地尔硫
、普罗帕酮或维拉帕米;β受体阻滞剂可能促进支气管平滑肌痉挛和诱发哮喘的不良反应,对于COVID-19合并窦速或房速的患者慎用β受体阻滞剂。对合并冠心病的患者,可慎用β受体阻滞剂或胺碘酮;对合并心力衰竭并有症状的患者,可在使用β受体阻滞剂或胺碘酮基础上加用洋地黄类药物。重症COVID-19患者常常伴有呼吸困难和低氧血症,β受体阻滞剂和胺碘酮是否会加重症状尚不明确,如心动过速<120次/min,治疗以对症为主;如心动过速>120次/min,建议使用地尔硫 、普罗帕酮或维拉帕米。
、普罗帕酮或维拉帕米。
对于COVID-19感染期间新发的房颤、房扑患者,复律可考虑使用普罗帕酮、维纳卡兰等,也可以联合使用参松养心胶囊。因胺碘酮有导致肺纤维化的不良反应,对于重症COVID-19合并新发的房颤、房扑患者短期静脉复律应慎用,但不建议长期使用。对于既往有房颤或房扑病史的COVID-19患者,治疗期间以控制心室率和抗凝为主。药物具体应用剂量和方法参考《心房颤动:目前的认识和治疗建议(2018)》[8]。
室早但无器质心脏病的患者,其室早的发生可能与患者精神紧张、缺氧或电解质紊乱有关,在去除诱因的基础上,可慎用β受体阻滞剂,对频发室早有症状的患者,可考虑短时间使用普罗帕酮、美西律、胺碘酮和参松养心胶囊以减少早搏数量和症状。无器质心脏病室速的患者,心电图考虑起源于右心室流出道室速,可选用普罗帕酮、索他洛尔、氟卡尼、美西律、β受体阻滞剂、胺碘酮等,对左心室特发室速,首选维拉帕米静脉推注。对于伴心肌梗死的室早或室速患者,早期应用β受体阻滞剂可减少心肌梗死患者室速或室颤发生,如果室早或室速频繁发作,可考虑应用胺碘酮短期治疗,如室速持续发作或发生多形性室速或室颤,治疗参考急性处理部分。对于合并室性心律失常的心力衰竭患者,可在优化药物治疗的基础上,选择β受体阻滞剂、胺碘酮或索他洛尔。药物具体应用剂量和方法参考2016年《室性心律失常中国专家共识》[11]。
对于心动过缓的患者,如有严重心动过缓引起血流动力学障碍、晕厥或阿斯综合征的治疗见急诊处理;虽有起搏器植入适应证,但患者病情稳定,建议择期植入永久起搏器,术前可考虑口服参松养心胶囊,不宜应用其他抗心律失常药物。
对于CHA2DS2-VASc≥2的房颤患者,一般建议要常规口服抗凝药预防脑卒中,COVID-19患者的血小板常常下降,COVID-19死亡患者肺组织解剖结果显示肺切面可见大量黏稠的分泌物及暗红色出血,提示患者可能有肺泡出血[4]。所以对COVID-19出现房颤患者的抗凝治疗要注重个体化。对于病情较轻的患者,为避免华法林临床应用的复杂性,建议首选NOACs;对于老年人、出血风险高的患者建议减量服用;对于症状重伴有呼吸窘迫综合征甚至咯血的患者,建议暂停抗凝药。
如不影响血流动力学,均可择期执行,除按要求做好相应防护外,余同常规程序。
所有作者均声明不存在利益冲突



























