
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
皮肤色素痣是常见的皮肤良性肿瘤,色素痣的治疗有化学剥脱、激光、电针、手术切除等,许多患者因惧怕手术或瘢痕往往更倾向于激光治疗,但经常遇到激光治疗不彻底而复发的情况,同时外源性刺激造成色素痣性质的改变。我们收治1例左手掌部位色素痣激光治疗后恶变的病例。
患者,男,40岁。因出生时左手掌皮肤有胎记,颜色黑、无毛发、平于皮肤、无结节状增生、无破溃出血、未治疗,随生长发育色素痣等比例增大。1年前自觉胎记变大,遂至外院皮肤科门诊行激光治疗,具体激光型号不详。激光治疗后胎记未消除且明显增大增厚,伴结节状增生,偶有破溃出血,无卫星灶。整形外科检查:左手掌近腕部见一3.5 cm×2.0 cm肿物,色黑,稍突起于皮肤,表面见结节状突起,最大直径0.3 cm,无破溃。双侧腋下及颈部未触及肿块或肿块淋巴结。肺部及腹部CT检查未见异常。完善术前检查后,在局部麻醉下行左手掌皮肤肿瘤切除植皮术。术中根据国际皮肤黑素瘤诊疗原则于左手掌皮肤肿瘤缘外侧距离>1 cm全层切除皮肤肿物,皮下深达腱膜上层,送术中冰冻。术中冰冻报告:各切缘及基底未见肿瘤累及,考虑黑素瘤可能性大。术后病理:大体检查见带线椭圆形皮肤组织4.5 cm×3.0 cm×0.8 cm,表面见3.5 cm×2.0 cm灰黑区。镜下病理提示左手掌皮肤黑素瘤,肿瘤最厚处2 mm,各切缘未见肿瘤累及。免疫组织化学结果:S-100(+)、HMB-45(+)、Mela-A(+)、CK(-)、SOX10(-)、KI67(+/-)、Syn(-)、Vim(+)。术后植皮成活良好。而后患者转诊至肿瘤医院行干扰素a2b+重组人白细胞介素-2治疗。术后6个月随访,一般情况好,植皮区无坏死,未见局部复发灶,无淋巴结转移,无远处转移灶。见图1。
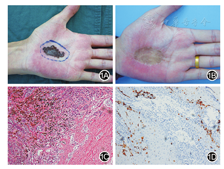

皮肤黑色素瘤的发病机制尚未完全明确,目前比较认可的机制有易感基因和环境暴露,易感基因包括BRAF基因等,环境暴露如紫外线诱导基因突变等[1]。虽然中国黑素瘤发病率相对较低,但由于高死亡率和每年增长的发病率,应该引起临床医师重视[2]。痣是体表最常见的皮肤肿瘤,黑痣恶变概率非常低,但对于交界痣或混合痣中的交界成分可能恶变,青春期后婴幼儿时期的许多交界痣会转变成皮内痣,仅手掌、足底、外生殖器等部位会保持交界活性,存在恶变风险。在痣的治疗原则中,直径大于3 mm的黑痣,非手术治疗易致较明显的瘢痕增生,一般建议手术切除,尤其当黑痣出现病灶增大、颜色改变、破溃等临床表现均应考虑恶变可能,应立即切除。由于许多患者对手术的惧怕和非手术治疗不留瘢痕的误解,激光或化学剥脱治疗皮肤肿瘤经常作为患者首选治疗方案,然而局部色素痣物理或化学治疗后原位复发甚至恶变的报道也相继出现。Gottschaller等[3]报道了1例雀斑样痣CO2激光治疗后3年原位复发手术切除病理提示黑素瘤的案例,并引用了既往报道CO2激光或铒激光治疗后原位复发或恶变的报道数例。唐建兵等[4]也报道了色素痣激光治疗后恶变为基底细胞癌的病例2例。刘晓明等[5]报道了色素痣在CO2激光治疗后恶变为黑素瘤的病例2例。当然,激光仍然是一个非常安全有效的治疗手段,上述报道的案例,大部分都与第1次治疗不彻底,从而刺激了残留的痣细胞变化有关,但具体诱发机制目前尚不清楚,需要进一步研究。对于黑素瘤的切缘范围及是否淋巴结清扫一直存在着争议,许多学者认为对远期预后影响并无统计学差异[6]。既往黑素瘤切除病例有文献[7,8]报道。
本例患者为手掌皮肤肿瘤,第1次激光治疗不完全,激光治疗后明显出现变化,切除后病例提示色素痣恶变,但缺乏激光治疗前资料,无法进行对比,也缺乏术前诊断,因此对于是否激光引起恶变本文不做讨论,仅对于四肢掌面的皮肤肿瘤,手术切除应作为首选治疗方案。因此,对于临床上皮肤肿瘤治疗方案的选择,和激光治疗皮肤肿瘤的原则把握都应该有严格的指征和适应证,这是需要每一位临床医师重视和警惕的。
所有作者均声明不存在利益冲突


























