
本文报道1例炮钉致颈部开放性损伤伴颈总动脉贯通患者的诊治经验。患者女,34岁,因“颈部外伤4 h余”就诊。术前颈部CT示右侧颈部铁钉刺入并积气,与右侧颈总动脉关系密切。术中探查发现炮钉损伤迷走神经鞘膜,自右侧颈总动脉正中穿过,炮钉穿过损伤右侧前斜角肌,钉尖嵌入C5右侧横突内,探查颈丛神经未见明显损伤。经多学科联合手术修补颈部损伤及被贯通的颈总动脉。术后患者恢复良好,无明显并发症。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者女性,34岁,于2020年8月26日因“颈部外伤4 h余”就诊于潍坊市人民医院耳鼻咽喉科。患者在装修过程中意外被炮钉击中颈部,致右侧颈部疼痛、出血,伴有吞咽疼痛、声音嘶哑,并自觉右上肢放射痛及麻木感,伴恶心呕吐,无头晕头痛,无意识障碍,无呼吸困难。查体:颈部对称,右颈Ⅲ区(颈淋巴结分区)见约5 cm横行类圆形伤口,局部肿胀,伴压痛,无明显活动性出血,无颈静脉怒张,颈软无抵抗,无压痛;气管居中,呼吸平稳,三凹征阴性,肺部查体未见明显异常;右肩部麻木,余部位未及明显感觉减退,右侧三角肌肌力Ⅳ级,肱二头肌、肱三头肌肌力Ⅴ级。急诊行颈部CT平扫+强化检查示:右侧颈部铁钉刺入并积气,与右侧颈总动脉关系密切(图1)。急诊以颈部开放性损伤、颈部异物、皮下气肿,可疑颈总动脉贯通伤、迷走神经损伤收入院。术前联合血管外科、脊柱外科会诊讨论,完善床旁颈动脉彩超见右侧颈总动脉上段钉样强回声,考虑异物挤压颈总动脉,不除外穿透可能。考虑术中探查时可能出现颈总动脉失血过多,给予术前备血。
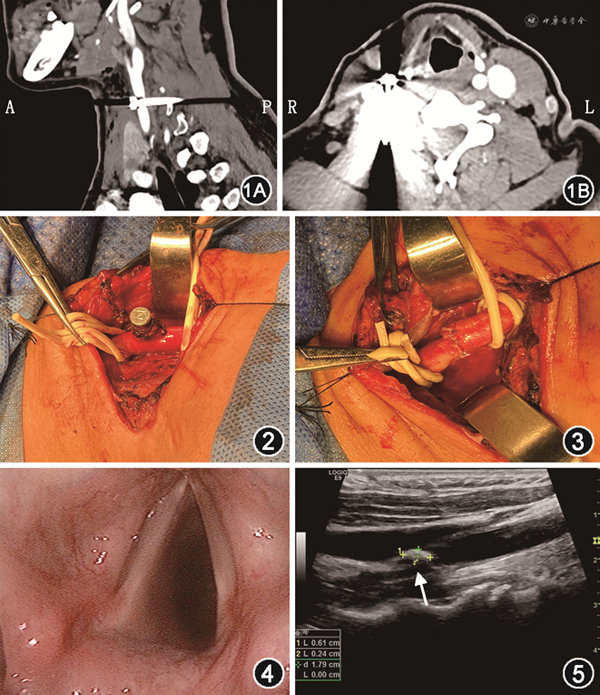

完善各项辅助检查排除手术禁忌后,联合血管外科、麻醉科于全麻下行颈部清创探查+颈总动脉修补术,术中发现炮钉损伤迷走神经鞘膜,自右侧颈总动脉正中穿过(图2),右侧颈内静脉、胸锁乳突肌未受累,甲状软骨及环状软骨完好无破损,炮钉穿过损伤右侧前斜角肌,钉尖嵌入C5右侧横突内,探查颈丛神经未见明显损伤,解剖颈动脉鞘,游离颈总动脉、颈内动脉及颈外动脉,充分准备后,动脉远心端及近心端放置颈总动脉阻断钳并计时,拔出炮钉,肝素水冲洗颈总动脉伤口并清理,先间断对位缝合背面伤口,再连续缝合正面切口(图3),阻断颈总动脉12 min后,完成颈总动脉修补,松开阻断钳,动脉无出血,远心端动脉搏动良好,充分冲洗术腔后置入负压引流管,对位缝合伤口,无菌敷料包扎。
术后对症治疗,并嘱口服甲钴胺片营养神经,口服阿司匹林和氯吡格雷抗凝抗血小板治疗,行颅脑MR未见颅脑异常。患者声嘶、术区疼痛、右臂放射痛、麻木感及颈部引流逐渐减轻,至术后第5天声嘶症状已不明显,术后第8天拔出引流管,次日患者无不适主诉顺利出院,嘱继续口服阿司匹林和氯吡格雷3个月。患者术后1个月复查时颈部恢复好,电子纤维喉镜检查喉内情况未见异常(图4),颈部动脉彩超示右侧颈总动脉斑块形成(图5),遂继续就诊于血液外科门诊,嘱患者继续抗凝治疗。术后6个月我科门诊复查未见异常。
救治颈部开放性损伤患者的首要步骤即判断伤情,特别是对呼吸道是否通畅及循环是否稳定进行充分的评估,进而为下一步的治疗创造条件。根据高级创伤生命支持原则评估生命体征,并施行颈椎保护下维持气道、呼吸与通气、循环与止血等措施,如出现失血性休克,应积极抗休克治疗,保证重要器官的血液灌注。如患者出现伤口持续性肿胀渗血、持续性口吐鲜血、气管受压移位等,则提示可能存在较严重的活动性出血[1]。Kolber等[2]认为颈部CT是评估骨、软骨及肌肉是否损伤的重要方法之一,并对明确有无异物残留具有重要意义。本例患者就诊时呼吸及循环功能尚可,遂在建立静脉通路积极生命支持的同时行颈部强化CT检查以明确颈部血管及神经情况,为之后手术探查提供重要参考。
颈部血管结构复杂,在无硬性保护的情况下易受到损伤,而颈动脉是颈部最重要的大血管,其损伤往往成为颈部开放性损伤患者死亡的主要原因[3],及时处理颈动脉损伤是抢救颈部开放性损伤伴颈动脉损伤患者的关键。有学者提出将颈部血管划分为3个区域:颈Ⅰ区为锁骨上1 cm至颈胸交界处,内有无名动脉、左右锁骨下动脉及伴随静脉,此区损伤易导致失血性休克且出血难以控制;颈Ⅱ区为锁骨上1 cm至下颌角,内有颈总动脉及伴随静脉,临床上此区损伤最常见,易形成颈筋膜后血肿;颈Ⅲ区为下颌角至颅底,内有颈外动脉、颅外颈内动脉及伴随静脉,此区损伤易合并椎动脉、Ⅸ~Ⅻ对脑神经的损伤,因暴露困难,故很难通过手术控制出血[4, 5]。诊断颈动脉损伤除了详细询问病史及细致的查体之外,常需联合颈部数字减影血管造影(DSA)、彩超、CTA/MRA等影像学检查,以此避免颅神经损伤、局部小而稳定的血肿等情况的漏诊。直接结扎损伤的颈动脉一般不会引起严重的后果,对于存在颈动脉损伤但颈内动脉血运未完全中断的、未伴严重脑、神经功能障碍的颈部开放性损伤患者,需立即手术修复;而对于存在颈动脉损伤并颈内动脉血运完全中断、伴有与之相关的严重脑、神经功能障碍(失语、昏迷、严重偏瘫等)的患者,需根据患者综合情况考虑是否行手术治疗[6]。颈动脉压迫试验(Matas试验)可作为颈动脉结扎以治疗某些颅内动脉瘤或其他疾病时的术前检查之一,如果阻断达20 min而无任何不良反应,如对侧肢体肌力减弱、对侧半身感觉减退、头昏、眩晕、语言困难、甚至意识改变等,则可认为侧支循环良好,可将该动脉作分次结扎或逐渐夹闭而不致引起脑缺血。本例患者为颈Ⅱ区损伤,术前颈动脉损伤情况不明,无法试行Matas试验,结合术前颈部CT、彩超及多学科讨论,考虑患者颈动脉血运未完全中断,脑及神经功能障碍亦未出现,遂综合评估后急诊行手术探查治疗,为患者的良好转归争取了时间。
颈动脉损伤除可导致大出血、假性动脉瘤等情况外,还会直接影响大脑的血供及回流,而伴有严重神经功能障碍的患者在积极手术治疗后,也可能由于长时间脑缺血状态而导致神经功能无法恢复。本例患者术前查体存在右臂麻木及放射痛,因患者病情急,无充足时间排查相关症状出现原因,考虑与炮钉嵌入C5右侧横突并震荡刺激颈丛神经相关;同时患者伴有恶心呕吐等症状,于是术后给予营养神经及抗凝抗血小板治疗,并行颅脑MR检查排除颅内病变,术后患者右臂放射痛及麻木症状迅速好转。
本例患者在我科与血管外科、脊柱外科、麻醉科、手术室等多学科联合协作治疗下成功转危为安,主要得益于以下几方面:一是术前在多学科综合治疗协作组(MDT)模式下进行详细的讨论,充分评估手术风险,制订了详细的治疗方案,并与患者家属取得了充分的沟通;二是术中多学科的得力合作,各科室之间及时沟通,密切配合;三是术后护理团队能力较强、经验丰富。在面对这种凶险情况下,单靠耳鼻喉科独立治疗是很难完成的,因此我科积极探索以MDT模式进行危急重症疾病的救治具有重要意义,对临床颈部开放性损伤的诊疗提供一定的参考。
所有作者声明无利益冲突



























