
探讨肝内胆管结石伴胆管癌患者的临床特征及预后影响因素。
回顾性分析重庆医科大学附属第一医院2006年1月至2013年6月收治的39例肝内胆管结石伴胆管癌患者的临床资料。
在39例肝内胆管结石伴胆管癌患者中,年龄> 60岁者占69.2%(27/39),结石病程> 10年者占76.9%(30/39),临床表现主要为反复发热、腹痛、黄疸和肝区叩击痛。血清CA19-9和手术方式为独立的预后影响因素(均P < 0.05)。
反复发热、腹痛、黄疸和肝区叩击痛是肝内胆管结石伴胆管癌患者的常见临床表现,高龄与较长的结石病程可能是其主要的高危因素,血清CA19-9和手术方式是重要的预后影响因素。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
肝内胆管结石是比较常见的疾病,肝内胆管结石伴胆管癌亦不少见,但往往术前仅诊断为肝内胆管结石,未能及时制订全面、合理的诊治方案。目前该疾病术前确诊仍相对困难,且缺乏相关临床文献。现回顾性分析重庆医科大学附属第一医院收治的肝内胆管结石伴胆管癌患者的临床资料,探讨肝内胆管结石伴胆管癌患者的临床特征及预后影响因素。
从2006年1月至2013年6月重庆医科大学附属第一医院收治的586例肝内胆管结石患者中选取经病理证实伴有肝内胆管癌的患者39例(病例组),其中男性14例,女性25例;年龄32~84岁,平均64.4岁;结石病程1~42年,平均16.7年;有畏寒、发热病史37例;有反复上腹部疼痛史39例;既往有胆道手术史24例;查体见黄疸34例,肝区叩击痛29例。肿瘤标志物:血清CA19-9阳性(> 22 U/ml)33例,中位水平231.67 U/ml(68.94~1 834.92 U/ml);血清癌胚抗原(CEA)阳性(>10 ng/ml)5例,中位水平53.40 ng/ml(17.34~98.60 ng/ml);血清甲胎蛋白(AFP)阳性(>25 ng/ml)2例,中位水平77.34 ng/ml(65.32~89.36 ng/ml)。术前36例患者通过彩色超声、CT或磁共振成像(MRI)及磁共振胰胆管造影(MRCP)检查发现肝内胆管结石,其中18例提示肝内胆管结石部位胆管壁增厚或占位性病变。病例组39例术后病理检查结果均显示为腺癌。
用简单随机抽样法选取547例肝内胆管结石不伴肝内胆管癌患者中病历资料相对完整的108例作为对照组,与病例组进行配对。对照组包括男性39例,女性69例;年龄25~79岁,平均52.3岁;结石病程0.5~18.0年,平均8.5年;有畏寒、发热病史97例;有反复上腹部疼痛史99例;既往有胆道手术史17例;查体见黄疸45例,肝区叩击痛95例。肿瘤标志物:血清CA19-9阳性(>22 U/ml)9例,中位水平76.54 U/ml(34.52~204.65 U/ml);血清CEA(>10 ng/ml)阳性27例,中位水平16.38 ng/ml(12.03~35.20 ng/ml);血清AFP阳性(>25 ng/ml)19例,中位水平45.33 ng/ml(28.71~67.42 ng/ml)。术前对照组患者行彩色超声、CT或MRI及MRCP检查发现肝内胆管结石,但未发现肝内占位性病变。
病例组患者全部行开腹手术治疗或腹腔探查活组织检查明确诊断,肿瘤局限于半肝、无远处转移者行根治性切除术,术中发现肿瘤侵犯邻近器官或腹腔广泛转移不宜行根治性手术者则行单纯胆道引流和(或)活组织检查。其中行左半肝肿瘤根治性切除者16例,行右半肝肿瘤根治性切除者4例;行姑息性(单纯胆道引流减黄)手术者17例;腹腔探查并活组织检查者2例。术后标本发现:肝内胆管结石伴胆管癌的肿瘤发生部位都在肝内胆管结石的周围,肿瘤切面呈鱼肉状、米黄色,质地坚硬。根据肝内门静脉干和肝静脉的分布范围,将肝脏分叶分段(Couinaud法)。肝内胆管结石伴胆管癌发生部位的分布情况如下:发生于肝左外叶者24例(其中9例肿瘤侵犯邻近器官并腹腔广泛转移),发生于肝右后叶者11例(其中7例肿瘤腹腔广泛转移,且2例同时发生于肝右后叶和肝左外叶),发生于肝右前叶者2例(均已侵犯邻近器官或腹腔广泛转移,不宜行根治性手术),发生于肝左内叶者2例(其中1例同时发生于肝左外叶和肝左内叶,且肿瘤侵犯邻近器官并腹腔广泛转移)。
采用SPSS 19.0软件进行统计学分析。分类资料的比较用χ2检验;采用Log-rank法检验可能的预后影响因素;构建Cox比例风险回归模型分析独立预后影响因素。以P<0.05为差异有统计学意义。
在586例肝内胆管结石患者中,有39例伴肝内胆管癌,占同期肝内胆管结石患者的6.7%。病例组年龄>60岁、结石病程>10年、胆道手术史、黄疸、CA19-9>22 U/ml、肝占位病变患者的比例均高于对照组(均P<0.05)(表1)。
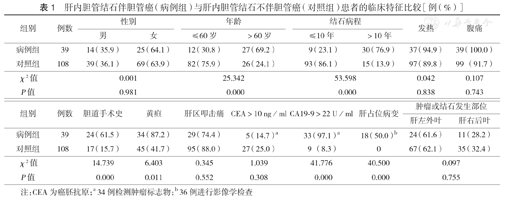
肝内胆管结石伴胆管癌(病例组)与肝内胆管结石不伴胆管癌(对照组)患者的临床特征比较[例(%)]
肝内胆管结石伴胆管癌(病例组)与肝内胆管结石不伴胆管癌(对照组)患者的临床特征比较[例(%)]
| 组别 | 例数 | 性别 | 年龄 | 结石病程 | 发热 | 腹痛 | ||||
|---|---|---|---|---|---|---|---|---|---|---|
| 男 | 女 | ≤60岁 | >60岁 | ≤10年 | >10年 | |||||
| 病例组 | 39 | 14(35.9) | 25(64.1) | 12(30.8) | 27(69.2) | 9(23.1) | 30(76.9) | 37(94.9) | 39(100.0) | |
| 对照组 | 108 | 39(36.1) | 69(63.9) | 82(75.9) | 26(24.1) | 93(86.1) | 15(13.9) | 97(89.8) | 99(91.7) | |
| χ2值 | 0.001 | 25.342 | 53.598 | 0.042 | 0.107 | |||||
| P值 | 0.981 | 0.000 | 0.000 | 0.838 | 0.743 | |||||
| 组别 | 例数 | 胆道手术史 | 黄疸 | 肝区叩击痛 | CEA>10 ng /ml | CA19-9>22 U/ml | 肝占位病变 | 肿瘤或结石发生部位 | ||
|---|---|---|---|---|---|---|---|---|---|---|
| 肝左外叶 | 肝右后叶 | |||||||||
| 病例组 | 39 | 24(61.5) | 34(87.2) | 29(74.4) | 5(14.7)a | 33(97.1)a | 18(50.0)b | 24(61.6) | 11(28.2) | |
| 对照组 | 108 | 17(15.7) | 45(41.7) | 95(88.0) | 27(25.0) | 9(8.3) | 0 | 67(62.1) | 35(32.4) | |
| χ2值 | 14.739 | 6.403 | 0.345 | 1.039 | 41.776 | 40.500 | 0.097 | |||
| P值 | 0.000 | 0.011 | 0.552 | 0.308 | 0.000 | 0.000 | 0.755 | |||
注:CEA为癌胚抗原;a 34例检测肿瘤标志物;b 36例进行影像学检查
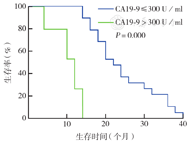
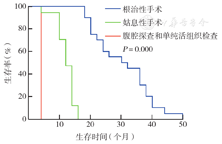
血清CA19-9≤300 U/ml的病例组患者生存期为13~38个月,平均生存期23.2个月,1、2、3年生存率分别为100.0%、36.8%、5.3%;血清CA19-9>300 U/ml的病例组患者生存期为2~13个月,平均生存期8.9个月,1年生存率为26.7%。行肿瘤根治性手术切除患者的生存期为16~49个月,平均生存期29.4个月,1、2、3、4年生存率分别为100%、55%、30%、5%;行姑息性手术(单纯胆道引流减黄)患者的生存期为8~14个月,平均生存期10.8个月,1年生存率为47.1%;行腹腔探查并活组织检查患者的生存期为2~3个月。患者最终死亡原因基本上是术后肿瘤复发和转移、胆道感染、肝衰竭和全身恶病质。经Log-rank检验,病例组血清CA19-9≤300 U/ml的患者较CA19-9>300 U/ml者生存期长、生存率高(P=0.000)(图1);行根治性手术患者较非根治性手术(包括姑息性手术和腹腔探查、单纯活组织检查)患者生存期长、生存率高(P=0.000)(图2)。


选取年龄、结石病程、血清CA19-9、手术方式等指标构建Cox比例风险回归模型,结果显示血清CA19-9和手术方式为独立的预后影响因素(均P<0.05)(表2)。
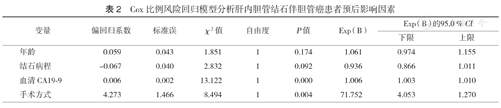
Cox比例风险回归模型分析肝内胆管结石伴胆管癌患者预后影响因素
Cox比例风险回归模型分析肝内胆管结石伴胆管癌患者预后影响因素
| 变量 | 偏回归系数 | 标准误 | χ2值 | 自由度 | P值 | Exp (B) | Exp (B)的95.0 % CI | |
|---|---|---|---|---|---|---|---|---|
| 下限 | 上限 | |||||||
| 年龄 | 0.059 | 0.043 | 1.851 | 1 | 0.174 | 1.061 | 0.974 | 1.155 |
| 结石病程 | -0.067 | 0.040 | 2.832 | 1 | 0.092 | 0.936 | 0.866 | 1.011 |
| 血清CA19-9 | 0.006 | 0.002 | 13.122 | 1 | 0.000 | 1.006 | 1.003 | 1.010 |
| 手术方式 | 4.273 | 1.466 | 8.494 | 1 | 0.004 | 71.752 | 4.053 | 1.270 |
肝内胆管结石可以导致肝脏分泌的胆汁排出受阻、胆汁淤积、肝内胆管扩张,进而导致肝内胆管新生结石不断增多。这类患者常常伴有胆道感染,引起急、慢性胆管炎和(或)肝脓肿。肝内胆管结石在东南亚等地区发病率较高[1],尤其是在我国西南及沿海地区,其中有2%~10%的患者可并发肝内胆管癌,但发病机制目前仍不完全清楚[2,3]。本组患者主要来源于我国西南地区,其中肝内胆管结石伴胆管癌患者占同期肝内胆管结石病例的6.7%(39/586),可以看出该病的发病率处于中等水平。多数学者认为,肝内胆管结石是发生胆管癌的危险因素之一。肝内胆管结石常合并肝内胆汁淤积、细菌感染以及结石本身对胆管壁的物理刺激等因素可能导致胆管上皮细胞非典型性增生,从而可能逐步转化成腺癌[4,5]。Donato等[6]认为丙型肝炎病毒(HCV)感染和肝内胆管结石形成可能都是发生胆管癌的危险因素。肝内胆管癌是第二大肝脏恶性肿瘤,仅次于肝细胞癌,一般发生于二级或二级以上的肝内分支胆管中[7],发病隐匿,一般无特殊临床症状,很难在早期被临床发现并积极治疗。肝内胆管癌是极具侵袭性的恶性肿瘤,根治性手术切除率不高,手术后的治疗效果较差[8]。由于其临床表现缺乏特异性,故早期确诊率较低,本组病例中肝内胆管结石伴胆管癌的术前确诊率仅为48.7%(19/39),远期疗效欠佳[9]。
本研究通过对39例肝内胆管结石伴胆管癌患者的临床特征进行分析发现,女性患者占64.1%,较男性高;年龄>60岁的患者占69.2%,结石病程>10年的患者占76.9%。故对年龄>60岁,尤其是女性,结石病程长(结石病程>10年)的患者,肝内胆管结石并发胆管癌的可能性很大。Liu等[10]亦指出肝内胆管结石病程超过10年以上为胆管癌的危险因素,且肝左叶发生率较高。本组病例与此基本相符,肝左外叶发生率为61.5%,肝右后叶发生率亦相对较高,为28.2%。肝内胆管癌均发生于肝内胆管结石所处的周围胆管壁,同位于一侧肝叶或肝段[11]。肝内胆管结石伴胆管癌患者的临床表现多为反复畏寒发热、上腹部疼痛、黄疸、肝区叩击痛,这与肝内胆管结石和(或)肿瘤导致的肝内胆管梗阻、胆汁淤积、胆道感染有密切关系。当结石和(或)肿瘤阻塞较大分支胆管时可以出现梗阻性黄疸、胆汁淤积,进而继发胆道感染,形成急、慢性胆管炎和(或)肝脓肿,出现非特异性的共有临床表现。在本病例组中,肝内胆管结石伴胆管癌的患者既往有胆道手术史者占61.5%,故对于既往有胆道手术史的肝内胆管结石患者,应警惕胆管癌发生的可能,在随访中应严密监测病情变化。辅助检查方面,本病例组术前34例患者中血清CA19-9阳性33例,对肝内胆管癌的诊断率为97.1%;术前36例患者通过CT或MRI及MRCP检查发现肝内胆管结石,其中18例提示肝内胆管结石部位胆管壁增厚或占位性病变,对肝内胆管癌的诊断率为50.0%。故血清CA19-9、肝脏CT、MRI或MRCP对肝内胆管结石伴胆管癌的诊断有很大帮助。
本研究中,病例组与对照组间,不同性别、反复发热、腹痛、黄疸、肝区叩击痛等症状体征,血清CEA阳性等检测指标,及肿瘤发生部位的患者比例差异均无统计学意义(均P>0.05),而不同年龄、结石病程、血清CA19-9阳性以及CT或MRI发现占位病变的患者比例差异有统计学意义(均P<0.05)。这表明年龄>60岁、结石病程>10年者肝内胆管结石并发胆管癌的发生率较高。肝内胆管结石伴胆管癌患者病史长,反复发热、腹痛,黄疸和肝区可出现叩击痛,肿瘤标志物血清CA19-9阳性,影像学易出现肝内胆管结石部位胆管壁增厚或占位病变。
肝内胆管结石伴胆管癌患者的预后受多方面因素影响,长期累积生存率较低。本病例组中,血清CA19-9≤300 U/ml的患者较>300 U/ml的患者生存期长、生存率高,这可能是因为血清CA19-9水平越高,术后肿瘤复发转移概率就越大[12],预后就越差。故对于这类患者的手术一定要谨慎,宜采用无瘤技术,预防复发转移。此外,行根治性手术组患者较非根治性手术组(包括姑息性手术和腹腔探查、单纯活组织检查)患者的生存期明显延长,生存率升高,这可能是因为对肝内胆管结石伴胆管癌患者行根治性手术后,完全切除了肿瘤,彻底清除了肝内胆管结石,保证了胆道通畅,减少了肿瘤复发和转移,降低了发生胆道感染、肝衰竭的概率,预后就较好。故对于一般状况较好、无远处转移的患者,要争取根治性手术治疗。对于接受姑息性手术(单纯胆道引流减黄)的患者,可能因为解除了胆道梗阻,肝功能得到进一步改善,降低了胆道感染的发生率,从而在一定程度上有助于延长患者的生存时间,预后相对较好。本病例组中,行腹腔探查、单纯活组织检查患者术后生存期不超过2个月,预后极差。因此,对于肝内胆管结石伴胆管癌的患者,如果已经有大量腹腔积液形成(腹部膨隆、移动性浊音阳性、影像学提示大量腹腔积液形成)、短期内体质量明显下降、血清CA19-9显著升高(>300 U/ml),往往考虑是肿瘤晚期,腹腔内肿瘤可能广泛扩散、转移,应尽量避免非治疗性质的腹腔探查活组织检查术[13]。本研究结果显示血清CA19-9和手术方式是重要的预后影响因素(均P<0.05)。
总之,随着精准肝脏外科理念运用于肝胆管结石疾病的诊治[14],必将进一步减少肝内胆管结石残留,同时可以改善肝内胆管结石伴胆管癌患者的预后。
无



























