
探讨涎腺腺泡细胞癌的临床病理特征。
对2006年1月至2016年12月佛山市第一人民医院28例涎腺腺泡细胞癌患者手术切除标本的病理切片行相应的免疫组织化学染色,结合临床资料进行分析。
涎腺腺泡细胞癌患者在各年龄组中均可发病,肿瘤好发于腮腺,生长缓慢,预后较好。肿瘤直径0.4~5 cm,边界清,包膜不明显,部分为实性,部分为囊性,灰白色。腺泡样细胞构成实体型及微囊型21例,乳头状囊样型3例,滤泡型4例。免疫组织化学法检测显示,肿瘤细胞表达上皮标志物角蛋白(CK)、CK7、上皮膜抗原(EMA)、S-100,不表达肌上皮标志物p63、平滑肌肌动蛋白(SMA)、calponin。22例获得随访的患者中仅1例复发。
涎腺腺泡细胞癌是低度恶性肿瘤,组织形态多样,组织类型多种,涎腺乳腺样分泌性癌需与腺泡细胞癌尤其乳头状囊性型相鉴别。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
涎腺恶性上皮性肿瘤中,腺泡细胞癌是其中一种较为少见的肿瘤,因其组织学形态多样,组织类型多种,与其他肿瘤形态学有一定的重叠,在日常诊断工作中,涎腺肿瘤常以术中冷冻形式送检,均造成诊断的困难,易误诊、漏诊。新近发现的涎腺乳腺样分泌性癌与腺泡细胞癌有类似的形态学特征,需与之鉴别[1,2]。现将我们诊断的28例涎腺腺泡细胞癌患者报道如下。
收集2006年1月至2016年12月我院收治的28例涎腺腺泡细胞癌患者手术切除标本的病理切片,行相应的免疫组织化学染色,病理结果均由两名高年资病理医师复核诊断,复习全部病例临床及病理资料,并进行随访。
所有标本采用10%中性甲醛溶液固定,石蜡包埋,常规切片,HE染色,经光学显微镜明确诊断。免疫组织化学染色采用EnVision二步法,角蛋白(CK)、CK7、上皮膜抗原(EMA)、p63、平滑肌肌动蛋白(SMA)、calponin、S-100、Ki-67相关抗体均购自福州迈新生物技术开发有限公司。特殊染色使用珠海贝索公司过碘酸-schiff(PAS)试剂盒进行染色。依据2005版世界卫生组织(WHO)头颈部涎腺癌TNM分类[3],T1肿瘤最大径不超过2 cm,无腺实质外扩展。T2肿瘤最大径2~4 cm,无腺实质外扩展。T3肿瘤大于4 cm和(或)肿瘤有腺实质外扩展。腺泡细胞癌分为实体型、微囊型、滤泡型及乳头囊状型。
28例腺泡细胞癌患者,男性15例,女性13例,年龄11~79岁,中位年龄42岁。发病时间从数天至30年不等,中位发病时间约6个月。位于腮腺25例(左侧15例,右侧10例),颌下腺1例,上腭1例,左颊黏膜1例。所有病例均表现为无痛性肿块,肿物最大径5 cm,最小径0.4 cm,平均2.4 cm。T1期7例,T2期18例,T3期3例,无T4期患者。所有患者均未发现淋巴结转移。
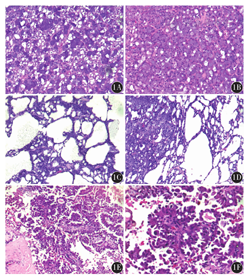
大体观察:肿物最大者5 cm×4 cm×3 cm,最小者0.4 cm×0.4 cm×0.2 cm。边界尚清,包膜不明显,部分为实性,少数病例为囊性,囊内见乳头状增生物,灰白色囊内有暗红液。显微镜下检查:(1)实体型(图1A):21例,占75%,其中6例为实体型混合微囊型,1例为实体型混合滤泡型,1例为实体型混合微囊及滤泡型。肿瘤呈膨胀性生长,瘤细胞间无明显纤维间质,低倍镜下为一嗜碱性细胞构成的肿瘤,主要由类似浆液性腺泡细胞的腺泡样细胞构成,瘤细胞排列成腺泡样,实性生长,细胞胞体大小不等,均含有丰富的胞质内嗜碱性颗粒,核位于近胞膜一侧,小而圆,核仁不明显。部分病例在实性生长区域微囊空隙形成,囊腔圆形或不规则形,大小不等。(2)微囊型(图1B):本组研究未发现单纯的微囊型,认为微囊型可能归属于实体型,只是在实体型基础上出现了微囊结构。(3)滤泡型(图1C、图1D):4例,占14.3%;此型低倍视野与甲状腺滤泡结构类似,不同于实体型,低倍视野下呈嗜酸性肿瘤改变。滤泡样腔隙大小不等,腔内充满粉染物,似胶质样物,衬覆单层立方或柱状上皮细胞,细胞核形态温和,无明显核仁,核分裂象罕见。(4)乳头囊状型(图1E、图1F):3例,占10.7%;表现为一大的囊腔内衬覆乳头状生长的肿瘤细胞,低倍镜细胞呈紫色(嗜双色),部分乳头见纤维轴心,特征性改变为乳头被覆鞋钉样细胞,细胞质丰富嗜双色性,核圆形温和,其间掺杂滤泡样结构,滤泡腔内有紫色分泌物,类似滤泡型肿瘤。囊内肿瘤细胞常脱落至管腔内,因此在不同的切片中有时只见纤维囊壁结构。

肿瘤细胞表达上皮标志物CK、CK7、EMA,不表达肌上皮标志物p63、SMA、calponin。28例患者中,19例进行了S-100染色,其中12例患者为阳性,7例患者为阴性,Ki-67阳性指数极低;12例进行了PAS染色,均显示胞质颗粒阳性,并且抗淀粉酶消化。
28例患者中,22例随访12~108个月,6例失访。其中2008年的1例T3期患者于2015年原位复发,进行了再次手术,未见复发转移;1例T3期患者近年手术区并发面部唾液渗出,未见肿瘤复发。余患者未见复发或转移。
涎腺腺泡细胞癌是一种至少具有局灶性向浆液性腺泡细胞分化的肿瘤,该肿瘤不显示有肌上皮成分[3]。在涎腺恶性上皮性肿瘤中,腺泡细胞癌发生率次于黏液表皮样癌、腺样囊性癌,为一相对少见的涎腺癌。1892年Nasse首次描述该肿瘤,1953年Foote和Frazell[4]首次以腺泡细胞瘤对该肿瘤命名,因为此肿瘤倾向于局部复发和转移,1953年10月Buxton称其为腺泡细胞癌[4,5]。日常诊断工作中,该肿瘤临床表现及影像学所见与涎腺良性肿瘤难以区分,此肿瘤复杂的形态学表现及多种组织学类型,容易出现误诊,对该肿瘤的病理形态学特点的准确把握显得尤为重要。
涎腺腺泡细胞癌最常见的发生部位是腮腺(84%)、颌下腺(4%),其次为颊黏膜、上唇及上腭。此外,腺泡细胞癌在上颌窦、喉、下颌骨、乳腺、肺和胰腺也有报道。临床表现为无痛性肿物,往往发病时间较长,极少伴随其他症状,患者因为体检或发现肿物逐渐增大就诊。该病在各年龄组中均发病,是一种发病年龄跨度较大的肿瘤。因此从发病年龄无法提供诊断线索。本组病例的临床特点与文献[6,7,8,9]报道基本一致。
涎腺腺泡细胞癌多数表现为一均质实性肿块,边界清,部分表现为囊性,囊内可有暗红液,可能为出血所致。因此大体检查涎腺肿瘤为囊性时,除了良性囊性病变,还要考虑腺泡细胞癌的可能。腺泡细胞癌最常见的类型为实体型,其组织形态容易辨认。本研究发现微囊的出现常常位于实体型肿瘤,在实性片状或腺泡样增生的肿瘤内部分区域表现为微囊状腔隙形成,提示在涎腺肿瘤中微囊的出现可能为腺泡细胞癌。微囊的出现是因为缺乏排出分泌物和破坏产物的导管,引起细胞之间液体聚集所致[6]。乳头状囊性型为涎腺上皮恶性肿瘤中一特征性结构,虽然该类型并非常见,但如果不了解这种结构,往往在术中冷冻诊断甚至石蜡诊断中容易误诊为良性囊性病变。囊状结构、乳头状增生的肿瘤细胞及钉突样上皮细胞是乳头状囊性型的重要特征[6]。滤泡型也是涎腺腺泡细胞癌区别于其他涎腺肿瘤的特征性结构,类似甲状腺滤泡结构的出现提示了涎腺腺泡细胞癌的可能。组成肿瘤的细胞主要为腺泡样细胞,类似浆液性腺泡细胞,胞体大,胞质丰富充满嗜碱性颗粒,细胞核位于靠近细胞膜一侧,使胞质呈泡沫状表现。胞质颗粒特殊染色PAS阳性,并抗淀粉酶消化。肿瘤间质可见纤细的血管。部分区域出现类似闰管细胞的细胞,立方形,核位于中间,胞质粉染,不同于腺泡样细胞的蓝染,这些细胞常排列成小的腺腔。一些瘤细胞胞体较小,胞质嗜双色性,呈非特异性腺细胞样。此外,部分病例还可见一类少见的空泡细胞(常见于乳头状囊性型)或胞质透明的透明细胞(组织处理后的人工假象)。多数肿瘤间质内可见淋巴细胞浸润,部分非常显著,在间质内形成生发中心。这些肿瘤边界清楚或有包膜,通常是实性或微囊型,预后较好[7,8,9]。免疫组织化学在腺泡细胞癌诊断中作用有限,检测时常发现表达上皮标志物,部分病例表达S-100,肌上皮标志物缺乏表达。特殊染色显示胞质内颗粒抗淀粉酶消化。
实体型涎腺腺泡细胞癌具有特征性嗜碱性腺泡细胞的组织结构模式,形态典型。但乳头状囊性型及滤泡型须与以下涎腺肿瘤鉴别:(1)低级别黏液表皮样癌,肿瘤由不同大小、充满黏液的囊性结构组成,有丰富的黏液细胞,但总是有不规则的上皮细胞岛。黏液细胞为一种胞体较大的柱状、杯状,含有丰富黏液的细胞,肿瘤内可见中等大小的中间细胞及表皮样细胞。(2)囊腺癌(乳头状囊腺癌),一种罕见的低级别恶性肿瘤,与囊腺瘤相对应,65%发生于大涎腺,缓慢生长。组织学表现为浸润性生长,可见神经侵犯,在囊腺瘤样背景下(大小不等的囊肿),囊肿衬覆立方形或柱状细胞,细胞有轻度至中度异型性,与囊腺瘤的鉴别取决于生长方式与细胞异型性。(3)滤泡亚型甲状腺乳头状癌转移,组织学两者难以鉴别,但甲状腺乳头状癌具有特征性的核特征,即毛玻璃样核、核内包涵体、核沟、核排列拥挤等,免疫组织化学可区别。(4)新近提出的涎腺分泌性癌[2],具有与乳头状囊性型腺泡细胞癌类似的病理形态特征,常呈分叶状、巨囊、微囊型、乳头状、筛状、管状或实性生长,其细胞为低级别核,胞质多泡或含有嗜酸性颗粒,形态学与腺泡细胞癌难以鉴别,但该病同时表达S-100及乳腺球蛋白,不表达DOG1(腺泡细胞癌往往弥漫表达DOG1),遗传学上有特征性t(12;15)(p13;q25)ETV6-NTRK3易位。乳头状囊性型腺泡细胞癌不具备此特征。本研究19例中12例S-100阳性,需要进一步免疫组织化学(包括乳腺球蛋白、DOG1等)及分子检测,除外部分病例实为分泌性癌的可能。
涎腺腺泡细胞癌是一种低度恶性肿瘤,淋巴结转移率低,预后好[10],容易误诊为良性病变或其他恶性肿瘤。认识其特征性的腺泡样细胞特点,除了常见的实体型,切记可以表现为更少见的乳头状囊性型及滤泡型,免疫组织化学显示只有一类细胞,无肌上皮细胞,重点需要与分泌性癌鉴别,需借鉴分子生物学检测技术。
所有作者均声明不存在利益冲突



























