
观察同步放化疗方案在治疗70岁以上局部晚期子宫颈癌患者中的疗效及不良反应。
回顾性分析2007年1月至2012年12月山西医科大学附属肿瘤医院行根治性放疗或同步放化疗的70岁以上局部晚期(ⅠB2、ⅡA2、ⅡB~ⅣA期)共计161例子宫颈癌患者的临床资料。按照治疗方法分为根治性放疗组(109例)和同步放化疗组(52例),比较两组患者的生存情况及不良反应。
161例患者中位随访时间为45.0个月,中位生存时间为50.0个月。同步放化疗组5年总生存率高于根治性放疗组(71.8%比44.9%),差异有统计学意义(χ2=7.967,P=0.004)。同步放化疗组Ⅲ~Ⅳ级白细胞减少发生率高于根治性放疗组[57.7%(30/52)比18.3%(20/109)],差异有统计学意义(P=0.006)。两组急性消化系统、泌尿生殖系统不良反应、放射性直肠炎、膀胱炎发生率比较,差异均无统计学意义(均P>0.05)。
70岁以上局部晚期子宫颈癌患者可较好耐受同步放化疗,并获得较好的生存情况。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
子宫颈癌是我国女性常见的恶性肿瘤,60岁以上患者占23.8%[1],对于老年女性患者,早期症状隐匿,多数患者就诊时已属中晚期。美国国立综合癌症网络(NCCN)指南推荐局部晚期子宫颈癌患者治疗方案为以顺铂为基础的同步放化疗[2,3]。由于经济水平、营养状况、合并基础疾病等差异,化疗方案在70岁以上局部晚期子宫颈癌患者中完成率低。我们回顾性分析了161例70岁以上局部晚期老年子宫颈癌患者行根治性放疗或同步放化疗的临床效果和不良反应。
收集2007年1月至2012年12月在山西省肿瘤医院进行根治性放疗或同步放化疗的161例70岁以上局部晚期(ⅠB2、ⅡA2、ⅡB~ⅣA期)子宫颈癌患者的临床资料。纳入标准:(1)病理确诊为子宫颈鳞状细胞癌、腺癌、腺鳞癌及其他类型;(2)年龄≥70岁;(3)参照国际妇产科联盟(FIGO)(2009)标准分期为ⅠB2、ⅡA2、ⅡB~ⅣA期;(4)初治患者,接受根治性放疗或同步放化疗,放疗方案为调强放疗联合二维高剂量率后装放疗,同步化疗方案为以铂类为基础的方案;(5)患者全身状况良好,无明确放化疗禁忌证,Karnofsky评分≥70分;(6)无严重内科合并疾病。排除标准:(1)放疗中断未完成外照射;(2)仅行姑息治疗者。
体外照射采用调强放射治疗(IMRT)技术,患者行CT模拟机定位,定位前1 h排空膀胱,口服碘造影剂显影小肠,同时充盈膀胱,扫描时取仰卧位,热塑膜及体架固定患者。CT采用增强扫描,扫描层厚3~5 mm,扫描范围上界至肝膈面,下界至股骨中上1/3,CT扫描图像上传计划系统,根据CT影像结合妇科检查及磁共振成像(MRI)进行靶区勾画。逐层勾画临床靶区(CTV)、大体靶区(GTVnd),危及器官包括小肠、直肠、结肠、膀胱、脊髓、双侧股骨头等,CTV外放0.5~2 cm形成计划靶区(PTV)。使用美国Varian公司三维放疗计划系统制定治疗计划,用6 MV-X线外照射,90%~95%的等剂量曲线覆盖PTV。危及器官限量:膀胱V40<40%,小肠V40<40%,小肠Dmax<49 Gy,直肠V40<40%,脊髓Dmax<45 Gy,股骨头V30<20%。PTV处方剂量45~50 Gy,每次1.8~2.0 Gy,共25次,1次/d,5次/周,淋巴结区域同步加量,GTVnd处方剂量50~55 Gy,每次2.0~2.2 Gy,共25次。
二维腔内后装放疗使用放射源192Ir,采用子宫颈单管+双施源器,腔内放疗在外照射后期进行,A点剂量5~7 Gy/次,1次/周,剂量为28~31 Gy。
接受同步化疗患者采用顺铂周疗方案,顺铂30 mg/m2,1次/周,或顺铂联合紫杉醇方案,紫杉醇135 mg/m2,顺铂50 mg/m2,每21 d 1次。
患者治疗结束后1个月行妇科检查及影像学(CT/MRI)检查;治疗后2年内,每3个月复查1次;2~5年期间每6个月复查1次;5年以后每年复查1次。采用电话及短信随访,记录随访情况。采用美国国立癌症研究所常见不良反应事件评价标准(CTCAE)3.0评价不良反应。
采用SPSS 20.0统计软件分析数据。计量资料满足正态分布,用均数±标准差( ±s)表示,两组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验或Fisher确切概率法。采用Kaplan-Meier法进行生存分析,并进行log-rank检验。以P<0.05为差异有统计学意义。
±s)表示,两组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验或Fisher确切概率法。采用Kaplan-Meier法进行生存分析,并进行log-rank检验。以P<0.05为差异有统计学意义。
共有161例患者纳入研究,根治性放疗(RT)组109例,同步放化疗(CCRT)组52例,CCRT组与RT组患者年龄比较差异无统计学意义[(74.04±2.92)岁比(74.17±3.15)岁,P=0.794];CCRT组与RT组体质量指数(BMI)比较差异无统计学意义[(21.69±2.69)kg/m2比(21.28±2.44)kg/m2,P=0.328];CCRT组与RT组A点总剂量比较差异无统计学意义[放射生物剂量EQD2为(84.15±2.05)Gy比(83.58±2.08)Gy,P=0.328]。两组其他一般资料比较,差异均无统计学意义(均P>0.05)(表1)。
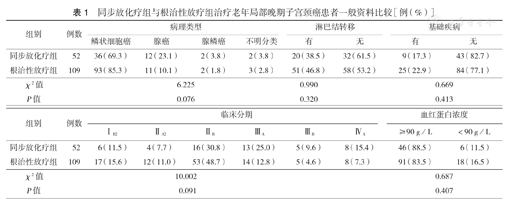
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者一般资料比较[例(%)]
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者一般资料比较[例(%)]
| 组别 | 例数 | 病理类型 | 淋巴结转移 | 基础疾病 | |||||
|---|---|---|---|---|---|---|---|---|---|
| 鳞状细胞癌 | 腺癌 | 腺鳞癌 | 不明分类 | 有 | 无 | 有 | 无 | ||
| 同步放化疗组 | 52 | 36(69.3) | 12(23.1) | 2(3.8) | 2(3.8) | 20(38.5) | 32(61.5) | 9(17.3) | 43(82.7) |
| 根治性放疗组 | 109 | 93(85.3) | 11(10.1) | 2(1.8) | 3(2.8) | 51(46.8) | 58(53.2) | 25(22.9) | 84(77.1) |
| χ2值 | 6.225 | 0.990 | 0.669 | ||||||
| P值 | 0.076 | 0.320 | 0.413 | ||||||
| 组别 | 例数 | 临床分期 | 血红蛋白浓度 | ||||||
|---|---|---|---|---|---|---|---|---|---|
| ⅠB2 | ⅡA2 | ⅡB | ⅢA | ⅢB | ⅣA | ≥90 g/L | <90 g/L | ||
| 同步放化疗组 | 52 | 6(11.5) | 4(7.7) | 16(30.8) | 13(25.0) | 5(9.6) | 8(15.4) | 46(88.5) | 6(11.5) |
| 根治性放疗组 | 109 | 17(15.6) | 12(11.0) | 53(48.7) | 14(12.8) | 5(4.6) | 8(7.3) | 91(83.5) | 18(16.5) |
| χ2值 | 10.002 | 0.687 | |||||||
| P值 | 0.091 | 0.407 | |||||||
随访截至2017年12月,中位随访时间45个月(8~60个月),失访率为13%(21/161)。所有患者中位生存时间为50.0个月,其中CCRT组为55.3个月,RT组为47.3个月;CCRT组5年总生存率为71.8%,RT组为44.9%,两组差异有统计学意义(χ2=7.967,P=0.004)。
CCRT组Ⅲ~Ⅳ级白细胞减少发生率高于RT组[57.7%(30/52)比18.3%(20/109)],差异有统计学意义(P=0.006);两组血红蛋白降低、血小板减少、急性消化系统及泌尿生殖系统不良反应发生率差异均无统计学意义(均P>0.05)(表2,表3,表4)。CCRT组放射性直肠炎的发生率高于RT组[19.2%(10/52)比13.8%(15/109)],但差异无统计学意义(χ2=0.803,P=0.370);放射性膀胱炎的发生率亦高于RT组[17.3%(9/52)比14.7%(16/109)],但差异无统计学意义(χ2=0.815,P=0.667)。
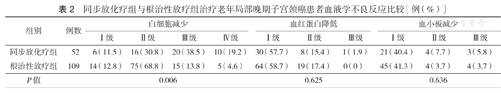
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者血液学不良反应比较[例(%)]
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者血液学不良反应比较[例(%)]
| 组别 | 例数 | 白细胞减少 | 血红蛋白降低 | 血小板减少 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Ⅰ级 | Ⅱ级 | Ⅲ级 | Ⅳ级 | Ⅰ级 | Ⅱ级 | Ⅲ级 | Ⅰ级 | Ⅱ级 | Ⅲ级 | ||
| 同步放化疗组 | 52 | 6(11.5) | 16(30.8) | 20(38.5) | 10(19.2) | 30(57.7) | 8(15.4) | 1(1.9) | 21(40.4) | 4(7.7) | 3(5.8) |
| 根治性放疗组 | 109 | 14(12.8) | 75(68.8) | 15(13.8) | 5(4.6) | 64(58.7) | 19(17.4) | 0(0) | 45(41.3) | 4(3.7) | 4(3.7) |
| P值 | 0.006 | 0.625 | 0.636 | ||||||||
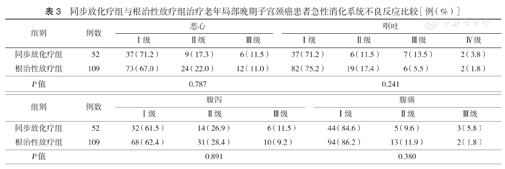
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者急性消化系统不良反应比较[例(%)]
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者急性消化系统不良反应比较[例(%)]
| 组别 | 例数 | 恶心 | 呕吐 | |||||
|---|---|---|---|---|---|---|---|---|
| Ⅰ级 | Ⅱ级 | Ⅲ级 | Ⅰ级 | Ⅱ级 | Ⅲ级 | Ⅳ级 | ||
| 同步放化疗组 | 52 | 37(71.2) | 9(17.3) | 6(11.5) | 37(71.2) | 6(11.5) | 7(13.5) | 2(3.8) |
| 根治性放疗组 | 109 | 73(67.0) | 24(22.0) | 12(11.0) | 82(75.2) | 19(17.4) | 6(5.5) | 2(1.8) |
| P值 | 0.787 | 0.241 | ||||||
| 组别 | 例数 | 腹泻 | 腹痛 | ||||
|---|---|---|---|---|---|---|---|
| Ⅰ级 | Ⅱ级 | Ⅲ级 | Ⅰ级 | Ⅱ级 | Ⅲ级 | ||
| 同步放化疗组 | 52 | 32(61.5) | 14(26.9) | 6(11.5) | 44(84.6) | 5(9.6) | 3(5.8) |
| 根治性放疗组 | 109 | 68(62.4) | 31(28.4) | 10(9.2) | 94(86.2) | 13(11.9) | 2(1.8) |
| P值 | 0.891 | 0.380 | |||||
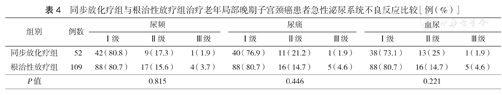
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者急性泌尿系统不良反应比较[例(%)]
同步放化疗组与根治性放疗组治疗老年局部晚期子宫颈癌患者急性泌尿系统不良反应比较[例(%)]
| 组别 | 例数 | 尿频 | 尿痛 | 血尿 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Ⅰ级 | Ⅱ级 | Ⅲ级 | Ⅰ级 | Ⅱ级 | Ⅲ级 | Ⅰ级 | Ⅱ级 | Ⅲ级 | ||
| 同步放化疗组 | 52 | 42(80.8) | 9(17.3) | 1(1.9) | 40(76.9) | 11(21.2) | 1(1.9) | 38(73.1) | 13(25) | 1(1.9) |
| 根治性放疗组 | 109 | 88(80.7) | 17(15.6) | 4(3.7) | 88(80.7) | 16(14.7) | 5(4.6) | 88(80.7) | 16(14.7) | 5(4.6) |
| P值 | 0.815 | 0.446 | 0.221 | |||||||
子宫颈癌是妇科生殖系统最常见的恶性肿瘤。老年子宫颈癌患者常体力较差、营养不良、合并基础疾病较多,不能按时完成治疗计划。Espenel等[4]研究显示子宫颈癌患者随着年龄增长,接受标准治疗患者比例呈下降趋势。对于局部晚期子宫颈癌,NCCN推荐的治疗方案是以顺铂为基础的同步放化疗[2]。放射治疗肿瘤学组(RTOG)研究结果显示,相比延伸野外照射治疗的患者,CCRT组的患者生存率更高,疾病复发风险总体降低了51%[5]。Datta等[6]对局部晚期子宫颈癌患者进行荟萃分析证实,CCRT组完全缓解率和局部控制率较RT组分别提高10.2%和8.4%,总生存率提高7.5%,但严重急性不良反应的发生率也较高,为此患者可能要承受身体的不适感以及负担更多的医疗费用。Goodheart等[7]回顾性分析了96例子宫颈癌患者,结果显示≥65岁子宫颈癌患者接受CCRT可以提高生存率,与年轻患者相比,其不良反应差异无统计学意义。Wang等[8]研究显示老年子宫颈癌患者CCRT可以提高生存率,3年总生存率分别为54.3%和83.1%,无病生存率分别为57.6%和83.3%,肿瘤特异性生存率分别为56.8%和87.1%。本研究也显示CCRT可以提高局部晚期老年宫颈癌患者总生存率。
对于接受同步化疗的老年子宫颈癌患者,我们一般推荐4~6个周期化疗方案,在我们的研究中,52例患者完成了同步化疗,化疗的加入并没有影响放疗的完成。CCRT的急性不良反应可能导致放疗时间延长或放疗中断,整体治疗时间的延长可能导致生存率降低,NCCN子宫颈癌指南建议放疗应在8周内完成[2]。本研究中,同步化疗并未延长放疗时间。接受RT和CCRT患者的放疗时间均未超过8周,大多数老年患者可以很好地耐受CCRT。在化疗药物的选择方面,对于肾功能正常的老年患者按照NCCN指南推荐,选择以铂类为基础的方案,对于肾功能不全的老年患者有文献报道选择紫杉醇单药方案也可获益。CCRT治疗中,急性不良反应最主要是骨髓抑制,年龄是骨髓抑制的危险因素[9]。化疗前几个周期出现中性粒细胞减少及相关并发症的风险最高,因此老年患者在第1个周期化疗后就需要考虑预防性使用重组人粒细胞集落刺激因子。
同步化疗会增加急性不良反应,这可能是部分老年子宫颈癌患者无法接受同步化疗的主要原因。但是,目前尚没有指南明确哪些老年患者可从CCRT中获益。因此一些老年患者虽然能够耐受CCRT但不积极治疗。需要对老年患者进行更精细化的分层研究来找出真正获益人群。
所有作者均声明不存在利益冲突



























