
探讨急性早幼粒细胞白血病(APL)全反式维甲酸诱导治疗期间出现的分化综合征和Sweet综合征及其处理。
总结巴彦淖尔市医院收治的1例APL患者的临床体征和病理学检查结果,并进行文献复习。
该患者使用糖皮质激素治疗,分化综合征和Sweet综合征获得痊愈。疾病缓解后再次使用全反式维甲酸,未再发生Sweet综合征。
APL全反式维甲酸诱导治疗期间可出现分化综合征和Sweet综合征,早期使用糖皮质类激素可以治疗这两种并发症。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
全反式维甲酸能够有效诱导急性早幼粒细胞白血病(APL)细胞分化,提高缓解率。最常见的不良反应是维甲酸综合征(亦称分化综合征)[1],表现为发热、呼吸困难、体质量增加、胸腔或心包渗出、低血压等。其他少见的不良反应有干皮症、急性胰腺炎、高钙血症、男性不育、骨髓纤维化、骨髓坏死、血栓形成和Sweet综合征等。在临床工作中,维甲酸诱导APL所致的分化综合征较为常见,其治疗已经逐渐形成系统[2],而Sweet综合征的发生率较低。我们收治的1例APL患者在治疗过程中出现分化综合征和Sweet综合征,现报道如下。
患者,男性,49岁,因皮肤瘀斑4 d、血尿4 d入巴彦淖尔市医院。血小板计数(Plt)24×109/L,血红蛋白(Hb)109 g/L,白细胞计数(WBC)2.5×109/L,白细胞不分类,外周血可见幼稚细胞。查体:生命体征平稳,全身多处皮肤瘀点瘀斑,牙龈渗血,心肺未见明显异常。入院后诊断为APL。PML-RARα基因检测阳性。染色体:46,XY、t(15;17)(q22;q12)。确诊第2天给予维甲酸40 mg/d,分次口服。使用5 d后,WBC、Plt逐步恢复,WBC最高46.2×109/L,Plt 46×109/L。遂加用柔红霉素40 mg 3 d,亚砷酸10 mg,每天1次,继而WBC逐渐回落。治疗10 d后,患者出现发热(最高38.9 ℃),并有咳嗽、气短,偶伴心悸,颜面部双下肢水肿,心肝肾功能正常,体质量增加2.5 kg,精神、食欲尚可。渐出现骨髓抑制,最低WBC 0.3×109/L,Hb 78 g/L,Plt 18×109/L,C反应蛋白110 mg/L;肺部CT示:双肺可见少许斑片影,双侧胸腔积液。考虑肺感染不除外,反复行血培养,未报阳性结果;病毒检查均阴性。痰培养未见病原体。给予亚胺培南西司他丁钠、氟康唑治疗无效,并出现口腔溃疡,眼结膜红肿疼痛,咽拭子正常。诱导治疗后12 d,抗生素换为万古霉素、美罗培南、伏立康唑。治疗后患者体温逐渐降低,血象逐步恢复。治疗后18 d,患者口唇出现脓疱,生殖器出现1个暗红色硬节、脓疱,阴囊皮肤出现数个米粒大小硬节、脓疱。前胸、腋窝部及后背出现数个脓疱疹,呈密集排列,周围有红晕。WBC 2.5×109/L。胸部B型超声示:胸腔积液量较前减少,体质量较化疗前增加1.5 kg。双下肢水肿较前减轻。考虑患者目前感染、药疹均不排除,皮肤科会诊考虑皮肤皮疹及脓疱可能为Sweet综合征,建议进行活组织检查。
考虑该患者为维甲酸诱导后分化综合征不除外,维甲酸药物变态反应所致药疹亦不排除。诱导治疗后第19天,全面评价病情完全缓解(CR)。因不排除维甲酸可能是诱发因素,遂停用维甲酸,予亚砷酸单药继续诱导,并使用地塞米松10 mg 2次/d,每天2次。暂无法排除感染因素,遂继续使用万古霉素、美罗培南、伏立康唑、更昔洛韦治疗。使用地塞米松3 d后,患者症状和体征好转。同时骨髓象恢复,血象基本正常。背部皮肤病理活组织检查示:表皮内泡形成,浅层血管扩张充血,红细胞外溢(图1A);血管周围大量中性粒细胞浸润真皮,可见少量淋巴细胞(图1B)。皮肤科考虑诊断为Sweet综合征,加用抗变态反应药物,继续使用激素,减量抗生素。给予美罗培南单药抗感染。停用维甲酸,亚砷酸单药诱导。治疗4 d后患者皮疹消失,阴囊及阴茎的硬节亦消褪,再无发热。复查肺部CT示胸腔积液吸收。体质量恢复。地塞米松治疗7 d后,症状基本好转。激素3 d内减量一半,剩余激素按1 mg/kg泼尼松,维持1~2周。经减量后患者病情无复发。使用亚砷酸至诱导治疗28 d。休息1周后激素停药。再次行DA、MA、HA方案巩固治疗,病情持续CR,常规三联鞘内注射预防,后行维持治疗,常规维甲酸、6-MP、甲氨蝶呤、亚砷酸维持治疗。再次口服30 mg/d维甲酸,未出现皮疹等其他较严重并发症。至截稿前患者结束治疗3年,随访无复发。
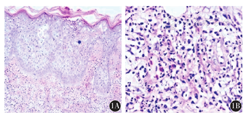

Sweet综合征可作为继发肿瘤的副肿瘤性疾病,以血液系统恶性肿瘤多见[3]。肿瘤相关性Sweet综合征常发生于男性,多不伴有前驱感染,皮损多为泛发并累及黏膜,实验室检查时不易发现中性粒细胞增高,常伴有贫血和血小板减少。可明确引起Sweet综合征的药物有粒细胞集落刺激因子(G-CSF)、全反式维甲酸、疫苗及米诺环素[4]。
本例患者符合Sweet综合征的诊断,且在诱导初期出现体质量增加及胸腔积液时已出现分化综合征。在治疗上,予提前细胞毒药物控制白细胞数量,并未第一时间使用激素治疗。后期的皮疹及发热属于较为罕见的Sweet综合征。考虑为维甲酸的药物不良反应,疾病判断较为困难,Sweet综合征可继发于肿瘤,而继发于白血病尤其是发病初期少有报道[5]。尤其本例患者的诱发因素是否为维甲酸很难确定,其次患者出现的分化综合征在一定程度上混淆了Sweet综合征的诊断。但因分化综合征在骨髓抑制后出现较为少见[5],所以按常规的思路很难当机立断使用激素治疗。患者粒细胞缺乏时应最先考虑感染因素,所以当时未使用激素而使用抗生素治疗。若当时就使用激素治疗是否阻断Sweet综合征的进程有待临床进一步证实。其次,患者在粒细胞缺乏并发热时精神状态较好,食欲及一般情况好,与严重的胸腔积液及严重的皮肤皮疹、脓疱不符。提示患者为非感染因素可能性大,所以评价患者疾病进展时,一定要以症状为基础。最后,激素使用的时间很难确定,目前报道的分化综合征使用激素的时机、时间、强度,均尚未有定论[6]。
APL早期诱导治疗至关重要,常规的出凝血功能异常等并发症已为临床熟知,并有了抢救经验[7],而分化综合征的治疗目前尚未统一,合并Sweet综合征则极其少见,亦有可能是分化综合征的一种特殊表现[8]。Sweet综合征的治疗与分化综合征的治疗并不冲突,激素治疗的具体方案及疗程尚待研究。本例患者的抢救成功提示专科医生,对于患者的病情变化不能拘泥于本科室的范畴,多学科会诊很有必要。
所有作者均声明不存在利益冲突



























