
对比远端胃癌根治术后毕I和Roux-en-Y两种重建方式的疗效。
中文以"毕I""Roux-en-Y""远端胃癌根治术""重建"为关键词,英文以"Billroth-I""Roux-en-Y""distal gastrectomy""reconstruction"为关键词,通过检索中国知网、万方、Medline、Pubmed、Embase,纳入对比毕I和Roux-en-Y两种重建方式的的随机对照试验,并逐个进行质量评价和资料提取。将手术时间、术中出血、手术时间、术中出血、术后住院天数、术后恢复流质饮食时间、术后出现恶心呕吐、吻合口漏、吻合口狭窄、术后体重变化、残胃炎、反流性食管炎、胆汁反流和胃排空障碍做为评价指标。统计学分析采用RevMan 5.3软件。
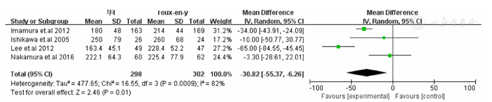
纳入随机对照研究6篇,病例总数600例。荟萃分析结果显示Roux-en-Y重建方式较毕Ⅰ相比需要更长的手术时间[WMD=-30.82,95%CI(-55.37,-6.26),P=0.01]。Roux-en-Y组在减少胆汁反流[OR=30.31,95%CI(8.74,105.15),P<0.00 001]和残胃炎[OR=2.73,95%CI(1.86,4.00),P<0.00 001]的发生上明显优于毕Ⅰ组。
荟萃研究结果显示Roux-en-Y较毕Ⅰ的一些优点,但是对于Roux-en-Y和毕Ⅰ这两种重建方式的哪一种更适合远端胃癌根治术仍需更科学的多中心的随机对照研究来证实。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
胃癌作为全球发病率第四的恶性肿瘤,每年因胃癌死亡的患者约有738 000[1]。随着治疗技术的不断进步以及越来越多的早期胃癌患者被诊断,胃癌患者的总生存期已经有的明显的提高。现如今医师更加关心的是如何通过改进手术方式来提高胃癌患者术后的生活质量[2]。远端胃癌根治术有3种常见的重建方式毕Ⅰ式、毕Ⅱ式和Roux-en-Y。尽管毕Ⅰ式和Roux-en-Y被认为是远端胃癌根治术后两种标准的重建方式且一些研究也比较这两种重建方式术中及术后的一些指标,然而至今仍没有明确的证据证明哪一种重建方式对患者更有益。因此本研究希望通过对过往已发表的随机对照试验进行整理分析,以探讨两种重建方式对于远端胃癌的疗效差异。
中国知网、万方、Medline、Pubmed、Embase作为检索的来源。中文检索关键词"毕Ⅰ""Roux-en-Y""远端胃癌根治术""重建"。英文检索关键词"Billroth-I""Roux-en-Y""distal gastrectomy""reconstruction"。2位研究者独立完成检索任务,遇到分歧由第3位研究者加入。
(1)中英文已发表的文章;(2)胃癌患者且行根治性远端胃切除术;(3)文章中至少包含两个组别,且两组或组间基线可比;(4)研究方案为随机对照研究。
(1)胃癌患者术前已有其他合并症如糖尿病等;(2)研究信息或数据不完整;(3)研究没有对照组;(4)专家意见、综述、回顾性研究、个案报道。
对比毕Ⅰ和Roux-en-Y两种重建方式的手术时间、术中出血、术后住院天数、术后恢复流质饮食时间、术后出现恶心呕吐、吻合口漏、吻合口狭窄、术后体重变化、残胃炎、反流性食管炎、胆汁反流和胃排空障碍。
按检索要求在各文献数据库进行文献检索,其中英文文献符检索条件为396篇,阅读标题和摘要后得到相关文献44篇,阅读全文后得到6篇随机对照研究。中文文献符合检索条件112篇,阅读标题和摘要得到相关文献12篇,最终由6篇回顾性研究,无随机对照试验。
采用Review Manager 5.3对纳入文献的数据进行分析,分类变量资料采用比值比(OR),95% CI作为参考变量,连续性变量资料采用加权均数差值(WMD)及其95%CI作为参考变量。通过秩和检验来确定各研究之间的异质性。模型的选择取决于异质性I2的大小,I2>50%采用随机效应模型,I2<50%采用固定效应模型。若能明确异质性来源则进行合理的亚组分析,通过漏斗图来检测纳入的研究是否存在发表偏移。
纳入随机对照研究6篇,病例总数600例,其中毕Ⅰ组298例,Roux-en-Y组302例。6篇随机对照研究中有3篇文章来自同一研究机构并拥有相同研究人群遂将该3篇文章数据归纳后收集后作为1篇纳入本次分析。
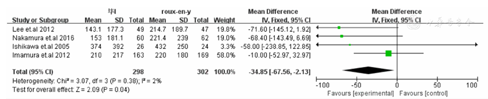
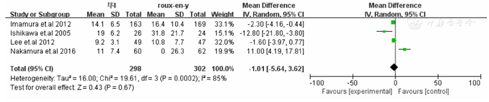
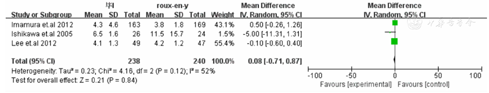
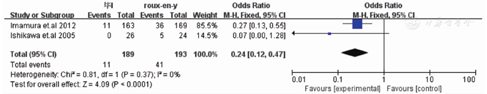
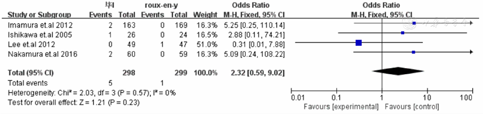
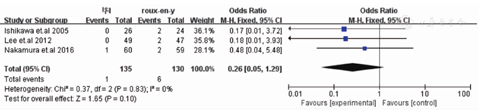
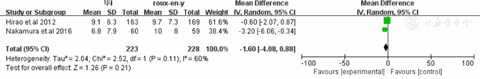
荟萃分析结果显示Roux-en-Y重建方式较毕Ⅰ相比需要更长的手术时间[WMD=-30.82,95%CI(-55.37,-6.26),P=0.01](封三,图1)。在术中出血方面毕Ⅰ较Roux-en-Y术中出血更少[WMD=-34.85,95%CI(-67.56,-2.13),P=0.04](封三,图2)。两种重建方式在术后住院时间[WMD=-1.01,95%CI(-5.64,-3.62),P=0.6](封三,图3),恢复流质饮食时间[WMD=0.08,95%CI(-0.71,0.87),P=0.84(封三,图4),荟萃分析发现术后Roux-en-Y组较毕Ⅰ组更容易出现恶心呕吐症状[OR=0.24,95%CI(0.12,0.47),P<0.0001](封三,图5)。吻合口漏[OR=2.32,95%CI(0.59,9.02),P=0.23](封三,图6),吻合口狭窄[OR=0.26,95%CI(0.05,1.29),P=0.1](图7),术后体重变化[WMD=-1.60,95%CI(-4.08,0.88),P=0.21](图8),荟萃结果显示Roux-en-Y组较毕Ⅰ明显减少术后胆汁反流[OR=30.31,95%CI(8.74,105.15),P<0.00001](图9)。荟萃结果显示Roux-en-Y组相比毕Ⅰ在残胃炎发生明显减少[OR=2.73,95%CI(1.86,4.00),P<0.00001](图10)。反流性食管炎[OR=1.59,95%CI(0.7,3.63),P=0.27](图11)和延迟胃排空[OR=1.18,95%CI(0.77,1.84),P=0.43](图12)上差异无显著统计学意义。










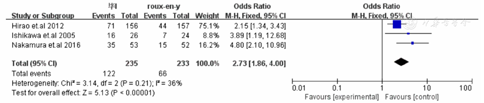

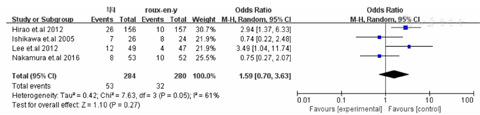

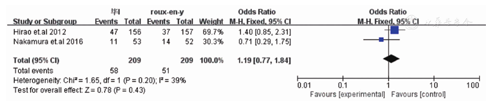

对于胃癌患者来说,手术仍然是治疗胃癌的最佳选择。对于远端胃癌根治术后选择何种重建方式目前仍未达成共识。理想的重建方式应该不仅可以减少术后并发症,同时应该提高患者术后的生活质量[10]。毕Ⅰ和Roux-en-Y是目前远端胃癌术后标准的重建方式。本研究通过将过往比较这两种重建方式的随机对照研究进行荟萃分析,结果发现Roux-en-Y相比毕Ⅰ可以明显减少术后胆汁反流和残胃炎的发生。一些研究表明胆汁的反流可以增加术后残胃癌的发病率[11],因此在减少术后残胃癌的发病率上Roux-en-Y较毕Ⅰ更有优势。Namikawa等[12]研究者发现行毕Ⅰ重建后His角的角度相比行Roux-en-Y重建后更大,这样造成毕Ⅰ相比Roux-en-Y更容易发生术后反流性食管炎。Takiguchi等[5]在对毕Ⅰ和Roux-en-Y两种重建方式术后生活质量的评估上也发现接受毕Ⅰ手术的患者术后更容易出现灼心症状,这与胆汁和胃液反流至食管有着密切关系。Xiong等[13]在对毕Ⅰ和Roux-en-Y两种重建方式的荟萃分析发现两种方式毕Ⅰ较Roux-en-Y更容易出现胆汁反流和残胃炎,且两者差异具有统计学意义,但两者反流性食管炎的发病率差异并无统计学意义。本荟萃分析同样发现毕Ⅰ更容易出现胆汁反流和残胃炎,虽然毕Ⅰ重建术后更容易出现反流性食管炎但是与Roux-en-Y相比二者的差异并无统计学意义。
相比Xiong等[13]的荟萃分析得出毕Ⅰ与Roux-en-Y相比手术时间更短但术中出血无差异,本观察结果表明,毕Ⅰ相比Roux-en-Y不仅更节省手术时间且术中出血更少。这可能与Roux-en-Y相比毕Ⅰ要多做一个吻合口有关。一些研究发现,毕Ⅰ相比Roux-en-Y更容易出现吻合口漏[14],可能与吻合口张力和十二指肠的血供有关。但本观察结果表明两种重建方式在吻合口漏和狭窄的发生上并无统计学差异。吻合技术不断地进步、外科医师更加精细化的解剖可能是减少两种吻合漏和狭窄发生的最主要的原因。
在对比术后并发症中本研究发现术后Roux-en-Y组较毕I组更容易出现恶心和呕吐症状。这一症状的发生可能与Roux-en-Y手术后出现的Roux-en-Y潴留综合征相关。一些学者的研究发现Roux-en-Y潴留综合征的发生可能是Roux-en-Y手术切断了空肠从而阻断了小肠的正常电活动传导,进而使得远端肠管蠕动减弱导致食物排送困难。有研究表明Roux-en-Y手术后约有20%的患者会出现Roux-en-Y潴留综合征[15,16,17]。但本研究同样发现在对比两种重建方式长期生活质量时,内镜检查发现二者延迟胃排空出现的比例差异并没有统计学意义。
本观察结果显示毕Ⅰ和Roux-en-Y在术后体重变化上差异并没有统计学意义,一些学者为毕I可以较大可能的保持消化道的连续性,但食物是否进入十二指肠并不是患者营养状态的决定因素,本次观察再次证实了这一点。虽然纳入2篇文章对于术后体重变化的随访时间有差异但对于胃癌术后患者术后1年基本已恢复其正规饮食。Nomura等[18]的研究表明对于肿块位于下1/3的远端胃癌患者,剩余的胃越多对于术后营养状况的影响越小。在术后住院时间和重新进食流质时间上毕Ⅰ组和Roux-en-Y组的差异同样没有统计学意义。
与Xiong等[13]的荟萃分析相比本观察增加了新的随机对照研究使得结论更加可靠,进一步增加对比了两种手术方式术后出现的恶心呕吐症状的发病率,得到Roux-en-Y组较毕Ⅰ组更容易出现恶心和呕吐症状。同样新发现毕Ⅰ相比Roux-en-Y不仅更节省手术时间且术中出血更少。总的来说通过本篇荟萃分析,Roux-en-Y相比毕Ⅰ可以明显减少患者术后残胃炎的发生和胆汁反流,从而进一步减少患者术后残胃癌发生可能。且Roux-en-Y并不增加术后吻合口漏和狭窄发生的风险。但是对于Roux-en-Y和毕Ⅰ这两种手术方式的哪一种更适合远端胃癌根治术仍需更科学的多中心的随机对照研究来证实。




























