
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
在正常生理解剖情况下,乙状结肠在正常生理瘢痕和结肠系膜的固定下稳定在人体左下腹,降结肠向右侧移行成右位乙状结肠属于罕见先天性发育异常,因患者可无明显临床症状,所以很难被发现,偶发现于钡剂灌肠、肠镜检查、手术或者尸解中。兰州大学第二医院结直肠外科收治1例直肠癌患者,在行直肠癌根治术时,术中发现右位降结肠、乙状结肠解剖异位,现报道如下。
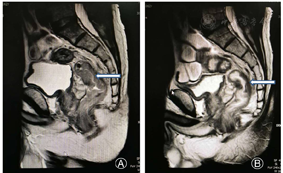
患者,男性,62岁。因"大便性状改变6个月余"于2017年2月9日入院。患者半年来交替出现便血、便秘、腹泻,加重伴肛门坠胀、疼痛、里急后重感,患者及家属未予以重视,未曾到当地医院行相关检查及治疗,此后上述症状反复发作,于3个月前症状加重。患者既往无高血压、冠心病、糖尿病等慢性病史。查体:腹部无明显阳性体征,直肠指诊距肛门口5 cm处可触及肿物下缘,退出指套染血。行电子结肠镜检查时发现距直肠下段处可见菜花样隆起性肿物,占据整个肠腔,致管腔阻塞,结肠镜未能通过,活检结果提示中分化管状腺癌,异型腺体弥漫性分布,排列呈乳头状及筛孔,核形不规则,染色质颗粒状,核仁明显,分裂相易见,细胞质量中等,粉染,胞界不清。血常规提示:白细胞8.97×109/L,血红蛋白163 g/L,血小板283×109/L,癌胚抗原14.29 ng/ml,大便隐血实验阳性,其余实验室检查均在正常范围内。盆腔MRI提示直肠管壁不均匀增厚,肠腔狭窄,病变与周围脂肪间隙不清,考虑直肠癌(T4N1M0)。因肿瘤较大、分期较高,经多学科协作讨论后,术前给予新辅助放化疗,具体方案为计划靶区41.80 Gy/22 f,计划大致肿瘤靶区50.6 Gy/22 f;同步口服卡培他滨1 500 mg(早上)、1 000 mg(晚上)。于本次入院查癌胚抗原4.84 ng/ml,大便隐血实验仍为阳性。心电图、X线胸片、腹部超声未见明显异常。腹部增强CT提示直肠放疗后改变,直肠中段管壁增厚。盆腔MRI提示直肠放疗后改变,较2017年2月9日片比较管壁增厚及管腔狭窄情况明显好转,瘤体显著缩小,淋巴结变化不大(见封四,图1)。术前诊断为:直肠癌,T3N1M0。于2017年2月15日在全身麻醉下行腹腔镜辅助直肠癌行直肠全系膜切除术(Total mesorectal excision, TME)。术后给予营养支持、抗感染、抑酸等治疗,患者于术后3 d恢复通气,后逐步恢复到正常饮食,术后7 d恢复良好出院。术后病理提示:直肠中分化腺癌,大小为1.7 cm×1.6 cm×0.6 cm,侵及壁肌层,脉管、神经未见明确侵犯,两侧切缘(-),肠系膜淋巴结未见癌转移。后续给予FOLFOX方案规律化疗6次,化疗期间患者无恶心、呕吐等化疗相关反应,每次化疗均复查肿瘤标志物及腹部增强CT,也未见肿瘤复发表现。化疗结束后持续随访半年余,实验室检查及影像学检查均未发现复发迹象,期间患者排便、排尿可,大便成形,无腹泻、便细等大便性状改变症状。现患者每半年复查腹部CT、肿瘤标志物、粪常规等。

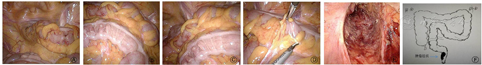
术中腹腔镜探查发现,降结肠沿左侧结肠旁沟下行至中段后开始向右侧移行,移行过腹正中线后向上行近横结肠水平,然后沿着升结肠平行、逆向下行至右侧盆腔移行为直肠(见封四,图2)。继续探查胃及十二指肠位置及形态正常,空肠与回肠无扭转,肝、脾位置正常。术中诊断为:右位乙状结肠解剖变异,低位直肠癌(T3N1M0)。明确变异解剖和诊断后,行直肠癌根治性TME术。因降结肠移行至右侧,形成异位乙状结肠,乙状结肠游离度小,长度短,为预防切除直肠肿瘤及肠管后,游离肠管的长度不够吻合,遂先行游离异位并行的降结肠,待游离完全后,提起乙状结肠系膜,游离显露肠系膜下动脉(Inferior mesenteric atery, IMA)和系膜下动脉静脉(Inferior mesenteric vein, IMV),发现降结肠、乙状结肠的血管供应也相应的变异于右侧,离断IMA和IMV。然后提起乙状结肠系膜,暴露并游离骶前筋膜,并沿骶前行隧道式分离,保护双侧腹下神经,分离达腹膜反折水平以下后,常规游离直肠后壁,游离至骶尾水平后,开始游离直肠前壁,在腹膜反折上0.5 cm处弧形切开腹膜,沿腹膜反折找到直肠前间隙,游离显露灰白光滑的Denonvilliers筋膜,暴露两侧精囊腺,沿两侧Holy界面打开直肠侧方组织,直肠后壁分离跨过肿瘤下缘达肛提肌裂孔边缘,在裂孔水平离断直肠,经耻骨上二横指取长5 cm纵行切口,取出直肠切除标本;乙状结肠近端放置29 mm吻合器钉头并固定,还纳入腹腔,封闭切口,将吻合器主体端自肛门置入,检查肠管无扭转后击发吻合器,完成吻合,吻合后肠管的紧张度适中,盆腔内注水做充气试验检测无漏气,检查无活动性出血,清点器械、辅料无误后完成手术。

先天性结肠解剖异常多见于儿童,在成人中极为罕见。因为其长度及位置的特殊性,乙状结肠是结肠中位置最容易发生改变的部分。右位乙状结肠多见于内脏异位者,单纯性右位乙状结肠则十分罕见[1]。这种解剖变异主要见于尸体解剖及外科术中探查,例如在阑尾切除术及结直肠癌根治术中右位乙状结肠得到确诊[2,3]。钡剂灌肠较容易显示结肠走行,因此是确诊右位乙状结肠的重要手段之一,而这在Fiorella和Donnelly[4]的研究中得以证实。但也有专家通过腹部CT等得出右位乙状结肠的诊断,喻佳等[5]在对1例腹痛患者的腹部增强CT研究中发现,乙状结肠行走于右侧髂窝且合并结肠肝曲癌,随后在术中也证实这一发现。右位乙状结肠解剖变异时,其已经是腹膜间位器官,且固定在右侧腹壁,因此大多数患者无结肠冗长症及肠扭转的表现,所以无需处理[6]。
Saxena等[7]在一项临床研究发现,在年龄小于5岁的正常儿童中,乙状结肠经常位于右下腹。随着年龄的增加,乙状结肠的位置由原来的右位逐渐变为正常的左位,但是在生长发育过程中,可能会继续保留此种解剖变异[2]。这种解剖变异与年龄的相关性,仍未见明确的研究和报道。另有研究发现,这种的变异多发生胎儿期第12~17周[4],多为发育过程中中肠旋转不良所致。在中肠袢退回腹腔时,后肠并没有被推向左侧,而是顺时针旋转了一定的角度,从而形成了与正常解剖结构相反的右位降结肠和乙状结肠。不仅结肠解剖位置的变异,相应的支配供应的血管也会发生变异,印度的一家医院解剖实验室在解剖一具右位乙状结肠尸体时,发现肠系膜下动脉走形于主动脉分叉处前方转向右侧,跨过右侧的髂动脉,位于右侧输尿管的内侧,然后分出3支,分别是右侧的左结肠动脉、乙状结肠上动脉和乙状结肠下动脉[8]。各自供应于相应的变异结肠。对于乙状结肠以及直肠肿瘤来说,在腹腔镜手术中,了解血管走形及结肠的血供对于手术的操作以及术后并发症的预防是至关重要的。
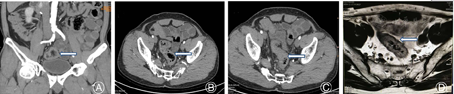
本例中,术前没有明确发现患者是右位乙状结肠,术后重新阅片,与影像科专家讨论,结合手术中所见,明确发现盆腔CT与MRI中有显示乙状结肠位于患者右下腹(见封四,图3)。本例优势在于该患者行腹腔镜下直肠癌根治术,故腹腔镜探查时即发现乙状结肠位于患者右下腹,随即术者换位于对侧行手术游离,术者腹腔镜技术娴熟程度对于罕见病例手术的成功也有关键作用。TME由Heald等[9]于1982年首次提出,经过近20年的临床实践表明,TME术后直肠癌的术后复发明显减少,患者的5年生存率也明显改善。然而关于TME术中IMA的处理方式,目前绝大多数专家推崇高位结扎,即自腹主动脉发出后的IMA起始处结扎。本例中术中可见肠系膜下动脉转向右侧,并分出相应的左结肠动脉、乙状结肠动脉、直肠上动脉,遂从IMA根部结扎。术后病理示淋巴结检出11枚,均未见癌转移。术后患者未见吻合瘘且排便、排尿均正常。然而并不是所有的右位乙状结肠患者均存在同样的血管分支,例如在Indrajit等[10]研究中发现右位肠系膜下动脉向上发出右结肠动脉,向下分出降结肠动脉及直肠上动脉,因此对于此类右位乙状结肠合并结直肠肿瘤的患者,术中应仔细解剖各血管分支以免错误结扎血管并引起相应肠管的坏死。再者,术前也有必要通过血管造影的方法确定血管走行。此外,因右位降结肠、乙状结肠位置的特殊性,在行直肠肿瘤切除过程中,尽量多游离降结肠及横结肠,避免术后肠管形成折角导致术后肠梗阻。

对于这种解剖变异是否与肿瘤的发生有关,有待研究。了解此种变异,对于临床诊疗及外科手术有重要的参考价值,避免对疾病的误诊和减少在手术操作及诊疗过程中带来的不便。另外,在结肠镜检查过程中,如按正常体位、方向进镜,易导致肠穿孔、腹膜炎等严重并发症。本病例在临床上具有一定的学习价值和提示意义。


























