
评估不同类型先天性肛门直肠畸形患儿术后中期排便功能,探讨不同排便功能评分方法的差异。
回顾性分析2011年1月至2015年12月经中国医科大学附属盛京医院诊断为先天性肛门直肠畸形并行手术治疗患儿的临床资料。根据Wingspread分型法将患儿分为高位肛门直肠畸形组(高位组)、中位肛门直肠畸形组(中位组)和低位肛门直肠畸形组(低位组)。采用问卷调查的形式对这些患儿进行随访,了解其排便功能,分别应用Holschneider、Krickenbeck及Rintala三种评分方法评估其排便功能。同时选取我院就诊的非消化系统疾病的50例3~7岁儿童进行调查,完成评分量表,设为正常对照组,进行对比分析。结果采用方差分析,P<0.05为差异有统计学意义。
最终有122例患儿纳入本次研究,其中男85例(69.67%),女37例(30.33%)。根据Wingspread分型,高位组10例(8.20%),中位组32例(26.23%),低位组80例(65.57%)。低位组Krickenbeck评分为(66.99±25.22),高位组为(60.00±25.91),均明显低于中位组(81.25±16.00),差异均有统计学意义(P<0.01)。高位组Holschneider评分为(69.46±24.59),明显低于低位组(83.94±20.48)及中位组(87.28±13.30),差异均有统计学意义(P<0.05。低位组Rintala评分为(79.69±19.49),中位组为(86.41±13.39),均明显高于高位组(65.50±27.53),差异有统计学意义(P<0.05和<0.01)。低位组Krickenbeck评分低于其他两种评分方法,且差异有统计学意义(P<0.01)。先天性肛门直肠畸形组总体Rintala评分为(80.29±19.46),明显低于正常对照组同龄儿(98.60±2.68),差异有统计学意义(P<0.01)。
先天性肛门直肠畸形术后中期患儿仍有不同程度的排便功能障碍,不同畸形类型患儿中期评分均低于正常对照组,Krickenbeck评分在评价低位肛门直肠畸形时评分较其他两种评分方法偏低。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
先天性肛门直肠畸形(anorectal malformation,ARM)是小儿常见的先天性消化道畸形之一,发病率约在1/1 500~5 000,病因不清楚,临床表现差异较大,从单纯的肛门狭窄到复杂的泄殖腔畸形,分型较多,术后排便功能差异较大,排便功能与畸形类型关系密切[1,2,3,4,5,6]。目前广泛采用的分型方法为Wingspread和Krickenberg分型[3,7,8,9]。Wingspread分型可将肛门直肠畸形简单分为高、中、低位,有利于样本量较大的统计分析。
ARM患儿多数出生后短时间内即需要手术,治疗目的均为重建肛门、最大程度保留排便控制能力、达到满意的排便控制能力及生活质量。随着手术方式及治疗措施的不断改善,肛门直肠畸形患儿基本都能存活,但术后仍有许多患儿合并不同程度的排便控制障碍,影响患儿的生活质量。
关于排便功能评估有多种不同的评分方法,目前文献报道应用比较广泛的有Holschneider[10,11,12]、Krickenbeck[13,14,15]及Rintala[12,13,14,15]评分等。本研究的目的是调查经我院手术治疗的ARM患儿的术后中期排便情况,评估不同畸形类型患儿术后排便功能,并分析比较不同评分方法的评估情况。
2011年1月1日至2015年12月31日中国医科大学附属盛京医院新生儿外科收治的诊断为ARM、并经手术治疗的患儿。由于研究内容是排便功能,患儿的年龄会对排便功能造成影响,因此纳入的研究对象为年龄大于3岁的患儿。
根据Wingspread分型法将所有患儿分为高位肛门直肠畸形组(高位组)、中位肛门直肠畸形组(中位组)和低位肛门直肠畸形组(低位组)。采用问卷调查形式对这些患儿进行随访,了解其排便功能。分别用Holschneider、Krickenbeck及Rintala三种评分方法评估其排便功能,对评分结果行组间比较,探讨各组间差异。同时选取于我院门诊就诊的无胃肠道疾病的3~7岁儿童共计50例,设为正常对照组(对照组),进行问卷调查,完成Rintala评分,进行对比分析。
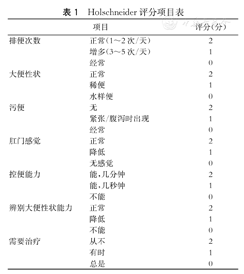
Holschneider评分项目表
Holschneider评分项目表
| 项目 | 评分(分) | |
|---|---|---|
| 排便次数 | 正常(1~2次/天) | 2 |
| 增多(3~5次/天) | 1 | |
| 经常 | 0 | |
| 大便性状 | 正常 | 2 |
| 稀便 | 1 | |
| 水样便 | 0 | |
| 污便 | 无 | 2 |
| 紧张/腹泻时出现 | 1 | |
| 经常 | 0 | |
| 肛门感觉 | 正常 | 2 |
| 降低 | 1 | |
| 无感觉 | 0 | |
| 控便能力 | 能,几分钟 | 2 |
| 能,几秒钟 | 1 | |
| 不能 | 0 | |
| 辨别大便性状能力 | 正常 | 2 |
| 降低 | 1 | |
| 不能 | 0 | |
| 需要治疗 | 从不 | 2 |
| 有时 | 1 | |
| 总是 | 0 |
排便频率、便意、污便、直肠肛门感觉、控便能力、辨别大便性状的能力、是否需要治疗。每项得分0~2分,满分14分。10~14分表示排便控制能力良好,5~9分表示排便控制能力一般,<5分表示排便控制能力不良。
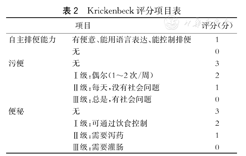
Krickenbeck评分项目表
Krickenbeck评分项目表
| 项目 | 评分(分) | |
|---|---|---|
| 自主排便能力 | 有便意、能用语言表达、能控制排便 | 1 |
| 无 | 0 | |
| 污便 | 无 | 3 |
| Ⅰ级:偶尔(1~2次/周) | 2 | |
| Ⅱ级:每天,没有社会问题 | 1 | |
| Ⅲ级:总是,有社会问题 | 0 | |
| 便秘 | 无 | 3 |
| Ⅰ级:可通过饮食控制 | 2 | |
| Ⅱ级:需要泻药 | 1 | |
| Ⅲ级:需要灌肠 | 0 |
自主排便能力、污便、便秘。自主排便能力表示患儿有便意,可以控制住排便直到找到厕所,不需要药物或灌肠排便;Ⅰ级污便表示污便次数小于每周1~2次,不影响正常生活和学习;Ⅱ级污便表示每天都会发生污便,但不会影响生活和学习;Ⅲ级污便表示持续污便影响社会生活和学习。Ⅰ级便秘表示有便秘,但可通过饮食调节;Ⅱ级表示需要使用药物帮助排便;Ⅲ级表示需要灌肠排便。

Rintala评分项目表
Rintala评分项目表
| 项目 | 评分(分) | |
|---|---|---|
| 控便能力 | 总是 | 3 |
| 有问题(<1次/周) | 2 | |
| 经常,每周数次 | 1 | |
| 没有控便能力 | 0 | |
| 便意 | 总是 | 3 |
| 大多数时候 | 2 | |
| 不确定 | 1 | |
| 没有便意 | 0 | |
| 排便频次 | 1天2次到2天1次 | 2 |
| 更频繁 | 1 | |
| 更少 | 0 | |
| 污便 | 从未 | 3 |
| <1次/周,不需要更换内裤 | 2 | |
| 更频繁,需要经常更换内裤 | 1 | |
| 每天都有,需要治疗 | 0 | |
| 失禁 | 从未 | 3 |
| <1次/周 | 2 | |
| 每周都有,经常需要护垫 | 1 | |
| 每天都有,全天需要护垫 | 0 | |
| 便秘 | 无 | 3 |
| 饮食控制 | 2 | |
| 泻药控制 | 1 | |
| 灌肠 | 0 | |
| 社会问题 | 无 | 3 |
| 有时(有臭味) | 2 | |
| 影像社会生活 | 1 | |
| 严重的社会问题和心理疾病 | 0 |
控便能力、便意、排便频率、污便、失禁、便秘、社会问题,评分18~20分为优,11~16分为良,9~11分为中,6~9分为差。本评分表是唯一可在健康儿童与畸形儿童间进行排便功能比较的评分表[13]。
采用SPSS 19.0统计软件行统计分析,用方差分析进行检验,P<0.05为差异有统计学意义。由于三个评分表总分不一致,无法直接进行比较,因此,将最后分数以百分数表示(评分/总分×100)。
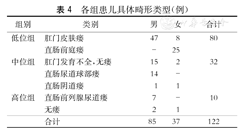
各组患儿具体畸形类型(例)
各组患儿具体畸形类型(例)
| 组别 | 类别 | 男 | 女 | 合计 |
|---|---|---|---|---|
| 低位组 | 肛门皮肤瘘 | 47 | 8 | 80 |
| 直肠前庭瘘 | - | 25 | ||
| 中位组 | 肛门发育不全,无瘘 | 15 | 2 | 32 |
| 直肠尿道球部瘘 | 14 | - | ||
| 直肠阴道瘘 | 1 | 1 | ||
| 高位组 | 直肠前列腺尿道瘘 | 7 | - | 10 |
| 无瘘 | 2 | 1 | ||
| 合计 | 85 | 37 | 122 |
2011年1月至2015年12月我院新生儿外科病房确诊并接受手术治疗的ARM患儿共计246例,随访成功122例(49.59%)。其中,男85例(69.67%),女37例(30.33%)。按Wingspread分型:高位组10例(8.20%),中位组32例(26.23%),低位组80例(65.57%)。各组患儿具体畸形类型见表4。其中低位无肛(80例)采用会阴肛门成形术,中高位行一期Peña术21例,腹腔镜辅助下肛门成形术(LAARP)2例,标准三阶段Peña术19例。
有2例患儿排便次数超过5次/天,7例患儿排便次数为3~5次/天,大多数患儿排便频率正常。6例患儿经常性排稀便,116例患儿排便成型。61例患儿无污便;50例患儿偶有污便,仅在紧张或腹泻时出现;11例患儿经常性污便,有时可影响患儿正常生活或学习。有15例患儿无法在排便前辨别大便性状,20例患儿辨别能力减低。87例患儿可正常辨别大便性状。3例患儿总是需要治疗干预,17例患儿偶尔需要治疗,102例患儿从不需要治疗。根据Holschneider评分,7例患儿评分为差,9例患儿评分为良,106例患儿评分为优。
根据Krickenbeck评分,56例患儿无污便现象,32例患儿为污便Ⅰ级(1~2次/周);25例患儿会每天出现污便(Ⅱ级),但是不影响社会生活;9例患儿的严重污便影响生活及学习(Ⅲ级)。需要饮食控制便秘(便秘Ⅰ级)的患儿有23例,泻药辅助排便(Ⅱ级)的患儿有2例,需要灌肠(Ⅲ级)的患儿有5例,92例患儿无便秘困扰。
根据Rintala评分结果,5例患儿没有自主控制排便能力,9例患儿偶尔无法控制排便(<1次/周),108例患儿可以自主控制排便。4例患儿几乎没有便意,11例患儿偶尔可以感觉到便意,54例患儿大多数时候都有便意,53例患儿感觉便意能力良好。大多数患儿(102例)排便频次正常(1天2次到2天1次),9例患儿排便次数增多,1例患儿排便次数减少。56例患儿没有污便现象;32例患儿偶尔有污便(<1次/周),不需要处理;24例患儿污便更频繁,需要经常换洗内衣;10例患儿污便较重,需要应用尿不湿等保护性措施。80例患儿从未便失禁;24例患儿偶然便失禁(<1次/周);12例患儿几乎每周都会失禁;6例患儿每天便失禁,需要全天配带尿不湿。92例患儿从未发生便秘,23例患儿便秘需要饮食控制,2例患儿依靠泻药辅助排便,5例患儿需要每日灌肠。91例患儿排便情况不影响社会生活,22例患儿有时因污便出现臭味;7例患儿排便情况使上学受到影响;2例患儿污便较重,严重影响社会生活及心理发育。
另外,正常对照组50例,请家属配合完成Rintala评分表。结果仅有2例评分为18分,偶有便秘及排便次数减少,饮食干预即可恢复正常。
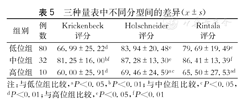
三种量表中不同分型间的差异( ±s)
±s)
三种量表中不同分型间的差异( ±s)
±s)
| 组别 | 例数 | Krickenbeck评分 | Holschneider评分 | Rintala评分 |
|---|---|---|---|---|
| 低位组 | 80 | 66.99±25.22d | 83.94±20.48e | 79.69±19.49e |
| 中位组 | 32 | 81.25±16.00bf | 87.28±13.30e | 86.41±13.39f |
| 高位组 | 10 | 60.00±25.91d | 69.46±24.59ac | 65.50±27.53ad |
注:与低位组比较,aP<0.05,bP<0.01;与中位组比较,cP<0.05,dP<0.01;与高位组比较,eP<0.05,fP<0.01
将高位组、中位组及低位组Holschneider、Rintala及Krickenbeck评分的结果分别除以各评分表的总分乘以100,转变为可比较的形式,使结果具有可比性,用方差分析在每组中分别比较Holschneider、Rintala及Krickenbeck评分得分,结果发现:低位组Krickenbeck评分为(66.99±25.22),高位组为(60.00±25.91),均明显低于中位组(81.25±16.00),差异均有统计学意义(P<0.01)。高位组Holschneider评分为(69.46±24.59),明显低于低位组(83.94±20.48)及中位组(87.28±13.30),差异均有统计学意义(P<0.05)。低位组Rintala评分为(79.69±19.49),中位组为(86.41±13.39),均明显高于高位组(65.50±27.53),差异有统计学意义(P<0.05和<0.01)。比较三种评分方法间的差异时,低位组中Krickenbeck评分低于Holschneider评分及Rintala评分,差异有统计学意义(P<0.01)。
先天性肛门直肠畸形三组总体Rintala评分为(80.29±19.46)明显低于正常对照组同龄儿(98.60±2.68),差异有统计学意义(P<0.01)。
按性别分组,对三种评分表行方差分析,差异均无统计学意义(P=0.615、0.388、0.576,表6),说明性别不影响ARM患儿的预后水平。
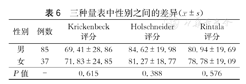
三种量表中性别之间的差异( ±s)
±s)
三种量表中性别之间的差异( ±s)
±s)
| 性别 | 例数 | Krickenbeck评分 | Holschneider评分 | Rintala评分 |
|---|---|---|---|---|
| 男 | 85 | 69.41±28.86 | 84.62±19.98 | 80.94±19.69 |
| 女 | 37 | 71.83±24.85 | 81.27±18.77 | 78.78±19.09 |
| P值 | - | 0.615 | 0.388 | 0.576 |
随着对疾病认识的深入和治疗水平的整体提高,ARM治疗的重点已不再是保障患儿生存,而是对术后排便功能的保护与改善。尽管ARM,尤其是中高位肛门直肠畸形的手术方式经过Stephen腹会阴拖出式肛门成形术、Peña后矢状入路肛门成形术(PSARP)、Georgeson腹腔镜辅助拖出式肛门成形术(LAARP)等不断改良的过程,但术后排便功能问题仍困扰着许多患儿、家长及医生,进而影响着患儿的社会心理健康。2016年一篇涉及病例达455例10岁以上ARM术后患儿的调查发现,便失禁、便秘、尿失禁、勃起及射精功能障碍等术后功能异常困扰着不同类型肛门直肠畸形术后患儿[16]。
关于ARM术后排便功能有多种评价方法,多集中于便秘及排便控制能力等方面,但评分方法的多样性使得不同组数据间缺乏统一标准,无法进行横向比较,在分析过程中发现Holschneider、Rintala及Krickenbeck评分三种量表均可发现Wingspread分型中存在的差异,与文献报道结果及临床实践中得到的结论相符。Holschneider评分中,高位ARM分别与中位、低位ARM之间存在差异;Krickenbeck评分,中位ARM分别与高位、低位ARM间存在差异;Rintala评分中,高位ARM分别与中位、低位ARM间存在差异。在最终得分上,低位组评分低于中位组及高位组,但无论是文献报道还是临床经验都告诉我们低位ARM患儿预后效果极佳。这种偏差可能的原因是:①评分问题较少,调查内容不全面,尤其是Krickenbeck评分法;②低位肛门直肠畸形患儿家属对于预后期望值过高,因此实际评分稍低;③中位及高位组中调查样本量偏少造成的偏倚。而在Krickenbeck评分中这种差异表现的更加明显,可能是该评分中问题较其他两种评分更少,预后评估不全面所致,因此我们不建议单独使用Krickenbeck评分作为ARM术后排便情况的评价方法,以免带来片面的,甚至错误的结论。
我们在研究性别对ARM预后的影响时,未发现不同性别间患儿在排便控制能力方面有差异。但在随访过程中,我们了解到部分直肠尿道瘘男患儿术后排尿功能会受到一定程度影响。其原因可能有:①男性尿道较长,且尿道与直肠间不存在生殖系统分隔,故而手术损伤尿道风险更大;②ARM男患儿合并尿道畸形较女患儿常见,在成功随访的122例患儿中,至少有5例诊断尿道下裂;③本研究的研究对象为ARM手术治疗的患儿而非发病人群,选择偏倚较大。
虽然近年来针对ARM的术式及治疗方法在不断进步,但从本研究结果看,即便是预后最好的低位ARM患儿,排便控制能力依然与正常儿童存在差异。
本研究发现,Krickenbeck评分较其他两种量表而言更易出现低分,在低位组中这种差异表现得更明显(P<0.05)。因此,可认为Holschneider及Rintala评分较Krickenbeck评分更值得相信,但不除外随访例数过少,失访过多造成的偏倚,需进一步设计更严密的研究论证。
与正常无消化道疾病的患儿相比,ARM患儿明显受到影响,部分患儿术后长期被排便问题困扰,尤其是污便,对患儿生活,学习甚至心理造成很大的影响。临床工作者需不断进步,研究更好的手术方法及术后管理方案,给患儿带来更好的预后。
无



























