
分析福建省2015—2018年农村妇女乳腺癌筛查结果,探讨乳腺癌筛查模式。
对福建省35~64岁农村妇女提供乳腺癌筛查,以彩色超声(彩超)为初筛方式,发现可疑者转诊乳腺X线检查,彩超及乳腺X线4~5级者行病理学确诊。
2015—2018年乳腺癌发病率分别为56.96/10万、94.41/10万、71.61/10万、73.05/10万,乳腺癌发病高峰年龄段为(46~55)岁,2015—2018年份原位癌构成比呈现上升趋势。彩超的灵敏度为79.06%、彩超异常行乳腺X线检查的灵敏度为91.88%。
乳腺癌筛查项目的乳腺癌发病率高于地区肿瘤登记发病率,原位癌构成比上升,说明筛查工作初见成效。基于乳腺彩超检查为主的筛查模式灵敏度高,是目前较为适宜的技术方案。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
乳腺癌是一种具有高发病率特征的恶性肿瘤,已成为当今社会的重大健康问题。全国肿瘤登记中心的数据表明,我国女性乳腺癌发病率及死亡率均呈上升趋势[1]。2015年我国女性乳腺癌新发病例高达26.86万,死亡6.95万[2]。乳腺癌病程较缓慢,有较为可行的检查诊断方法,适宜群体筛查。通过筛查可以提高乳腺癌的早诊率,达到降低死亡率的目的。随着诊疗水平的提高和社会对肿瘤筛查认知意识的增强,临床上对乳腺癌的早期诊断越发重视。本研究对福建省2015—2018年农村地区35~64岁妇女开展免费乳腺癌的筛查,现将筛查情况报道如下。
为福建省农村地区妇女,按照全省九地市适龄妇女比例进行分层整群抽样调查。(1)纳入标准:35~64岁农村妇女,在2015—2018年自愿参加免费乳腺癌筛查;(2)排除标准:既往确诊为乳腺癌,合并严重精神障碍或者沟通障碍者,拒绝参加本次筛查。
对所有接受筛查的妇女进行乳腺触诊及彩色超声(彩超)检查,结果采用美国放射学会推荐的"乳腺影像报告和数据系统"(BI-RADS)分级评估报告系统,0级以及3级者转诊乳腺X线检查,乳腺X线检查结果采用BI-RADS分级评估报告系统。彩超或X线检查BI-RADS分级为4~5级进一步组织病理学检查。对乳腺X线检查0级和3级者由专科医生评估后决定下一步检查方法。组织学分类参照2003年世界卫生组织的乳腺肿瘤组织学分类标准[3]。TNM分期参照2010年美国癌症联合委员会(AJCC)乳腺癌TNM分期标准[4]。
(1)BI-RADS分级:4、5级为可疑恶性,1~3级为良性,0级不能确定分类。(2)乳腺癌及癌前病变:活检或手术病理学确诊。
对福建省参与该项目单位的83个医疗保健机构的251名医务人员进行统一培训,明确筛查流程;掌握乳腺触诊、彩超及X线检查的影像学特征及判别标准;掌握病理学诊断结果分类。筛查对象在筛查年份内只能接受1次筛查,以身份证号作为判别依据。福建省卫生计生委成立专家组,每年均抽取若干县进行现场督导,调阅彩超及乳腺X线影像学资料复核,并进行疑难病例会诊,将督导结果及时通报;各项目单位的可疑/疑难病例由副主任医师以上的专科医师审核;统一使用国家妇幼中心制定的《乳腺癌检查个案登记表》进行信息登记,并将所有确诊为乳腺癌及癌前病变患者的资料上报信息平台,上级业务指导单位及时审核个案。
采用SPSS 23.0进行数据分析。定量资料描述采用 ±s、中位数、四分位数间距描述,t检验和方差分析比较其差异;计数资料采用构成比描述,采用χ2检验、精确概率法或Kruskal-Wallis秩和检验比较其差异。均采用双侧检验,检验水准α=0.05。
±s、中位数、四分位数间距描述,t检验和方差分析比较其差异;计数资料采用构成比描述,采用χ2检验、精确概率法或Kruskal-Wallis秩和检验比较其差异。均采用双侧检验,检验水准α=0.05。
4年来,共筛查438 893名妇女。福州、莆田、三明、泉州、漳州、南平、龙岩、宁德的筛查人数分布占3.90%、6.24%、11.10%、4.25%、5.00%、11.25%、8.47%、7.70%。
0级1 451(0.33%),Ⅰ级220 663(50.28%),Ⅱ级180 575(41.14 %),Ⅲ级32 551(7.42%),Ⅳ级2 478(0.56%),Ⅴ级29(0.01%)。按照项目流程,B超检查遵从率为99.79%,X线检查遵从率为39.32%。
福建省2015—2018年乳腺癌发病率如表1所示,4年来乳腺癌的发病率分别为56.96/10万、94.41/10万、71.61/10万、73.05/10万,不同年份的发病率差异无统计学意义。肿瘤登记年报显示[5],2014年福建省的乳腺癌发病率为21.93/10万,同期乳腺癌筛查的发病率是全人群的2.6倍。
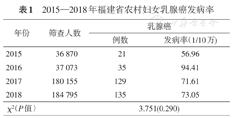
2015—2018年福建省农村妇女乳腺癌发病率
2015—2018年福建省农村妇女乳腺癌发病率
| 年份 | 筛查人数 | 乳腺癌 | |
|---|---|---|---|
| 例数 | 发病率(1/10万) | ||
| 2015 | 36 870 | 21 | 56.96 |
| 2016 | 37 073 | 35 | 94.41 |
| 2017 | 180 155 | 129 | 71.61 |
| 2018 | 184 795 | 135 | 73.05 |
| χ2(P值) | 3.751(0.290) | ||
320例乳腺癌病例,发病年龄(49.5±6.5)岁,中位年龄50岁,36~40岁26例(8.13%)、41~45岁64例(20.00%)、46~50岁88例(27.5%)、51~55岁83例(25.94%)、56~60岁36例(11.25%)、61~64岁23例(7.19%)。发病高峰年龄段为46~55岁(表2)。不同年份的发病年龄差异无统计学意义(方差分析F=1.101,P=0.349),中位发病年龄差异亦无统计学意义(Kruskal-Wallis秩和检验,χ2=3.493,P=0.322)。
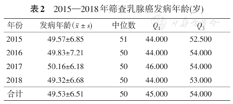
2015—2018年筛查乳腺癌发病年龄(岁)
2015—2018年筛查乳腺癌发病年龄(岁)
| 年份 | 发病年龄( ±s) ±s) | 中位数 | Q1 | Q3 |
|---|---|---|---|---|
| 2015 | 49.57±6.85 | 51 | 44.000 | 52.500 |
| 2016 | 49.83±7.21 | 50 | 44.000 | 54.000 |
| 2017 | 50.16±6.18 | 50 | 46.000 | 54.000 |
| 2018 | 49.32±6.68 | 50 | 44.000 | 53.000 |
| 合计 | 49.53±6.51 | 50 | 45.000 | 54.000 |
对比发病年龄与原位癌/非原位癌的关系,发现非原位癌患者发病年龄较大[发病年龄(50.0±6.3)岁;原位癌患者发病年龄则为(46.04±7.1)岁],其差异有统计学意义(t=2.833,P=0.000 5);2015—2017年原位癌/非原位癌的构成比例差异无统计学意义(P=0.537)。加入2018年数据后,原位癌构成比例整体上呈现上升趋势(表3)。
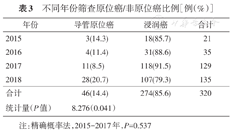
不同年份筛查原位癌/非原位癌比例[例(%)]
不同年份筛查原位癌/非原位癌比例[例(%)]
| 年份 | 导管原位癌 | 浸润癌 | 合计 |
|---|---|---|---|
| 2015 | 3(14.3) | 18(85.7) | 21 |
| 2016 | 4(11.4) | 31(88.6) | 35 |
| 2017 | 11(8.5) | 118(91.5) | 129 |
| 2018 | 28(20.7) | 107(79.3) | 135 |
| 合计 | 46(14.4) | 274(85.6) | 320 |
| 统计量(P值) | 8.276(0.041) |
注:精确概率法,2015-2017年,P=0.537
253例获得TNM分期(79.06%)。其中0期15例(5.93%)、Ⅰ期85例(33.60%)、ⅡA期94例(37.15%)、ⅡB期33例(13.04%)、3期及以上26例(17.00%)。经精确概率法检验,乳腺癌在不同年份TNM分期差异无统计学意义(P=0.459)。早诊率为76.68%,经χ2检验,其在不同年份间差异无统计学意义(P=0.360)(表4)。
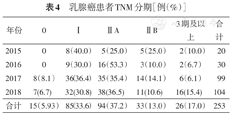
乳腺癌患者TNM分期[例(%)]
乳腺癌患者TNM分期[例(%)]
| 年份 | 0 | Ⅰ | ⅡA | ⅡB | 3期及以上 | 合计 |
|---|---|---|---|---|---|---|
| 2015 | 0 | 8(40.0) | 5(25.0) | 5(25.0) | 2(10.0) | 20 |
| 2016 | 0 | 9(30.0) | 16(53.3) | 3(10.0) | 2(6.7) | 30 |
| 2017 | 8(8.1) | 36(36.4) | 35(35.4) | 14(14.1) | 6(6.1) | 99 |
| 2018 | 7(6.7) | 32(30.8) | 38(36.5) | 11(10.6) | 16(15.4) | 104 |
| 合计 | 15(5.93) | 85(33.6) | 94(37.2) | 33(13.0) | 26(17.0) | 253 |
单纯彩超筛查的灵敏度为79.06%(253/320),特异度99.49%(436 319/438 573),误诊率0.51%(2 254/438 573),漏诊率20.94%(67/320),召回率0.33%。(1 451/437 747)。彩超结果阳性者转诊乳腺X线,共13 368名妇女接受乳腺X线检查,彩超→乳腺X线联合筛查的方式召回率13.53%(1 809/13 368),灵敏度为91.88%(294/320)。
1.乳腺癌发病率。流行病学研究标明,乳腺癌危险因素主要有年龄、长期暴露于外源性雌激素、家族史、乳腺不典型增生或乳头状瘤病史、初经提早开始、未生育、未哺乳、精神因素、肥胖或高脂饮食、缺乏运动、酗酒、游离辐射等[6,7]。随着人们的生活方式、生活环境及饮食结构的改变,乳腺癌发病率呈持续上升趋势[8]。本次筛查发现,4年来福建省农村地区35~64岁妇女乳腺癌发病率介于(56.96~73.05)/10万,虽发病率无统计学差异,但是2018、2017、2016年均高于2015年。2018、2017年发病率略低于2016年,考虑与2018、2017年扩大筛查地域范围有一定关系,需要今后继续收集各年度的数据深入分析。
2.乳腺癌发病年龄。320例确诊的乳腺癌病例,年龄(49.5±6.5)岁,中位年龄50岁,发病高峰年龄段为(46~55)岁。本次未发现发病年龄与年份有关,与国内其他研究相比,福建省的乳腺癌发病中位年龄及高峰年龄均推迟,但比欧美国家的(55~60)岁提前。2000—2012年北京地区[9]报道乳腺癌发病中位年龄48岁,发病高峰年龄出现在(41~50)岁;湛江地区[10]1992—2011年乳腺癌发病中位年龄为46岁,发病高峰(40~59)岁。究其原因,可能与研究年度不同有关,也不排除地区差异的原因,需要今后进行前瞻性研究验证。总体而言,发病高峰年龄与中国抗癌协会乳腺癌专业委员会建议中国女性40岁开始机会性筛查的建议推迟[11],提示福建省50岁以后的女性是乳腺癌预防及筛查的重点人群。
3.乳腺癌的组织学类型及TNM分期。乳腺癌的组织学类型及TNM分期是外科医师选择治疗手段的重要依据之一,也与乳腺癌的预后密切相关[12]。发达国家由于乳腺癌筛查覆盖面高,大约70%的新发病例为0期或Ⅰ期,反之在欠发达国家由于筛查机制不完善,大约有75 %的乳腺癌患者被诊断为Ⅲ、Ⅳ期[13]。在北京某家医院16年来的病例资料表明,原位癌有增加趋势,0期(原位癌)和Ⅰ期乳腺癌比率上升趋势显著,Ⅲ期乳腺癌比率呈下降趋势[14]。我们基于全省农村地区的大样本筛查结果2015—2018年ⅡA及以下乳腺癌的比例分别为0期15例(5.93%)、Ⅰ期85例(33.60%)、ⅡA期94例(37.15%),4年合计为76.68%,略高于佛山市事业单位的35岁以上妇女[15]。原位癌患者的发病年龄低于非原位癌患者,原位癌检出比例上升。我省2015—2017年原位癌/非原位癌的构成比例差异无统计学意义,考虑原因可能是年份区间跨度短有关。《中国妇女发展纲要》(以下简称"纲要")对宫颈癌、乳腺癌筛查的要求是覆盖到80%的人口。福建省2015、2016年为3.6万农村妇女进行免费乳腺癌筛查,为缩小并达到"纲要"要求,2017年起将筛查范围扩增到17万,然而由于农村地区人口基数大,尚未能实现全面免费筛查。按照筛查方案要求,我们在筛查伊始制定详细方案,首先进行目标人群的摸底调查,尽量使受检范围惠及到既往从未接受过乳腺癌筛查的妇女;其次通过专题培训结合专家到基层"蹲点"指导的方式,不断提升初筛机构及接诊机构的服务能力;再次,在筛查的同时针对农村妇女开展有的放矢的健康教育,广泛宣传国家的惠民政策,使其充分认识乳腺癌筛查的重要性及预防措施,提高乳腺癌防治的知识知晓率,培养正确的生活方式,积极主动参与筛查。加入2018年数据后,2015—2018年总体原位癌/非原位癌的构成比例,原位癌构成比例整体上呈现上升趋势,说明我省的乳腺癌筛查工作初见效能,有更多的早期癌患者能被早期诊断。实现"三级预防"的战略思想,提高原位癌检出比例,更提升农村妇女的生活质量。
4.乳腺癌筛查模式探讨:目前,在我国开展的女性乳腺癌筛查方案尚缺乏循证医学的证据。有文献报道表明,随着女性接受超声和钼靶联合筛查,以及乳腺微创活检技术的应用、病理诊断技术的发展等,更多比例的乳腺癌患者可以在早期被发现[16]。有学者[17]在佛山对比研究乳腺触诊、彩超、乳腺X线等不同组合的4种乳腺癌筛查模式,同时结合卫生经济学效益分析,发现"彩超-乳腺X线-病理学活检"的模式最佳,与本文一致。有研究报道[18],同时应用乳腺彩超和乳腺X线的联合筛查可提高乳腺癌筛查的检出率和诊断准确率。吴菲等[19]收集2008—2012年在上海市闵行区参加乳腺癌筛查的所有妇女资料,建立风险预测模型,发现不同人群异质性较大,经检验可为55岁以下妇女的乳腺癌风险分级。基于乳腺X线为主的乳腺癌筛查模式尽管是欧美国家广为接受的筛查模式,但就我国目前的卫生资源来看,其经济负担仍然过重。因此认为不具备卫生经济学效果,考虑到在大样本人群进行乳腺X线筛查的成本问题,建议在高危人群中进行。可以开展以社区为基础的前瞻性流行病学研究[20],收集所有筛查者的资料,纳入家族史、既往乳腺疾病、婚育史、月经史、饮食结构、生活方式、职业、心理问卷等指标,构建本省的乳腺癌风险预测模型,确定高危人群,并结合卫生经济学评估,对高危妇女同步进行彩超及乳腺X线筛查。
我国自20世纪80年代末开始群体乳腺癌的筛查研究,探索出一些符合我国国情的筛查模式,只要筛查方案能在实施地区有效运作,并发挥出最大效能便是好方案。我国基层医疗单位的乳腺X线设备缺乏、检查量偏小,而乳腺彩超筛查具有经济、敏感性高且无放射性的优点,更易于依托初级保健机构组织推广应用。许娟等[21]报告了基于乳腺超声检查的筛查模式的大宗群体研究,结合国家实施的农村乳腺癌免费检查公共卫生项目,筛查438 893名35~59岁妇女,乳腺癌检出率72.91/10万,早期癌(≤Ⅰ期)39.53%,超声检查敏感性79.06%,40%的B超0级与3级妇女补充乳腺X线检查后,其敏感性提高到91.88%。基于以上数据和本文结果,认为基于乳腺超声检查为主的筛查模式是较为适宜组织实施的技术方案,但其是否能够降低乳腺癌的发病率、死亡率还有待于进一步观察。
乳腺癌进展较慢,对治疗反应较好,具有明显的癌前病变,适合早期筛查、早期诊断和早期治疗[22]。因此定期参与乳腺癌筛查,是乳腺癌早发现、早诊断、早治疗,降低死亡率、提高生存质量的有效措施。本省大人群农村妇女的乳腺癌筛查发病率为全人群的2.6倍,乳腺癌早诊率为93%,充分体现筛查的社会经济学价值。
乳腺癌筛查作为一项公共卫生措施,其卫生经济学方面的评价是判断其实用价值的重要指标。在我国乳腺癌筛查资源并不充裕的情况下,基于乳腺超声检查为主的筛查模式是较为适宜组织实施的技术方案。今后在已逐步形成制度化、规范化、长效化的乳腺癌筛查方案及流程的基础上,我们还需要进一步扩大研究和评估乳腺癌筛查模式及流程、技术方案的效果和卫生经济效益比,为我国制定乳腺癌筛查公共卫生政策提供依据。我们还必须进一步开展项目技术培训,强调质控监管,提高初筛机构的筛查技能;增加政策支持力度与经费投入,多部门联合参与,扩大筛查覆盖面的同时营造良好的筛查氛围,为妇女健康保驾护航。
所有作者均声明不存在利益冲突



























