
探讨致痫灶局限于中央区的药物难治性癫痫的临床特点、不同的外科治疗方法及临床预后结果。
回顾性分析2008年1月至2019年1月首都医科大学三博脑科医院癫痫中心评估的53例诊断为局灶性中央区药物难治性癫痫患者的临床资料。患者分为切除性治疗与非切除性治疗(皮质热灼、立体定向脑电图引导下的热凝毁损及迷走神经电刺激治疗)两组。对比分析两组患者的癫痫预后及治疗后的肢体功能改变。
53例患者中男33例,女20例,患者年龄3~45(19±11)岁。30例患者最终接受了切除性治疗,23例患者接受了非切除性治疗。切除性治疗组的疗效明显好于非切除性治疗组,Engel Ⅰ级率比较为83.3%(25/30)比39.1%(9/23)(P=0.011)。切除性治疗组术后1周[73.3%(22/30)比 21.7%(5/23),P=0.006]和3个月[30%(9/30)比 0,P=0.016]肌力下降发生率均高于非切除性治疗组。
在诊疗过程中,结合多模态检查方法有利局灶性中央区药物难治性癫痫的定性定位诊断;而立体定向脑电图在该疾病的诊断、功能定位及治疗中都存在着较高价值。切除性治疗仍是当前最有效的终止癫痫发作的方法,但该方法存在着更高的术后功能障碍的风险。

局灶性中央区药物难治性癫痫为仅累及中央前后回(rolandic focal epilepsy)或中央前后沟(immediate perirolandic focal epilepsy)的药物难治性癫痫[1]。该类癫痫的定位诊断常需要磁共振成像(MRI)、视频脑电图(VEEG)、脑磁图(MEG)、正电子发射计算机断层显像(PET)等多模态方法的结合,立体定向脑电图(SEEG)是诊断该部位癫痫的金标准[2]。外科治疗方法主要包括手术切除致痫灶、软膜下纤维横断[3]或皮质热灼及SEEG引导下的热凝毁损治疗。相较于外科治疗在其他部位的药物难治性癫痫中所取得的较为满意的治疗效果,文献报道仅31%~59%的局灶性中央区药物难治性癫痫患者可得到癫痫治愈,同时术后伴有永久性肢体功能障碍的概率为20%~63%[1,4]。本研究旨在探讨局灶性中央区药物难治性癫痫的临床特点,分析不同的外科治疗方法下的癫痫预后及治疗后的肢体功能改变,并对术后肢体功能改变的影响因素做初步分析,以达到协助医疗人员及患者正确做出临床决策,为治疗干预的实施提供参考的目的。
本研究为回顾性队列研究,收集2008年1月至2019年1月期间于首都医科大学三博脑科医院进行评估的局限性中央区药物难治性癫痫的患者。本研究符合《赫尔辛基宣言》对伦理的要求。
1.纳入标准:(1)MRI提示局灶性中央区病变者需满足:①VEEG提示与病变相符合的癫痫发作类型及相同区域的局灶性发作期放电,或②MEG或PET提示相同部位的局灶性异常。(2)MRI提示累计中央区的多灶性或广泛性病变者需由颅内电极证实癫痫发作起始于局限的中央区区域。(3)MRI阴性的患者需由颅内电极证实癫痫发作仅起始于局限的中央区区域。(4)随访时间>2年。
2. 排除标准:(1)后续的随访及治疗证实患者致痫灶不仅局限于中央区。(2)患者未接受外科治疗。(3)患者未能完成规律的随访。
1.收集患者一般资料:收集患者的性别、年龄、病因、MRI、VEEG、PET、MEG资料及是否接受SEEG。病因分类参照MRI所提示的影像学改变及切除性手术所得的病理改变。根据脑电图记录的癫痫发作将发作类型分为简单部分性发作(simple partial seizures,SPS)、复杂部分性发作(complex partial seizures,CPS)、全面强直阵挛发作(general tonic-clonicseizures,GTCS)及部分性癫痫持续状态(epilepsiapartialis continua,EPC);记录脑电图间歇期及发作期的放电类型及部位。根据MEG及PET所提示的异常是否局限于中央区病灶周围将其结果分类为局灶或无意义。
2.治疗方式:本组病例的治疗方式包括切除性治疗、皮质热灼、SEEG引导下的热凝毁损及迷走神经电刺激治疗(vagusnerve stimulation,VNS),治疗方式经由首都医科大学三博脑科医院癫痫中心评估后给出建议,最终选择依据患者的意愿。考虑切除性治疗的损伤程度远高于其他治疗方式,将皮质热灼、SEEG引导下的热凝毁损及VNS归类为非切除性治疗。共有30例患者最终接受了切除性治疗,23例患者接受了非切除性治疗。
3.癫痫预后:以外科干预后2年为随访终点,预后依照Engel分级进行统计。
4.功能预后:本次研究主要关注患者术后肌力的改变,依照肌力分级(0~5级)统计术后1周、术后3个月、术后6个月及术后1年患者的肢体功能情况。
采用SPSS 20.0统计软件进行分析。计量资料符合正态分布时以表示,采用t检验;不符合正态分布时以M(Q1,Q3)表示,行非参数秩和检验;计数资料以频数和百分率表示,行χ2检验;双侧检验,检验水准α=0.05。
本研究共入组患者61例,其中1例切除性治疗后仍有癫痫发作,经随访证实为Rasmussen脑炎予排除,7例行SEEG明确诊断后因担心功能障碍风险未接受治疗予排除,最终分析53例患者资料。53例患者中男33例,女20例,患者年龄3~45(19±11)岁。
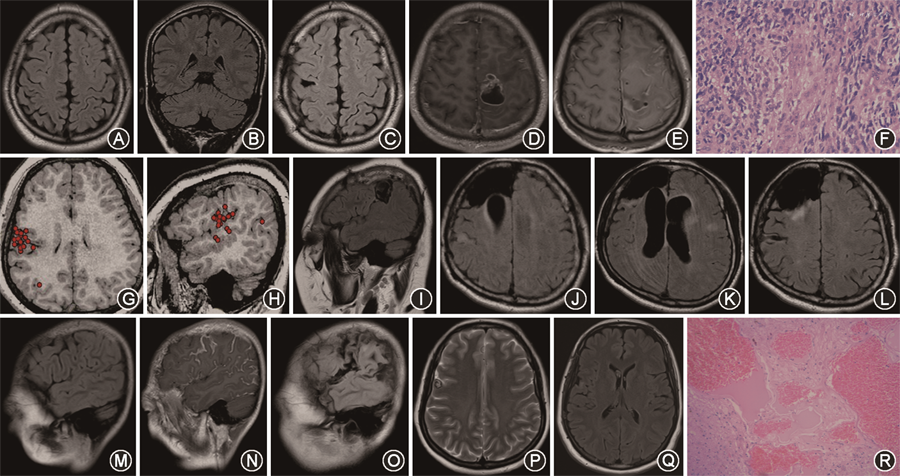
1.患者病因分析:53例患者中局灶性皮质发育不良患者15例(28.3%,图1A~C),病因不明确患者11例(20.8%),肿瘤10例(18.9%,图1D~F),头外伤5例(9.4%,图1G~I),结节性硬化4例(7.6%,图1J~L),脑面血管瘤病3例(5.7%,图1M~O),脑回畸形2例(3.8%),其他1例(1.9%,病理结果为纤维钙化伴固醇结晶),海绵状血管瘤1例(1.9%,图1P~R),孕期缺氧1例(1.9%)。

2.患者癫痫发作类型与脑电图特点:53例患者中有15例患者存在SPS(28.3%),36例患者存在CPS(67.9%),4例患者存在EPC(7.6%),15例患者继发GTCS发作(28.3%)。脑电图结果中38例患者为脑区性放电(71.7%),6例患者为双侧中央顶区放电(11.3%),5例患者为单侧弥漫性放电(9.4%),4例患者为全部性放电(7.6%)。
3. 患者影像学定位:53例患者中44患者进行了MEG检测,其中34例(77.3%)MEG检查结果有局灶性定位作用;仅18例患者进行PET检测,其中11例(11/18)PET检查结果有局灶性定位价值。
4. 患者接受MRI与颅内电极监测情况:全部患者中11例(20.8%)患者MRI未提示病灶,该11例患者全部接受颅内电极监测。42例影像学提示病灶的患者中25例(59.5%)患者接受了颅内电极监测。
1.两组患者临床资料比较:两组患者性别、年龄、MRI阳性的占比、发作类型、脑电图类型、MEG与PET的阳性率比较,差异均无统计学意义(均P>0.05)。而病因方面,切除性治疗组中病因不明的患者仅3例(10.0%),非切除性治疗组中病因不明的患者有8例(34.8%)(P=0.027)。颅内监测电极的使用方面,切除性治疗组中仅17例(56.7%)患者使用了颅内监测电极,而非切除性治疗组中有19例(82.6%)的患者使用了颅内监测电极(P=0.045)。癫痫预后方面,切除性治疗组的疗效明显好于非切除性治疗组(P=0.011),有25例(83.3%)的患者达到了Engel Ⅰ级,非切除性治疗组中仅9例(39.1%)的患者达到了Engel Ⅰ级(表1)。
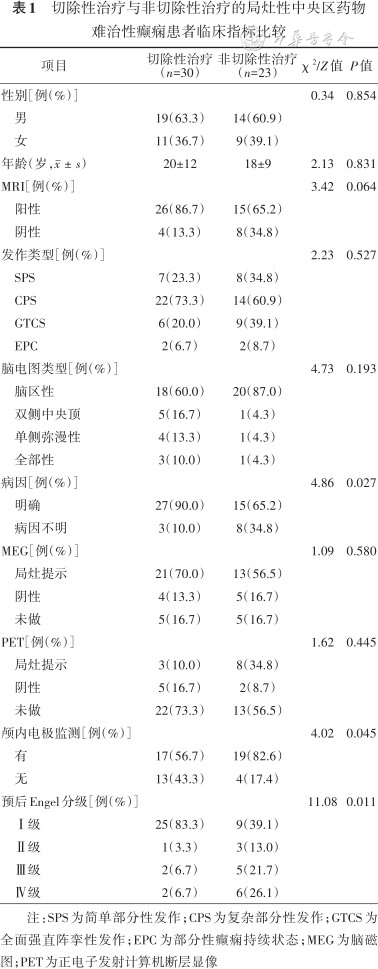
切除性治疗与非切除性治疗的局灶性中央区药物难治性癫痫患者临床指标比较
切除性治疗与非切除性治疗的局灶性中央区药物难治性癫痫患者临床指标比较
| 项目 | 切除性治疗 (n=30) | 非切除性治疗 (n=23) | χ 2/Z值 | P值 |
|---|---|---|---|---|
| 性别[例(%)] | 0.34 | 0.854 | ||
男 | 19(63.3) | 14(60.9) | ||
女 | 11(36.7) | 9(39.1) | ||
| 年龄(岁,) | 20±12 | 18±9 | 2.13 | 0.831 |
| MRI[例(%)] | 3.42 | 0.064 | ||
阳性 | 26(86.7) | 15(65.2) | ||
阴性 | 4(13.3) | 8(34.8) | ||
| 发作类型[例(%)] | 2.23 | 0.527 | ||
SPS | 7(23.3) | 8(34.8) | ||
CPS | 22(73.3) | 14(60.9) | ||
GTCS | 6(20.0) | 9(39.1) | ||
EPC | 2(6.7) | 2(8.7) | ||
| 脑电图类型[例(%)] | 4.73 | 0.193 | ||
脑区性 | 18(60.0) | 20(87.0) | ||
双侧中央顶 | 5(16.7) | 1(4.3) | ||
单侧弥漫性 | 4(13.3) | 1(4.3) | ||
全部性 | 3(10.0) | 1(4.3) | ||
| 病因[例(%)] | 4.86 | 0.027 | ||
明确 | 27(90.0) | 15(65.2) | ||
病因不明 | 3(10.0) | 8(34.8) | ||
| MEG[例(%)] | 1.09 | 0.580 | ||
局灶提示 | 21(70.0) | 13(56.5) | ||
阴性 | 4(13.3) | 5(16.7) | ||
未做 | 5(16.7) | 5(16.7) | ||
| PET[例(%)] | 1.62 | 0.445 | ||
局灶提示 | 3(10.0) | 8(34.8) | ||
阴性 | 5(16.7) | 2(8.7) | ||
未做 | 22(73.3) | 13(56.5) | ||
| 颅内电极监测[例(%)] | 4.02 | 0.045 | ||
有 | 17(56.7) | 19(82.6) | ||
无 | 13(43.3) | 4(17.4) | ||
| 预后Engel分级[例(%)] | 11.08 | 0.011 | ||
Ⅰ级 | 25(83.3) | 9(39.1) | ||
Ⅱ级 | 1(3.3) | 3(13.0) | ||
Ⅲ级 | 2(6.7) | 5(21.7) | ||
Ⅳ级 | 2(6.7) | 6(26.1) |
注:SPS为简单部分性发作;CPS为复杂部分性发作;GTCS为全面强直阵挛性发作;EPC为部分性癫痫持续状态;MEG为脑磁图;PET为正电子发射计算机断层显像
2.两组患者治疗方式比较:切除性手术的实施过程中均使用了导航设备,8例患者接受了术中唤醒或术中皮质电刺激。在非切除性治疗组中,14例(60.9%)患者接受了SEEG引导下的脑组织热凝毁损(Engel Ⅰ~Ⅳ级分别为8、2、1、3例),6例(26.1%)患者接受了皮质热灼(Engel Ⅰ~Ⅳ级分别为1、1、3、1例),3例(13.04%)患者接受了VNS治疗(Engel Ⅲ级1例,Engel Ⅳ级2例)。
3.两组患者术后肌力比较:切除性治疗组中肌力下降的发生率在术后1周[73.3%(22/30)比 21.7%(5/23),P=0.006]、3个月[30%(9/30)比 0,P=0.016]、6个月[30%(9/30)比0,P=0.016]、1年[30%(9/30)比 0,P=0.016]均高于非切除性治疗组(表2)。同时可以观察到,两组患者在术后3个月、6个月、1年的功能状态无明显变化。
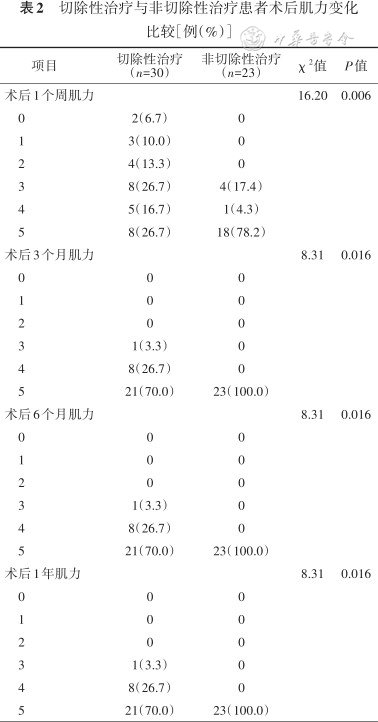
切除性治疗与非切除性治疗患者术后肌力变化比较[例(%)]
切除性治疗与非切除性治疗患者术后肌力变化比较[例(%)]
| 项目 | 切除性治疗 (n=30) | 非切除性治疗 (n=23) | χ 2值 | P值 |
|---|---|---|---|---|
| 术后1个周肌力 | 16.20 | 0.006 | ||
0 | 2(6.7) | 0 | ||
1 | 3(10.0) | 0 | ||
2 | 4(13.3) | 0 | ||
3 | 8(26.7) | 4(17.4) | ||
4 | 5(16.7) | 1(4.3) | ||
5 | 8(26.7) | 18(78.2) | ||
| 术后3个月肌力 | 8.31 | 0.016 | ||
0 | 0 | 0 | ||
1 | 0 | 0 | ||
2 | 0 | 0 | ||
3 | 1(3.3) | 0 | ||
4 | 8(26.7) | 0 | ||
5 | 21(70.0) | 23(100.0) | ||
| 术后6个月肌力 | 8.31 | 0.016 | ||
0 | 0 | 0 | ||
1 | 0 | 0 | ||
2 | 0 | 0 | ||
3 | 1(3.3) | 0 | ||
4 | 8(26.7) | 0 | ||
5 | 21(70.0) | 23(100.0) | ||
| 术后1年肌力 | 8.31 | 0.016 | ||
0 | 0 | 0 | ||
1 | 0 | 0 | ||
2 | 0 | 0 | ||
3 | 1(3.3) | 0 | ||
4 | 8(26.7) | 0 | ||
5 | 21(70.0) | 23(100.0) |
局灶性中央区药物难治性癫痫的治疗仍然是当今国内外癫痫治疗的难点之一,如何在不损伤功能的情况下完整地切除致痫灶以达到终止癫痫发作的目的是最主要的技术难点[1,3, 4]。担心可能会出现的肢体功能障碍,是阻止患者选择外科治疗的一个重要因素[5]。本次入组队列中,有7例患者因担心可能的肢体障碍风险而放弃了外科治疗。因而,探索该类患者的临床特点,比较不同的治疗方式间癫痫与肢体功能改变的差异,将为探求更加优化的诊疗决策带来可能。
局灶性中央区药物难治性癫痫的诊断目的是明确癫痫是否起始于中央区,同时尽可能地精确致痫灶的范围[1,3, 4]。起始于该区域的癫痫,多表现为SPS或CPS,较少的继发GTCS[1,6]。在本组患者中,仅有28.3%的患者有继发GTCS的表现。同时,该区域癫痫的脑电图表现多为局灶性,或表现为累及中线区,本组患者中71.7%的患者为脑区性放电,11.3%的患者出现双侧中央顶区放电,仅少部分患者出现一侧弥漫性或全部性放电。MRI提示局灶性病灶将明显减低该疾病的诊断难度[7, 8, 9]。该情况下往往不必选择颅内深部电极植入。这与本组病例中,切除性手术组患者有着更低的颅内电极监测率是一致的。另外,本研究提示MEG与PET均对超过60%的病例具有局灶性提示作用,运用多模态方法将能更好地解决定位问题。
文献中报道的该类癫痫的Engel Ⅰ级率在31%~80%之间[1, 2,4, 5, 6,10],而本研究中,切除性治疗方式的Engel Ⅰ级比率达到的83.3%。Delev等[1]于2014年报道的临床队列中,有59%的患者达到了Engel Ⅰ级,Cohen-Gadol等[8]报道的队列中,患者有更好的临床疗效,但这可能与其选取的病例多局限于舌面部代表区相关。在该区域中,扩大切除往往不会带来更多的功能障碍。这些提示着,进一步进行中央区分区与癫痫预后的相关性研究,可能为该区域的切除性治疗带来新的改变。
本研究中非切除性治疗方式的总体Engel Ⅰ级比率达到39.1%,其中SEEG引导下的脑组织热凝毁损治疗的Engel Ⅰ级比率可达到57.1%,明显好于其他的非切除性治疗方式。SEEG引导下的热凝毁损治疗为伴随SEEG所出现的新的外科治疗方式,其优点是在毁损前可以准确监测植入位点的放电情况同时进行功能测试[11, 12, 13, 14, 15, 16, 17]。同时其损伤的皮质范围有限,这虽然影响了其在致痫灶范围较广的局灶性癫痫中的应用,但却成为了其在中央区相关癫痫中的优势,因为较小的损伤意味着更低的术后肢体功能障碍的概率[18, 19]。在本组患者中,接非切除性治疗的患者无一例出现远期的肌力下降也体现了这一点。当前罕见该治疗方法在该类疾病中应用的文献报道,但Aung等[2]近期进行的结合术中脑深部电极监测进行中央区癫痫的手术切除的应用研究则体现了该方法辅助精确切除致痫区的同时具有保护皮质功能的潜力。
Pondal-Sordo等[4]、Devinsky等[18]、Otsubo等[19]进行的软膜下纤维横切术在该类型癫痫的应用的研究中,Engel Ⅰ级的比率可分别达到31%,31%与42%。而本研究中与软膜下纤维横切术等效的皮质热灼的患者中,仅1例达到Engel Ⅰ级(16.7%),这可能是样本量较小(6例)所造成的偏倚。
应用于功能区相关癫痫被认为是VNS的适应证之一[20],文献报道其缓解率可达60%。但在本研究的3例VNS患者中仅1例得到了有效缓解。由于在既往VNS的相关研究中,并不会严格区分累及中央区的癫痫发作与局限于中央区的癫痫发作,因而VNS是否对局限于中央区的癫痫有效还有待进一步验证。
综上所述,局限于中央区的药物难治性癫痫的诊疗关键在于精确致痫灶范围,尽可能在全切致痫灶的基础上减少对功能区的损伤。在诊疗过程中,结合MRI、VEEG、MEG、PET的多模态方法有利于该疾病的定性定位诊断;而SEEG在该疾病的诊断、功能定位及治疗中都存在着巨大价值。切除性治疗仍是当前最有效的终止癫痫发作的方法,但该方法存在着更高的术后功能障碍的风险。
所有作者均声明不存在利益冲突



























