哮喘是慢性气道炎症性疾病,以气道高反应性为主要特征。合适的规律运动对患儿的哮喘控制状态、多项肺功能指标、心肺耐力和心理健康有改善作用,但目前我国哮喘儿童运动水平不足,不利于哮喘疾病控制和儿童生长发育。本专家共识强调了哮喘患儿进行规律运动的重要意义与安全性,对制定适合我国哮喘儿童的运动处方提出了建议,有助于提升临床医师指导患儿科学运动的能力,提高我国儿童哮喘的管理水平。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
支气管哮喘(简称哮喘)是儿童时期最常见的慢性呼吸系统疾病,需要长期规范化管理,"维持正常活动水平等"是哮喘的管理目标之一[1]。世界卫生组织(World Health Organization,WHO)指出,规律运动是儿童生长发育和心理健康的基础,运动不足和久坐行为将影响儿童健康[2,3]。美国心脏协会则建议将心肺耐力视为一项重要的生命体征[4]。然而,目前我国缺乏指导哮喘儿童进行规律运动的指南或共识,关于哮喘儿童运动的获益、安全性等方面存在不少误区,有碍于哮喘儿童进行科学、有效、安全的规律运动[5,6]。鉴于此,现制订适合我国哮喘儿童的运动处方专家共识,供儿科医师在临床实践中参考使用,以指导哮喘儿童进行有效、安全的运动。
哮喘是一种以慢性气道炎症和气道高反应性为特征的异质性疾病,与免疫、神经调节和遗传等多种机制有关,以反复发作的喘息、咳嗽、气促、胸闷为主要临床表现,呼吸道感染、接触过敏原或刺激物、剧烈运动是哮喘发作的常见诱发因素[7]。
EIB定义为运动中出现的一过性支气管收缩,常见症状包括咳嗽、气短、呼吸困难、喘息等,各类人群均可发生,尤其运动员、哮喘患者、呼吸道感染者、鼻炎患者。一般人群EIB发生率为5%~20%[8],儿童EIB发生率为6%~20%[9],哮喘儿童约为46%[10]。
EIB的发生机制与气道黏膜温度和渗透压变化有关。正常状态下,呼吸道会对吸入的空气进行加温和湿化,舒适的正常室温环境中(温度26 ℃,水蒸气密度8.8 g/m2,相对湿度约40%),潮气呼吸状态下,吸入空气到达气管隆突时会加温至最高32 ℃,在亚段支气管温度可达35.5 ℃,相对湿度可接近100%。吸入空气流速增快时,这种加温和湿化作用会显著减弱[11]。因此,运动过程中,由于通气量增加、气体流速增快,吸入空气经过上呼吸道的时间缩短,未能充分加温和湿化,可造成气道黏膜温度下降,直接刺激平滑肌收缩;气道温度下降引起血管收缩,并继发反应性充血,继而出现血管渗漏与水肿。吸入的空气湿化不足可引起气道表面黏液层失水,渗透压增高,气道炎症加重,使炎症因子释放增多,刺激平滑肌收缩和气道黏蛋白分泌增多,加重气流受限[12,13]。典型的EIB多在突然高强度运动15 min内出现,常在60 min内自行缓解,并伴以1~3 h的不应期,此期间再次进行运动,支气管收缩程度减轻[8]。不应期出现的机制可能与首次运动后炎症因子消耗、交感神经活动增强、儿茶酚胺释放和肾上腺素动员增加[14]以及前列腺素分泌增多[15],从而舒张支气管平滑肌有关。
哮喘儿童,尤其哮喘未控制者,由于气道高反应性,较正常儿童相对容易出现EIB[8],临床可表现为运动中出现气短、胸闷、咳嗽和逐渐加重的呼吸费力,甚至出现运动诱发哮喘急性发作。经规范治疗达到哮喘控制状态者,进行适当热身运动,选择适宜的运动环境,可显著降低EIB发生风险。
合适的规律运动对哮喘儿童的管理有正面作用[16]。运动可辅助改善哮喘控制水平,减少夜间哮喘症状,提高有氧耐力和生活质量,降低EIB发生风险,并在参与集体运动过程中提高社交能力、促进心理健康[17,18,19,20,21]。荟萃分析还发现,进行规律游泳训练的哮喘患儿,第1秒用力呼气容积(FEV1)和用力肺活量(FVC)较对照组改善更显著[22]。相反,运动不足可增加哮喘控制不良的风险[17],久坐行为也对哮喘转归有负面影响[6]。
哮喘儿童总体运动水平不足。国外研究发现,哮喘儿童总体运动量减少、每次运动时间缩短、运动强度减弱[23]。国内调查结果显示,约40%的哮喘儿童处于低强度运动水平,80%的哮喘儿童每日久坐时间超过2 h[5]。哮喘儿童和监护人、相关医师与老师应充分了解运动对哮喘管理的益处及科学运动的安全性和基本原则,以利于指导哮喘儿童进行适合自身情况的规律运动[24]。
全球哮喘防治创议(GINA)指出,哮喘患儿与正常儿童一样,规律中等强度以上的运动对健康有益,且在哮喘症状控制和心理健康方面有积极作用[16]。哮喘患儿在科学的指导下进行运动,具有良好的安全性[20]。因此,应鼓励哮喘儿童参与科学的规律运动,可由临床医师和运动专家以运动处方的形式进行运动指导。
运动处方是由临床医师和运动专家依据运动处方需求者的健康信息、医学检查、运动风险筛查、体质测试结果,以规定的运动频率、运动强度、运动时间、运动方式、运动总量、运动进度,形成目的明确、系统性、个体化健康促进及疾病防治的运动指导方案[25]。
制定具体运动处方,应从适合患儿个体特点的初步计划开始,循序渐进地达到运动目标(即FITT-VP原则),内容包含运动频率(每周运动多少次,Frequency,F)、运动强度(负荷程度,Intensity,I)、运动方式(运动类型,Type,T)、运动时间(每次和每周运动的时间,Time,T)、总运动量(由运动频率、运动强度和运动时间组成,Volume,V)(或能量消耗目标)和运动处方实施进程(Progression,P)[26]。
制定哮喘儿童运动处方,应遵循安全、科学、个体化的原则,使运动处方的目标、内容和运动计划适合患儿年龄特点、哮喘控制状态、营养和发育水平、身体素质。在处方执行过程中,定期对患儿进行评估,并不断调整运动处方,科学地指导患儿循序渐进地达到运动目标(图1)。


哮喘儿童经过规范的吸入糖皮质激素(inhaled corticosteroids,ICS)治疗,达到哮喘控制状态,可显著降低EIB的风险[16],通常不影响体育运动,甚至不影响哮喘患儿参加竞技运动[8],如田径、球类、水上、冰雪等运动项目。哮喘控制不良和急性发作期的患儿,更容易出现运动后呼吸道症状[27,28]。临床常用的哮喘控制状态评估工具见附件1。
为保证运动处方的科学性、可执行性和安全性,应评估患儿生长发育情况、身体素质和运动能力,兼顾营养水平和心理状态。可依据中国儿童生长曲线数据评估身高、体质量、体质量指数(body mass index,BMI),掌握生长发育和营养状态[29,30];通过体格检查,识别影响运动的躯体发育异常。根据国家体育总局的国民体质测定标准对患儿身体素质进行测评(附件2)。并对患儿正确、稳定地完成指定动作的能力和运动损伤风险进行评估。
包括对运动的认识、心理准备程度以及对自身运动能力的信心。患儿对运动的主观能动性大概可分为4个层级:无运动意愿、有运动意愿、有运动准备、正在规律运动[31]。运动处方应根据患儿不同的主观能动性进行调整。同时,应了解患儿运动相关的家庭和社会资源、可支配时间,使运动处方更加合理化。
经过规范治疗达到哮喘控制状态的患儿,应鼓励参加与健康儿童相当的运动。医师应与患儿和监护人一起,必要时联合运动专家,明确运动目标,共同选择患儿感兴趣并有能力完成的运动形式,制定适宜的个体化运动处方,避免运动损伤,指导患儿进行科学、规律的运动。
我国运动指南提出的运动时间目标:学龄前[32]、学龄期儿童和青少年[33]每日中等强度以上运动的时间应累计至少60 min,空气质量不佳时可酌情进行室内运动。6岁以上儿童每周应至少3 d进行高强度身体活动和增强肌肉力量、骨骼健康的抗阻运动;避免久坐行为,课业间隙进行适当运动。
运动强度可使用代谢当量(metabolic equivalent of task,MET)进行定义,WHO对MET和不同运动强度的定义,见表1[34]。不同强度的常见运动形式及其对应的MET值见附件3。临床上也可使用运动心率占最大心率的百分比、主观评估量表等方式进行运动强度的评估(附件4)。

世界卫生组织对不同运动强度的定义[34]
Definition of different exercise intensity from the World Health Organization[34]
| 名词 | 定义 |
|---|---|
| MET | 一种表达身体活动强度的生理指标。1个MET是一个人在坐位休息时消耗的能量当量 |
| 低等强度 | 在绝对尺度上,低等强度指1.5~3.0 MET之间的运动量,包括慢走、洗澡或其他不导致心率或呼吸频率大幅增加的活动 |
| 中等强度 | 在绝对尺度上,中等强度指3~6 MET之间的运动量。个人主观评估量表上(0~10分),中等强度为5~6分 |
| 高等强度 | 在绝对尺度上,高等强度指6 MET或更高的运动量。个人主观评估量表上(0~10分),高等强度为7~8分 |
注:MET:代谢当量 MET:metabolic equivalent of task
学龄前儿童(0~5岁),应以多样化的形式进行运动,使多个肌群均能得到锻炼,根据不同年龄生长发育情况,设置如爬行、步行、骑行、做游戏等运动;发育良好且运动能力较强的儿童,可酌情参加如游泳、篮球、体操等专项运动(附件5)。在运动中促进健康发育,发展运动能力,并学习社交技能。
学龄期儿童和青少年(6~17岁),鼓励参加适合年龄特点的、有趣的、多样化运动,促进健康的生长发育,增进心肺耐力、肌肉功能和骨骼健康。儿童青少年对耐力训练、抗阻训练和骨骼负重均有生理适应性,但青春期前的儿童骨骼尚未发育成熟,不适宜参加过多的高强度运动和器械负重抗阻训练[25],可进行适宜的自身体质量抗阻训练(附件6)。
哮喘部分控制的患儿,症状不稳定,EIB发生的风险增高[16]。此时应适当降低运动目标的要求,缩短运动时间、降低运动强度,并适当增加运动频率,以降低EIB的风险。运动形式的选择,应倾向体力输出持续时间短(<5~10 min)、呼吸负荷不重的中低强度运动[35],如步行(≤5 km/h)等(附件3),并选择温暖湿润的环境[36]。同时应在专科医师指导下,调整哮喘治疗方案,根据哮喘控制状态的改善,在保证运动安全和避免哮喘发作的前提下,循序渐进地增加运动强度、延长运动时间。
哮喘未控制和急性发作期患儿不建议进行运动,此时气道反应性高,容易在运动时出现EIB,甚至诱发哮喘急性发作[8]。应首先坚持规范的哮喘治疗,注意休息,避免接触过敏原等哮喘发作的触发因素,待哮喘控制后,重新进行运动前评估,再制定适宜的运动处方。
不同哮喘控制状态的运动处方建议见表2。

不同哮喘控制状态的运动处方建议
Recommendations for formulating exercise prescription for children with different asthma control status
不同哮喘控制状态的运动处方建议
Recommendations for formulating exercise prescription for children with different asthma control status
| 哮喘控制状态 | 运动处方建议 | 注意事项 |
|---|---|---|
| 哮喘控制良好 | 根据患儿年龄特点、生长发育和营养状态、身体素质和运动能力等评估结果,制定个体化运动处方,见附件5、6 | 选择适宜的运动环境、避免接触过敏原和环境刺激物;进行热身运动,必要时运动前预防性用药;呼吸道感染时暂停运动;从适宜运动量开始,循序渐进实现运动目标 |
| 哮喘部分控制 | 运动类型:体力输出时间短(<5~10 min)且呼吸负荷不重的运动,如游泳(非竞技)、步行、慢跑、瑜伽及呼吸操等 | 避免剧烈运动项目,如快跑、快速跳绳等;避免持续体力输出(≥10 min)的运动,如长跑、长距离游泳等;避免干燥、寒冷环境运动;避免接触过敏原和环境刺激;从适宜的运动量(强度×时间)开始,循序渐进 |
| 运动强度:推荐中低强度(呼吸频率<安静状态2倍,运动心率<最大心率60%或<130~140次/min) | ||
| 运动时间:缩短每次运动时间(5~10 min),根据病情变化和运动能力逐步增加 | ||
| 运动频率:适当增加运动频率,间歇休息,通过累积运动次数达到锻炼目的 | ||
| 哮喘未控制和急性发作期 | 不建议运动 | 坚持哮喘规范治疗,避免接触过敏原和环境刺激物 |
注:最大心率=220-年龄(岁) maximal heart rate = 220-age(years)
初次制定的运动处方,建议在执行1~2周后安排首次随访,评估运动处方的安全性、可行性、科学性,并收集患儿在执行运动处方过程中存在的问题,给予有针对性的调整后继续执行,并安排后续随访计划。运动处方内容调整合理后,可每月进行随访评估,调整运动内容、运动强度。肯定患儿积极的运动态度,对阶段性运动成果给予褒奖和鼓励,保持儿童的运动兴趣,促进良好依从性和运动习惯的养成。
医师应理解患方对运动的主观态度,理解改变一个人生活方式的困难性,应将运动计划添加到哮喘行动计划中,并与哮喘患儿和监护人建立可持续的合作关系和沟通方式,让患方充分了解运动的安全性和有效性,理解运动无法一蹴而就,需要克服困难、持之以恒。
GINA 2021推荐,为防止EIB的发生,应进行热身运动;既往曾有EIB发生的患儿,可在运动前吸入短效β2受体激动剂(short acting β2-receptor agonist,SABA)或低剂量ICS-福莫特罗吸入剂进行预防性用药[16]。热身运动以多样化的低中等强度运动为宜,时间10~15 min[37],使呼吸系统预先适应通气增加和温度变化的过程,减少运动诱发哮喘发作[35]。适当的关节活动和韧带拉伸,也可减少运动损伤的发生。此外,有氧运动不宜突然停止,可在运动内容结束后进行5~10 min的整理活动,使心率逐渐下降[36]。
运动环境的空气温度和相对湿度减低,与哮喘患儿EIB的发生显著相关[38]。研究发现,当空气中水蒸气密度为5 g/m2时(相对湿度约10%),17.6%的健康儿童可发生EIB,水蒸气密度≥10 g/m2时(相对湿度约22%),EIB发生率仅为5.9%[39]。哮喘患儿因气道高反应性,在干燥寒冷的环境中运动容易出现EIB。
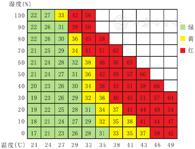
环境温度为18~25 ℃,相对湿度40%~70%时,人体感觉最舒适[40]。运动过程中人体代谢加快、产热加剧,身体与环境的热交换也增加,此时最适宜的环境温度为15~22 ℃,相对湿度为40%~65%,这种环境下人体内外温差适宜、热交换稳定,不易出现代谢紊乱,人体温度可在运动中维持相对稳定的37.5 ℃左右。若湿度过高,环境水汽趋于饱和、气压降低,可抑制人体散热、影响正常排汗,体温调节机能无法发挥作用,影响心肺耐力,严重时出现体温过高。所以,气温31 ℃以上时,相对湿度应在40%以下。可使用热指数(描述体感温度舒适度的指标)辅助判断环境温湿度是否适宜,不同环境温度与湿度下热指数分布详见图2,热指数≥31时造成人体损伤的风险增高[41]。哮喘儿童应根据不同季节,选择每天中环境温湿度适宜的时间段进行室外运动,当室外气候条件不理想时考虑进行室内活动。
应避免在污染的环境中运动。环境污染因素可加重气道炎症因子的释放和气道病理改变,运动中的高通气需求可增加有害物质的暴露,并导致可吸入颗粒物和可挥发化学物质更多、更深入的肺部沉积,因此在污染的环境中运动可能诱发呼吸道症状[42]。哮喘患儿运动时应避免接触刺激性气味和有毒有害气体,如泳池和空气中残留过多的含氯消毒剂、装修材料和家具挥发的甲醛等,避免没有通风换气配置的封闭环境。当室外空气质量欠佳时适当减少室外运动(图3)[33]。
哮喘患儿多为特应性体质,呼吸道暴露于过敏原可显著加重患儿气道炎症,影响哮喘控制状态,增加EIB的风险[16]。因此,哮喘患儿应根据自身过敏原致敏情况,在不同季节和时间选择适宜的运动环境。如树木和杂草花粉致敏的患儿,应在相应季节避免暴露于花粉浓度高的环境/区域;尘螨和霉菌致敏的患儿,应避免在过度潮暖、霉菌滋生且通风不良的密闭空间运动;动物毛皮屑致敏的患儿,应避免相关动物过敏原暴露,选择更适宜的运动模式。
在院外可根据《中国儿童哮喘行动计划临床应用专家共识》[44]对哮喘发作进行判断:当运动中或运动后出现咳嗽、气短、气促、憋气、呼气时胸部发出"哨笛音",且呈进行性加重的趋势,应考虑哮喘发作。
人体在运动过程中,因生理需求,呼吸频率会代偿性增高,呼吸肌做功增加并出现乳酸蓄积[36],可造成肌肉酸痛和无力感,伴有胸闷、憋气和呼吸费力,尤其常见于肥胖和既往缺乏运动者,休息后以上不适可很快缓解,这种情况不属于哮喘急性发作,可以通过循序渐进的运动计划逐渐克服。
出现运动诱发的哮喘发作时,治疗以缓解气道痉挛为主,首选吸入型SABA,包括沙丁胺醇或特布他林等,6岁以上儿童可使用ICS-福莫特罗吸入制剂。吸入治疗时可因地制宜,选择患儿可配合的吸入技术给药。吸入沙丁胺醇气雾剂(100 μg/喷)<6岁儿童每次剂量为3~6喷,≥6岁儿童每次4~10喷,吸入20 min后若症状缓解不理想,应再给药1次;若症状改善,可延长给药间隔为1~4 h 1次直至症状缓解。ICS-福莫特罗(80/4.5 μg)每次1~2吸。同时根据《中国儿童哮喘行动计划临床应用专家共识》[44]的指导,将哮喘发作前的控制用药进行适当升级治疗,并维持至少2周后,恢复发作前的控制治疗;或咨询专科医师。
出现下列任一情况时,应立即就医:(1)发作时无条件进行院外治疗;(2)喘息重、憋气、呼吸困难、烦躁不安;(3)对初始吸入治疗无反应,症状持续加重,或改善数小时后再次加重。
医师应对哮喘患儿和监护人以及与患儿相关的学校和社会机构进行充分的科普宣教,使其掌握哮喘急性发作的识别和院外治疗[1]。建议指导哮喘患儿掌握能够使人放松且增加呼吸效率的腹式呼吸方法[45],在哮喘发作无院外治疗条件时,监护人或陪同人员应嘱患儿休息,并安抚患儿情绪,指导患儿尽量采用腹式呼吸,避免因紧张造成过度浅快或深大的呼吸动作,不利于哮喘发作期的治疗。
《健康中国2030规划纲要》中强调要加强体医融合,发布体育健身活动指南,指导不同人群进行科学和规律的运动[46]。医务工作者应积极加强哮喘儿童运动相关知识的科普宣传,消除认识误区,并针对哮喘急性发作的识别与院外治疗进行广泛宣教。同时,临床医师应积极学习指导哮喘儿童运动的科学方法,并与运动专家协作,将哮喘儿童运动处方不断科学化、标准化,并充实运动处方内容。此外,应重视儿童营养学和心理学在哮喘管理和科学运动中的重要作用,通过多学科合作,全面提高我国儿童哮喘管理水平。
(许巍 刘传合 向莉 殷菊 鲍燕敏 符州 江帆 林荣军 陆大江 陆婉秋 王青 张霆 张长皓 朱康 陈育智 朱宗涵 申昆玲 执笔)
参与本共识制定和审校的专家(按姓氏拼音排序):白靖(清华大学社会科学学院社区管理研究中心);鲍燕敏(深圳市儿童医院);陈爱欢(广州医科大学附属第一医院);陈育智(首都儿科研究所附属儿童医院);成焕吉(吉林大学第一医院);符州(国家儿童健康与疾病临床研究中心,重庆医科大学附属儿童医院);郝创利(苏州大学附属儿童医院);江帆(上海交通大学医学院);李帅星(北京体育职业学院);林荣军(青岛大学附属医院);刘传合(首都儿科研究所附属儿童医院);刘恩梅(国家儿童健康与疾病临床研究中心,重庆医科大学附属儿童医院);刘长山(天津医科大学第二医院);陆大江(上海体育学院);陆婉秋(贵州医科大学附属医院);沙莉(首都儿科研究所附属儿童医院);尚云晓(中国医科大学附属盛京医院);申昆玲(国家儿童医学中心,首都医科大学附属北京儿童医院,国家呼吸系统疾病临床医学研究中心,深圳市儿童医院);孙新(空军军医大学西京医院);王青(清华大学);王正珍(北京体育大学运动医学与运动康复学院);向莉(国家儿童医学中心,首都医科大学附属北京儿童医院,国家呼吸系统疾病临床医学研究中心);许巍(国家儿童医学中心,首都医科大学附属北京儿童医院,国家呼吸系统疾病临床医学研究中心);殷菊(国家儿童医学中心,首都医科大学附属北京儿童医院,国家呼吸系统疾病临床医学研究中心);张建华(上海交通大学医学院附属新华医院);张琪(中日友好医院);张霆(首都儿科研究所);张长皓(广州市妇女儿童医疗中心);郑跃杰(深圳市儿童医院);朱康(广州市妇女儿童医疗中心);朱为模(美国伊利诺伊大学),朱宗涵(首都儿科研究所)
所有作者均声明不存在利益冲突
临床常用的哮喘量化评估工具包括哮喘控制测试(asthma control test,ACT)、儿童哮喘控制测试(childhood asthma control test,c-ACT)、儿童呼吸和哮喘控制测试(test for respiratory and asthma control in kids,TRACK),见图1[47]。评估工具的适用年龄及评估结果见表1[48]。

常用哮喘病情评估工具
常用哮喘病情评估工具
| 评估工具 | 年龄(岁) | 评分范围 | 回顾期(周) |
|---|---|---|---|
| ACT | ≥12 | 5~25分 | 4 |
| ≤19分控制不佳 | |||
| 变量≥3分有临床意义 | |||
| c-ACT | 4~11 | 5~27分≤19分控制不佳 | 4 |
| 变量≥3分有临床意义 | |||
| TRACK | ≤5 | <80分控制不佳 | 4 |
| ≥80分哮喘控制 | |||
| 变量≥10分有临床意义 |


由于不同年龄儿童生长发育水平、学习能力、运动能力等有显著差异,根据《国家体育锻炼标准工作指导手册》和《国民体质测定标准手册(幼儿部分)》不同年龄运动评估项目的差异,可按照3~5岁、6~11岁、12~17岁进行分组评估。
3~5岁儿童主要测定内容包括身体形态和素质2类(表1),6~17岁儿童主要测定内容包括5类:速度、耐力、力量、灵敏、柔韧(表2)。《国家体育锻炼标准工作指导手册》[49]和《国民体质测定标准手册(幼儿部分)》[50]中提供了详细的测定结果评分表格,可查表获得单项得分,综合评级根据单项得分之和确定。医院有条件时可设置运动门诊进行上述评估,也可由家长自行在幼儿园或社会运动机构测定并提供结果,用于制定运动处方时的初始和阶段性评估。

3~5岁儿童运动能力测定内容
3~5岁儿童运动能力测定内容
| 类别 | 测试指标 |
|---|---|
| 形态 | 身高(cm) |
| 体质量(kg) | |
| 素质 | 10米折返跑(s) |
| 立定跳远(m) | |
| 网球掷远(m) | |
| 双脚连续跳(s) | |
| 坐位体前屈(cm) | |
| 走平衡木(s) |
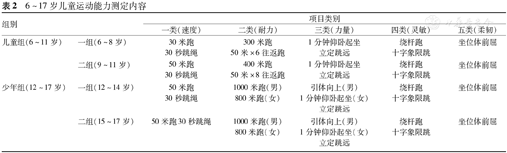
6~17岁儿童运动能力测定内容
6~17岁儿童运动能力测定内容
| 组别 | 项目类别 | |||||
|---|---|---|---|---|---|---|
| 一类(速度) | 二类(耐力) | 三类(力量) | 四类(灵敏) | 五类(柔韧) | ||
| 儿童组(6~11岁) | 一组(6~8岁) | 30米跑 | 300米跑 | 1分钟仰卧起坐 | 绕杆跑 | 坐位体前屈 |
| 30秒跳绳 | 50米×6往返跑 | 立定跳远 | 十字象限跳 | |||
| 二组(9~11岁) | 50米跑 | 400米跑 | 1分钟仰卧起坐 | 绕杆跑 | 坐位体前屈 | |
| 30秒跳绳 | 50米×8往返跑 | 立定跳远 | 十字象限跳 | |||
| 少年组(12~17岁) | 一组(12~14岁) | 50米跑 | 1000米跑(男) | 引体向上(男) | 绕杆跑 | 坐位体前屈 |
| 30秒跳绳 | 800米跑(女) | 1分钟仰卧起坐(女) | 十字象限跳 | |||
| 立定跳远 | ||||||
| 二组(15~17岁) | 50米跑30秒跳绳 | 1000米跑(男) | 引体向上(男) | 绕杆跑 | 坐位体前屈 | |
| 800米跑(女) | 1分钟仰卧起坐(女) | 十字象限跳 | ||||
| 立定跳远 | ||||||
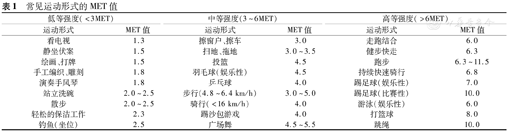
常见运动形式的MET值
常见运动形式的MET值
| 低等强度(<3MET) | 中等强度(3~6MET) | 高等强度(>6MET) | |||
|---|---|---|---|---|---|
| 运动形式 | MET值 | 运动形式 | MET值 | 运动形式 | MET值 |
| 看电视 | 1.3 | 擦窗户、擦车 | 3.0 | 走跑结合 | 6.0 |
| 静坐伏案 | 1.5 | 扫地、拖地 | 3.0~3.5 | 健步快走 | 6.3 |
| 绘画、打牌 | 1.5 | 投篮 | 4.5 | 跑步 | 6.3~11.5 |
| 手工编织、雕刻 | 1.8 | 羽毛球(娱乐性) | 4.5 | 持续快速骑行 | 6.8 |
| 演奏手风琴 | 1.8 | 乒乓球 | 4.0 | 踢足球(娱乐性) | 7.0 |
| 站立洗碗 | 2.0~2.5 | 步行(4.8~6.4 km/h) | 3.0~5.0 | 踢足球(比赛性) | 10.0 |
| 散步 | 2.0~2.5 | 骑行(<16 km/h) | 4.0 | 游泳(娱乐性) | 6.0 |
| 轻松的保洁工作 | 2.3 | 踢沙包游戏 | 4.0 | 打篮球 | 8.0 |
| 钓鱼(坐位) | 2.5 | 广场舞 | 4.5~5.5 | 跳绳 | 10.0 |

学龄前儿童运动处方建议
学龄前儿童运动处方建议
| 运动目标 | 每日累计中等强度以上运动≥60 min | |
| 运动强度 | 制订适宜个体能力的初始运动强度,逐渐递增到中等强度以上 | |
| 运动计划 | 根据个体情况,制订循序渐进的运动计划 | |
| 运动形式(参考但不限于此表格内容)[54] | 以发展基本动作技能为目标的游戏 | |
| 1.移动类游戏:爬行、健步走、障碍跑、跳房子、跳绳、爬绳(杆)、骑脚踏车、骑滑板车等 | ||
| 2.姿势控制类游戏:金鸡独立、过独木桥、前滚翻、侧手翻等 | ||
| 3.物体控制类游戏:推小车、滚轮胎、扔沙包、放风筝、踢毽子等 | ||
| 4.肢体精细控制类游戏:串珠子、捏橡皮泥、折纸、搭积木等 | ||
| 以发展重要身体素质为目标的游戏 | ||
| 1.灵敏:老鹰捉小鸡、抓人游戏、丢手绢等 | ||
| 2.平衡:过独木桥、金鸡独立、秋千、蹦床等 | ||
| 3.协调:攀爬(攀岩墙、攀爬架和梯子等)、小动物爬行(熊爬、猩猩爬、鳄鱼爬等)等 | ||
| 体育项目 | ||
| 游泳、体操、足球、篮球、跆拳道、武术、乒乓球、棒球、滑冰、滑雪等 | ||

学龄期儿童和青少年运动处方建议
学龄期儿童和青少年运动处方建议
| 运动目标[55] | 累计中等强度以上运动≥60 min,其他个体化运动目标包括:减重、塑形、提高体育成绩、专项训练等 | ||
| 有氧运动 | 抗阻运动 | 柔韧性训练 | |
| 运动形式[56] | 选择患儿可完成且有兴趣的全身大肌群运动形式,如健步走、体操、跑步、游泳、自行车、足球、篮球、排球、乒乓球、搏击、滑雪、滑冰等 | 根据患儿不同运动目标和身体素质,有针对性地选择自身体质量抗阻动作,如俯卧撑、引体向上、深蹲、卷腹、哑铃操等 | 根据患儿体态特点和运动表现,选择有针对性的柔韧性训练动作,如体前屈、正/侧压腿、转体运动等 |
| 运动强度[56] | 根据患儿个人能力不同,从适宜强度开始,以不出现运动诱发哮喘症状为前提,逐渐增加至中等强度及以上 | 根据患儿身体素质,制订每个动作每组需完成的次数,每个动作重复2~4组 | 制订每个动作每组需持续的拉伸时间,以达到拉紧或轻度不适感为目标,每个动作重复2~4组 |
| 运动计划[56] | 每周不少于3 d | 每周2~3 d | 每周2~3 d,最好每日进行柔韧性训练 |