
分析1例怀疑由免疫球蛋白G(IgG)抗-E抗体引起的新生儿溶血病。患儿ABO血型为O型,Rh血型分型为CcDEe,其母亲ABO血型为A型,Rh血型分型为CCDee,排除ABO、RhD溶血。对患儿外周血进行新生儿溶血三项实验,发现存在与患儿不相容的抗体,对患儿血浆、患儿红细胞放散液及其母亲血浆不规则抗体筛查及抗体特异性鉴定,结果均为IgG-E。该患儿溶血病由母体的IgG-E抗体引起,且因产前未进行不规则抗体筛查而未被发现。提倡孕妇产前进行不规则抗体筛查,有助于预防或早期诊断新生儿溶血,早期干预,减少围产儿并发症的发生。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患儿,女性,因“全身皮肤苍黄20 min”入院,胎龄39+2周,经阴道娩出,体重2.9 kg,羊水Ⅱ度浑浊,脐带扭转15周,胎盘无异常。患儿母亲孕2产2,患β地中海贫血,否认输血史。患儿入科时足月儿外貌,精神、反应差,无激惹、尖叫、抽搐等;全身皮肤苍黄,睑结膜、口唇黏膜、四肢及甲床苍白,无发绀、花纹、出血点等,四肢肢端稍凉,脉搏尚有力,前臂皮肤毛细血管充盈时间约3 s;呼吸 45 次/min,无明显吸凹征,胸廓起伏适中,双肺呼吸音稍粗,未闻及啰音;心率 140 次/min,律齐,心音有力,无杂音;腹部平软,肝脾肋下未触及,肠鸣音尚可;前囟平软,四肢肌张力偏低,各原始反射稍弱。血常规:白细胞计数27.95×109/L、血红蛋白79 g/L、红细胞压积0.285、血小板计数170×109/L、中性粒细胞百分数48.3%,C反应蛋白<5.0 mg/L,肝功能:总胆红素194.5 μmol/L、直接胆红素24.4 μmol/L。患儿诊断:(1)新生儿重度贫血;(2)新生儿高胆红素血症;(3)新生儿湿肺;(4)高乳酸血症;(5)新生儿溶血症;(6)卵圆孔未闭;(7)房间隔缺损。经输血、光疗、气道管理、保暖、喂养等对症治疗,患儿血浆胆红素水平下降明显,血红蛋白指标提高,患儿肤色转红润,皮肤黄染渐消退,病情好转。
患儿ABO血型为O型,Rh血型分型为CcDEe,其母亲ABO血型为A型,Rh血型分型为CCDee,排除ABO、RhD溶血。取患儿外周血进行新生儿溶血三项实验,结果直接抗人球蛋白试验(IgG+C3d):4+;游离试验:Ac:3+、Bc:2+、Oc:2+;放散试验:Ac:3+、Bc:3+、Oc:3+,说明存在与患儿不相容的抗体。取患儿血浆、患儿红细胞放散液及其母亲血浆进行不规则抗体筛查试验,患儿血浆结果为:Ⅰ(4+),Ⅱ(阴性),Ⅲ(4+);患儿红细胞放散液结果为:Ⅰ(2+),Ⅱ(阴性),Ⅲ(2+);母亲血浆结果为:Ⅰ(3+),Ⅱ(阴性),Ⅲ(3+)(表1),可见患儿血浆、患儿红细胞放散液及其母亲血浆不规则抗体筛查试验结果一致,均为IgG-E或IgG-c,盐水法中无反应,判断无IgM类抗体。对患儿血浆、患儿红细胞放散液及其母亲血浆进行抗体特异性鉴定,结果均为IgG-E(表2)。
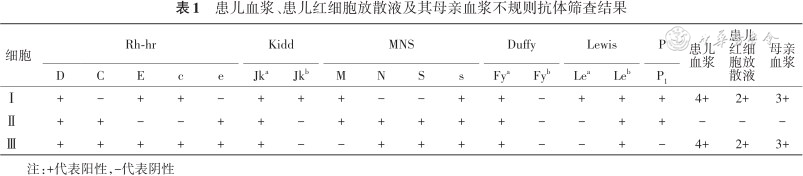
患儿血浆、患儿红细胞放散液及其母亲血浆不规则抗体筛查结果
患儿血浆、患儿红细胞放散液及其母亲血浆不规则抗体筛查结果
| 细胞 | Rh-hr | Kidd | MNS | Duffy | Lewis | P | 患儿血浆 | 患儿红细胞放散液 | 母亲血浆 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| D | C | E | c | e | Jka | Jkb | M | N | S | s | Fya | Fyb | Lea | Leb | P1 | ||||
| Ⅰ | + | - | + | + | - | + | + | + | - | - | + | + | - | + | + | + | 4+ | 2+ | 3+ |
| Ⅱ | + | + | - | - | + | + | - | + | + | + | + | + | - | - | + | + | - | - | - |
| Ⅲ | + | + | + | + | + | + | - | - | + | + | + | + | - | - | + | - | 4+ | 2+ | 3+ |
注:+代表阳性,-代表阴性

患儿血浆、患儿红细胞放散液及其母亲血浆与抗体鉴定谱细胞的反应
患儿血浆、患儿红细胞放散液及其母亲血浆与抗体鉴定谱细胞的反应
| 抗体鉴定谱细胞 | 患儿 血浆 | 患儿红细胞放散液 | 母亲 血浆 |
|---|---|---|---|
| 0.8%O型RhE(-)c(-)红细胞悬液 | - | - | - |
| 0.8%O型RhE(+)c(+)红细胞悬液 | 3+ | 2+ | 3+ |
| 0.8%O型RhE(-)c(+)红细胞悬液 | - | - | - |
| 0.8%O型RhE(+)c(-)红细胞悬液 | 3+ | 2+ | 3+ |
注:+代表阳性,-代表阴性
孕产妇系统保健在全世界日益受到重视,我国孕产妇系统保健工作也日益完善,提高产前检查质量,及时发现并治疗高危妊娠,可有效降低孕产妇及围产儿并发症的发生。在胎儿新生儿溶血预防方面,《孕前和孕期保健指南》把ABO和Rh血型列为首次产前检查(妊娠6~13周+6)的必查项目,把抗(D)滴度检测列为25~28周产前检查的备查项目,且注明Rh血型阴性者需要做[1]。指南中提到的抗原只有3种,A抗原、B抗原和D抗原,而目前引起胎儿新生儿溶血病(hemolytic disease of the fetus and newborn,HDFN)的血型抗原证实超过160种,除了ABO、Rh血型系统,还有MN、Ⅰ、P1、Lewis等[2, 3, 4, 5]。我国ABO血型不合溶血病约占 85.8%,Rh血型不合溶血病约占14.2%[6]。在Rh血型系统中,抗原强弱顺序为 D>E>C>c>e。RhD不合导致的新生儿溶血病(hemolytic disease of the newborn,HDN)最为常见,但RhE溶血病发生率也不低,汉族中 Rh 新生儿溶血病 37.7%与抗-E有关[7]。本病例患儿血型为O型,RhD(+),母亲血型为A型,RhD(+),此母婴血型组合,发生HDFN的概率很低,但该患儿出生时即被诊断为重度贫血,血红蛋白低至79 g/L。杨世明等[8]发现ABO及MN血型免疫性抗体引起HDN者,直接抗球蛋白试验凝集强度为±~1+,Rh血型免疫性抗体引起HDN者,直接抗球蛋白试验凝集强度为2+~3+。本例患儿直接抗球蛋白试验凝集强度4+,患儿血浆、患儿红细胞放散液及其母亲血浆的不规则抗体筛查试验和抗体鉴定结果一致,均为IgG-E,实验结果表明胎儿在宫内时存在慢性溶血,但因未进行不规则抗体筛查,使得这一情况被漏检,因而发生重度贫血等严重并发症。同时,因抗体的存在,给患儿或其母亲用血的配血和及时输注带来了困难。
截至2021年,国际输血协会已经确定43个红细胞血型系统,包含376个人类红细胞抗原,血型抗原根据抗原决定簇可以分为糖类抗原和多肽抗原,ABO等糖类抗原对应产生IgM抗体,多肽抗原对应产生IgG抗体,IgG在人体血清中含量最高,也是唯一可以通过胎盘导致HDFN的抗体。HDFN产前免疫血液学检测,世界各国检测水平差异较大,我国HDFN实验室检测尚待规范,各个实验室间检测项目、检测方法及不规则抗体筛查时机、频次不完全统一,缺乏有针对性的质量控制,检测项目缺项等问题仍然存在。为预防及避免HDFN的发生,准确的产前诊断可为HDFN的预防及诊断提供依据,并指导临床采取相应措施,防止HDFN的发生,这对优生优育、提高人口素质具有重要的现实意义。美国妇产科学院建议所有孕妇在第一次产前检查时进行常规筛查,以评估产妇血型(ABO)、RhD和其他不规则抗体[9]。第19版美国血库协会技术手册对新生儿溶血病的诊断与监测提出比较科学全面的建议,建议孕妇在第一次产前检查时,应对孕妇的ABO血型和Rh血型进行检测,并进行抗体筛查,特别是有妊娠史、输血史的孕妇,其风险相对更大[10]。实验应该使用能检出37 ℃发生反应的IgG抗体的技术,所使用的抗筛细胞应能检出全部有临床意义的特异性抗体。对已产生抗体的孕妇,应每月监测抗体效价,对于RhD阴性初始抗体筛查结果为阴性,则应将其纳入Rh免疫球蛋白管理候选人群,以防止发生RhD同种免疫。很显然,此方法能最大程度检出不规则抗体,避免ABO和RhD以外的抗体被漏检,做到早发现早干预。
所有作者声明无利益冲突



























