
分析1989-2021年云南省报告HIV/AIDS生存时间及影响因素。
资料来源于我国艾滋病综合防治信息系统,采用回顾性队列研究方法,使用寿命表描述报告HIV/AIDS生存时间,Kaplan-Meier法拟合不同状态下的生存曲线,Cox比例风险回归模型分析生存时间的影响因素。
云南省累计报告174 510例HIV/AIDS全死因死亡密度为4.23/100人年,中位生存时间为20.00(95%CI:19.52~20.48)年,1、10、20和30年的累积生存概率分别为90.75%、67.50%、47.93%和30.85%。Cox比例风险回归模型分析结果显示,0~岁和15~岁的死亡风险是≥50岁的0.44(95%CI:0.34~0.56)倍和0.51(95%CI:0.50~0.52)倍;首次CD4+T淋巴细胞(CD4)计数为200~、350~和≥501个/µl的死亡风险分别是CD4计数为0~199个/µl的0.52(95%CI:0.50~0.53)倍、0.41(95%CI:0.40~0.42)倍和0.35(95%CI:0.34~0.36)倍;未抗病毒治疗者死亡风险是接受治疗者的11.56(95%CI:11.26~11.87)倍;抗病毒治疗中依从性较差而出现失访、停药、失访和停药均存在的病例死亡风险分别是一直治疗病例的1.66(95%CI:1.61~1.72)倍、2.49(95%CI:2.39~2.60)倍和1.65(95%CI:1.53~1.78)倍。
1989- 2021年云南省HIV/AIDS确证时的年龄、首次CD4计数水平、是否抗病毒治疗和依从性是HIV/AIDS生存时间的主要影响因素,早发现、早治疗和提高治疗依从性,可以延长HIV/AIDS生存时间。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
云南省1987年报告首例输入HIV/AIDS[1],1989年在边境注射吸毒人群中发现成批的HIV/AIDS[2],1989年出现首例死亡病例,2002年启动艾滋病抗病毒治疗[3],至2021年艾滋病已经在云南省流行超过30年。本研究收集1989-2021年云南省HIV/AIDS报告及随访资料,分析HIV/AIDS生存状况及其影响因素,为指导HIV/AIDS随访、抗病毒治疗和降低死亡率提供参考依据。
1. 资料来源:我国艾滋病综合防治信息系统1989年1月1日至2021年12月31日HIV/AIDS报告历史卡片数据库,选择现住址为云南省的HIV/AIDS。收集出生日期、性别、年龄、文化程度、婚姻状况、录入日期、感染途径、首次CD4+T淋巴细胞(CD4)计数、抗病毒治疗情况和死亡日期等信息。
2. 研究方法:采用回顾性队列研究方法,分析云南省报告HIV/AIDS生存情况及影响因素。观察起始日期为确证HIV感染的日期,观察终止日期为2021年12月31日;考虑存在死亡报告延迟,以病例随访间隔6个月作为迟报时长,随访数据库截至2022年6月30日,获取病例的准确死亡信息。观察结局事件为HIV/AIDS死亡,随访观察期间失访和存活均定义为删失,失访以最后一次随访状态为“失访”的随访日期作为最后的观察日期。
3. 统计学分析:应用SPSS软件对数据进行生存分析。采用寿命表法分析HIV/AIDS死亡概率、生存概率和累积生存概率。采用Kaplan-Meier法计算不同特征研究对象中位生存时间,绘制生存曲线,log-rank检验比较组间生存时间差异。Cox比例风险回归模型分析生存时间的影响因素,多分类变量设置哑变量。双侧检验,检验水准α=0.05。
1. 人口学特征:截至2021年12月31日,云南省累计报告HIV/AIDS共174 510例,报告年龄(38.72±14.24)岁,男性占66.62%,小学和初中文化程度分别占37.48%和35.10%,已婚占50.50%,农民占64.13%,汉族占62.45%,性传播和注射毒品传播分别占78.78%和18.06%,抗病毒治疗占81.11%,首次CD4计数为0~199和200~349个/μl分别占28.14%和25.68%;首次CD4检测时间与HIV确证时间间隔中位数为0年,时间间隔为0、1~和≥5年分别占79.72%、8.76%和3.30%,未检测CD4占8.22%;观察时间为0~、2~、5~和≥10年分别占11.79%、18.83%、31.01%和38.37%。
2. 随访情况:截至2021年12月31日,研究对象存活124 372例(71.27%),失访2 594例(1.49%),死亡47 544例(27.24%)。研究对象总的随访时间为1 123 636.00人年;死亡病例死亡年龄中位数42.00岁,确证HIV感染后存活时间中位数为2.00(95%CI:1.93~2.07)年。
3. 生存分析:
(1)生存状况:截至2021年12月31日,报告HIV/AIDS的中位生存时间为20.00(95%CI:19.52~20.48)年,1、10、20和30年的累积生存概率分别为90.75%、67.50%、47.93%和30.85%。见表1。
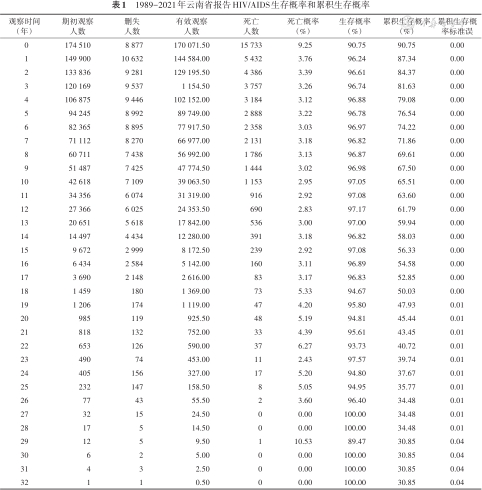
1989-2021年云南省报告HIV/AIDS生存概率和累积生存概率
1989-2021年云南省报告HIV/AIDS生存概率和累积生存概率
| 观察时间(年) | 期初观察 人数 | 删失 人数 | 有效观察 人数 | 死亡 人数 | 死亡概率 (%) | 生存概率 (%) | 累积生存概率(%) | 累积生存概率标准误 |
|---|---|---|---|---|---|---|---|---|
| 0 | 174 510 | 8 877 | 170 071.50 | 15 733 | 9.25 | 90.75 | 90.75 | 0.00 |
| 1 | 149 900 | 10 632 | 144 584.00 | 5 432 | 3.76 | 96.24 | 87.34 | 0.00 |
| 2 | 133 836 | 9 281 | 129 195.50 | 4 386 | 3.39 | 96.61 | 84.37 | 0.00 |
| 3 | 120 169 | 9 537 | 1 154.50 | 3 757 | 3.26 | 96.74 | 81.63 | 0.00 |
| 4 | 106 875 | 9 446 | 102 152.00 | 3 184 | 3.12 | 96.88 | 79.08 | 0.00 |
| 5 | 94 245 | 8 992 | 89 749.00 | 2 888 | 3.22 | 96.78 | 76.54 | 0.00 |
| 6 | 82 365 | 8 895 | 77 917.50 | 2 358 | 3.03 | 96.97 | 74.22 | 0.00 |
| 7 | 71 112 | 8 270 | 66 977.00 | 2 131 | 3.18 | 96.82 | 71.86 | 0.00 |
| 8 | 60 711 | 7 438 | 56 992.00 | 1 786 | 3.13 | 96.87 | 69.61 | 0.00 |
| 9 | 51 487 | 7 425 | 47 774.50 | 1 444 | 3.02 | 96.98 | 67.50 | 0.00 |
| 10 | 42 618 | 7 109 | 39 063.50 | 1 153 | 2.95 | 97.05 | 65.51 | 0.00 |
| 11 | 34 356 | 6 074 | 31 319.00 | 916 | 2.92 | 97.08 | 63.60 | 0.00 |
| 12 | 27 366 | 6 025 | 24 353.50 | 690 | 2.83 | 97.17 | 61.79 | 0.00 |
| 13 | 20 651 | 5 618 | 17 842.00 | 536 | 3.00 | 97.00 | 59.94 | 0.00 |
| 14 | 14 497 | 4 434 | 12 280.00 | 391 | 3.18 | 96.82 | 58.03 | 0.00 |
| 15 | 9 672 | 2 999 | 8 172.50 | 239 | 2.92 | 97.08 | 56.33 | 0.00 |
| 16 | 6 434 | 2 584 | 5 142.00 | 160 | 3.11 | 96.89 | 54.58 | 0.00 |
| 17 | 3 690 | 2 148 | 2 616.00 | 83 | 3.17 | 96.83 | 52.85 | 0.00 |
| 18 | 1 459 | 180 | 1 369.00 | 73 | 5.33 | 94.67 | 50.03 | 0.00 |
| 19 | 1 206 | 174 | 1 119.00 | 47 | 4.20 | 95.80 | 47.93 | 0.01 |
| 20 | 985 | 119 | 925.50 | 48 | 5.19 | 94.81 | 45.44 | 0.01 |
| 21 | 818 | 132 | 752.00 | 33 | 4.39 | 95.61 | 43.45 | 0.01 |
| 22 | 653 | 126 | 590.00 | 37 | 6.27 | 93.73 | 40.72 | 0.01 |
| 23 | 490 | 74 | 453.00 | 11 | 2.43 | 97.57 | 39.74 | 0.01 |
| 24 | 405 | 156 | 327.00 | 17 | 5.20 | 94.80 | 37.67 | 0.01 |
| 25 | 232 | 147 | 158.50 | 8 | 5.05 | 94.95 | 35.77 | 0.01 |
| 26 | 77 | 43 | 55.50 | 2 | 3.60 | 96.40 | 34.48 | 0.01 |
| 27 | 32 | 15 | 24.50 | 0 | 0.00 | 100.00 | 34.48 | 0.01 |
| 28 | 17 | 5 | 14.50 | 0 | 0.00 | 100.00 | 34.48 | 0.01 |
| 29 | 12 | 5 | 9.50 | 1 | 10.53 | 89.47 | 30.85 | 0.04 |
| 30 | 6 | 2 | 5.00 | 0 | 0.00 | 100.00 | 30.85 | 0.04 |
| 31 | 4 | 3 | 2.50 | 0 | 0.00 | 100.00 | 30.85 | 0.04 |
| 32 | 1 | 1 | 0.50 | 0 | 0.00 | 100.00 | 30.85 | 0.04 |
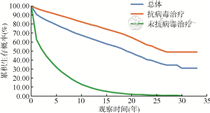
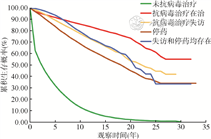
(2)抗病毒治疗对累积生存概率的影响:报告HIV/AIDS全死因死亡密度为4.23/100人年(95%CI:4.19/100人年~4.27/100人年),未抗病毒治疗的病例死亡密度(23.69/100人年)高于抗病毒治疗的病例(1.98/100人年)。是否抗病毒治疗的HIV/AIDS累积生存概率曲线分布差异有统计学意义(χ2=94 041.79,P<0.001),抗病毒治疗能提高HIV/AIDS的生存时间。抗病毒治疗依从性好的病例死亡密度(1.62/100人年)低于抗病毒治疗中失访(2.54/100人年)、停药(3.75/100人年)、抗病毒治疗中失访和停药均存在(2.24/100人年)的病例。是否抗病毒治疗及治疗依从性不同的HIV/AIDS累积生存概率曲线分布差异有统计学意义(χ2=95 056.95,P<0.001),较好的依从性能延长HIV/AIDS的生存时间。见图1,2。


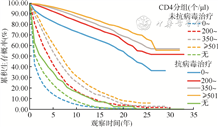
未抗病毒治疗和抗病毒治疗的HIV/AIDS,由于基线CD4计数水平不同,累积生存概率曲线分布差异有统计学意义(χ2=5 462.34,P<0.001;χ2=7 884.22,P<0.001)。没有做CD4检测的HIV/AIDS,即便接受抗病毒治疗,累积生存概率仍然较低,死亡密度较高(24.56/100人年,95%CI:22.57/100人年~26.54/100人年);首次CD4计数0~199个/μl或其他水平的HIV/AIDS,抗病毒治疗之后累积生存概率均有明显提高。见图3。

(3)生存时间的相关因素:多因素Cox比例风险回归模型分析结果显示,HIV/AIDS的全死因死亡风险,女性是男性的0.66(95%CI:0.65~0.68)倍;死亡风险随年龄增长而升高,0~岁和15~岁的死亡风险是≥50岁的0.44(95%CI:0.34~0.56)倍和0.51(95%CI:0.50~0.52)倍;死亡风险随文化程度上升而下降,小学、初中、高中/中专、大学及以上文化程度死亡风险分别是文盲的0.88(95%CI:0.85~0.91)倍、0.80(95%CI:0.78~0.83)倍、0.71(95%CI:0.68~0.74)倍和0.49(95%CI:0.45~0.53)倍;工人和其他职业的死亡风险分别是农民的0.92(95%CI:0.87~0.96)倍和0.92(95%CI:0.89~0.94)倍;异性性传播和同性性传播死亡风险分别是注射吸毒传播的0.95(95%CI:0.93~0.97)倍和0.45(95%CI:0.40~0.50)倍;死亡风险随着首次CD4计数的增加而下降,首次CD4计数为200~、350~、≥501个/µl和未检测CD4分别是CD4计数0~199个/µl的0.52(95%CI:0.50~0.53)倍、0.41(95%CI:0.40~0.42)倍、0.35(95%CI:0.34~0.36)倍和0.80(95%CI:0.78~0.82)倍;未抗病毒治疗病例死亡风险是接受治疗的11.56(95%CI:11.26~11.87)倍;抗病毒治疗过程依从性较差,出现失访、停药、失访和停药均存在的病例死亡风险分别是一直抗病毒治疗病例的1.66(95%CI:1.61~1.72)倍、2.49(95%CI:2.39~2.60)倍和1.65(95%CI:1.53~1.78)倍;首次CD4检测与HIV确证时间间隔为1~、5~和≥10年的病例死亡风险分别是0年的0.82(95%CI:0.79~0.85)倍、0.50(95%CI:0.48~0.53)倍和0.32(95%CI:0.29~0.35)倍。见表2。

1989-2021年云南省报告HIV/AIDS生存时间的多因素Cox比例风险回归模型分析
1989-2021年云南省报告HIV/AIDS生存时间的多因素Cox比例风险回归模型分析
| 因 素 | 观察例数 | 死亡例数 | 观察人年 | 死亡密度 (/100人年) | 死亡率(95%CI) (/100人年) | Wald χ2值 | P值 | aHR值(95%CI) |
|---|---|---|---|---|---|---|---|---|
| 合计 | 174 510 | 47 544 | 1 123 636.00 | 4.23 | 4.23(4.19~4.27) | |||
| 性别 | ||||||||
| 男 | 116 250 | 37 417 | 711 491.00 | 5.26 | 5.26(5.21~5.31) | 1.00 | ||
| 女 | 58 260 | 10 127 | 412 145.00 | 2.46 | 2.46(2.41~2.50) | 1 181.03 | <0.001 | 0.66(0.65~0.68) |
| 年龄组(岁) | ||||||||
| 0~ | 2 010 | 318 | 16 434.00 | 1.94 | 1.94(1.72~2.15) | 43.72 | <0.001 | 0.44(0.34~0.56) |
| 15~ | 135 725 | 35 035 | 962 851.00 | 3.64 | 3.64(3.60~3.68) | 2 989.38 | <0.001 | 0.51(0.50~0.52) |
| ≥50 | 36 775 | 12 191 | 144 351.00 | 8.45 | 8.45(8.30~8.59) | 2 996.17 | 1.00 | |
| 文化程度 | ||||||||
| 小学以下 | 20 209 | 6 385 | 103 358.50 | 6.18 | 6.18(6.03~6.32) | 1.00 | ||
| 小学 | 65 412 | 19 610 | 386 817.00 | 5.07 | 5.07(5.00~5.14) | 74.62 | <0.001 | 0.88(0.85~0.91) |
| 初中 | 61 251 | 15 618 | 446 873.50 | 3.49 | 3.49(3.44~3.55) | 187.37 | <0.001 | 0.80(0.78~0.83) |
| 高中/中专 | 15 513 | 3 066 | 109 042.50 | 2.81 | 2.81(2.71~2.91) | 217.82 | <0.001 | 0.71(0.68~0.74) |
| 大专及以上 | 9 360 | 817 | 56 649.00 | 1.44 | 1.44(1.34~1.54) | 330.85 | <0.001 | 0.49(0.45~0.53) |
| 不详 | 2 765 | 2 048 | 20 895.50 | 9.80 | 9.80(9.40~10.20) | 155.57 | <0.001 | 0.70(0.66~0.74) |
| 职业 | ||||||||
| 农民 | 111 910 | 30 250 | 670 781.00 | 4.51 | 4.51(4.46~4.56) | 1.00 | ||
| 无业 | 28 088 | 8 747 | 212 203.00 | 4.12 | 4.12(4.04~4.21) | 0.43 | 0.513 | 0.99(0.97~1.02) |
| 工人 | 6 033 | 1 800 | 44 901.50 | 4.01 | 4.01(3.83~4.19) | 11.76 | <0.001 | 0.92(0.87~0.96) |
| 其他 | 28 479 | 6 747 | 195 750.50 | 3.45 | 3.45(3.37~3.53) | 33.80 | <0.001 | 0.92(0.89~0.94) |
| 感染途径 | ||||||||
| 异性性传播 | 130 893 | 28 192 | 764 869.50 | 3.69 | 3.69(3.64~3.73) | 17.11 | <0.001 | 0.95(0.93~0.97) |
| 同性性传播 | 6 587 | 314 | 32 856.50 | 0.96 | 0.96(0.85~1.06) | 190.59 | <0.001 | 0.45(0.40~0.50) |
| 母婴传播 | 1 780 | 258 | 14 953.00 | 1.73 | 1.73(1.52~1.93) | 0.58 | 0.446 | 0.90(0.69~1.18) |
| 注射毒品 | 31 512 | 16 549 | 284 237.00 | 5.82 | 5.82(5.74~5.91) | 1.00 | ||
| 其他 | 3 738 | 2 231 | 26 720.00 | 8.35 | 8.35(8.02~8.68) | 64.26 | <0.001 | 1.22(1.16~1.28) |
| 首次CD4计数(个/µl) | ||||||||
| 0~ | 49 099 | 15 609 | 274 551.50 | 5.69 | 5.69(5.60~5.77) | 1.00 | ||
| 200~ | 44 813 | 7 991 | 299 580.50 | 2.67 | 2.67(2.61~2.73) | 2 261.38 | <0.001 | 0.52(0.50~0.53) |
| 350~ | 33 531 | 5 661 | 245 779.50 | 2.30 | 2.30(2.24~2.36) | 3 177.51 | <0.001 | 0.41(0.40~0.42) |
| ≥501 | 32 728 | 5 459 | 264 004.00 | 2.07 | 2.07(2.01~2.12) | 4 336.85 | <0.001 | 0.35(0.34~0.36) |
| 无结果 | 14 339 | 12 824 | 39 720.50 | 32.29 | 32.29(31.83~32.75) | 224.04 | <0.001 | 0.80(0.78~0.82) |
| 首次CD4检测与HIV确证时间间隔(年) | ||||||||
| 0 | 139 134 | 27 571 | 832 368.00 | 3.31 | 3.31(3.27~3.35) | 1.00 | ||
| 1~ | 15 284 | 5 109 | 165 010.00 | 3.10 | 3.10(3.01~3.18) | 152.31 | <0.001 | 0.82(0.79~0.85) |
| 5~ | 4 409 | 1 505 | 61 424.50 | 2.45 | 2.45(2.33~2.57) | 608.80 | <0.001 | 0.50(0.48~0.53) |
| ≥10 | 1 344 | 535 | 25 113.00 | 2.13 | 2.13(1.95~2.31) | 583.43 | <0.001 | 0.32(0.29~0.35) |
| 抗病毒治疗 | ||||||||
| 否 | 32 971 | 27 626 | 116 620.50 | 23.69 | 23.69(23.44~23.93) | 34 080.22 | <0.001 | 11.56(11.26~11.87) |
| 是 | 141 539 | 19 918 | 1 007 016.00 | 1.98 | 1.98(1.95~2.01) | 1.00 | ||
| 抗病毒治疗依从性 | ||||||||
| 在治 | 104 223 | 11 441 | 704 397.50 | 1.62 | 1.62(1.59~1.65) | 1.00 | ||
| 失访 | 25 583 | 5 112 | 201 509.50 | 2.54 | 2.54(2.47~2.61) | 906.84 | <0.001 | 1.66(1.61~1.72) |
| 停药 | 8 593 | 2 656 | 70 872.50 | 3.75 | 3.75(3.61~3.89) | 1 781.22 | <0.001 | 2.49(2.39~2.60) |
| 失访和停药均存在 | 3 140 | 709 | 30 236.00 | 2.34 | 2.34(2.17~2.52) | 164.61 | <0.001 | 1.65(1.53~1.78) |
本研究分析云南省30余年报告HIV/AIDS的生存状况,病例全死因死亡密度4.23/100人年。HIV/AIDS的生存时间受抗病毒治疗、抗病毒治疗依从性、确诊后首次CD4计数、传播途径、年龄和性别多种因素影响。本研究发现,HIV/AIDS未抗病毒治疗的死亡风险远高于抗病毒治疗者,说明抗病毒治疗能有效降低HIV/AIDS的死亡率、延长生存时间,这均在多数研究中得到证实[4, 5, 6, 7, 8]。抗病毒治疗依从性较好的病例死亡风险越小。本研究发现,首次CD4水平越高,病例诊断发现的时间越早,死亡密度越小,死亡风险越小,这与多项研究结果基本一致[9, 10]。未检测CD4的病例死亡风险较高,应与病例未获得规范的随访管理及相关服务有关,部分病例存在发现晚无法及时检测CD4即死亡的情况。其他不同CD4水平的病例,在抗病毒治疗之后,累积生存概率均比未抗病毒治疗有明显提高;即便CD4水平低于200个/µl,抗病毒治疗也提高累积生存概率[11]。说明我国在2008、2012、2014和2016年分别调整抗病毒治疗标准(CD4计数<200、<350和≤500个/µl和任何值),将抗病毒治疗由“应治尽治”调整为“愿治尽治”,落实早发现、早治疗和扩大抗病毒治疗覆盖面策略的必要性和科学性[12]。本研究发现,抗病毒治疗、早发现和早治疗能延长HIV/AIDS生存时间,也说明该策略的科学性。
本研究证实了既往研究的发现,注射毒品者更容易发生失访、吸毒过量死亡、抗病毒治疗接受性和依从性较差[13, 14, 15, 16],导致注射毒品感染的HIV/AIDS死亡风险高于性传播感染者[17]。对注射吸毒感染的HIV/AIDS应加强随访管理和避免脱失,提高抗病毒治疗依从性和疗效,降低死亡风险。
有研究发现,年龄是HIV/AIDS生存的决定因素[18],随着年龄增长,HIV对老年人免疫系统的损害和相关疾病及并发症易发,年长者的CD4计数下降速率快于年轻者,这都使得年长者死亡风险相应增加[18],高年龄组的病例发生死亡的概率相对较高[19]。本研究也得出相似结论。
本研究存在局限性。HIV/AIDS的全死因分析没有分析具体死因;本研究为回顾性动态队列,病例入组的时间跨度长达32年,2年内确证的病例数占11.8%,观察时间较短,对病例的累积生存概率有一定影响。
综上所述,1989-2021年云南省HIV/AIDS确证时的年龄、首次CD4计数水平、是否抗病毒治疗和依从性是HIV/AIDS生存时间的主要影响因素。加强健康教育,提高大众主动检测意识,早发现、早治疗和提高治疗依从性,可以延长HIV/AIDS生存时间和降低死亡率。
付丽茹, 肖民扬, 贾曼红, 等. 云南省1989-2021年报告HIV/AIDS生存时间及影响因素分析[J]. 中华流行病学杂志, 2023, 44(6): 960-965. DOI: 10.3760/cma.j.cn112338-20221019-00890.
Fu LR, Xiao MY, Jia MH, et al. Analysis on survival time and influencing factors among reported HIV/AIDS in Yunnan Province,1989-2021[J]. Chin J Epidemiol, 2023, 44(6):960-965. DOI: 10.3760/cma.j.cn112338-20221019-00890.
所有作者声明无利益冲突



























