
探讨经肛穴肛门直肠成形术在女婴先天性肛门闭锁并直肠前庭瘘中的临床疗效。
回顾性分析2012年7月至2022年7月郑州大学第一附属医院小儿外科收治的69例肛门闭锁并直肠前庭瘘女婴的临床资料,根据手术方式将患儿分为2组:行经肛穴肛门直肠成形术者34例(A组);行前矢状入路肛门直肠成形术者35例(B组)。比较2组手术时间、住院时间及近期并发症、远期并发症和排便功能(术后6个月Rintala评分)情况。术后并发症发生率采用χ2检验比较;手术时间、术后住院时间及术后6个月Rintala评分采用配对t检验比较。
A组手术时间[(80.18±9.29) min]及术后住院时间[(6.10±1.52) d]均短于B组[(103.85±8.26) min、(7.63±2.40) d],差异均有统计学意义(t=11.40、2.62,均P<0.05);术后6个月排便功能Rintala评分总分A组[(19.36±0.93)分]较B组[(18.76±0.44)分]高,差异有统计学意义(t=3.20,P<0.05)。近期并发症:A组4/34例(11.8%),B组7/35例(20.0%);远期并发症:A组2/34例(5.9%),B组4/35例(11.4%),2组近期、远期并发症发生率比较,差异均无统计学意义(χ2=0.75、0.75,均P>0.05)。
经肛穴肛门直肠成形术治疗女婴肛门闭锁并直肠前庭瘘安全有效。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
先天性肛门直肠畸形(ARM)是小儿最常见的消化道先天畸形,发病率约为1/5 000[1]。肛门闭锁并直肠前庭瘘(RVF)是女婴最常见的一种ARM,治疗该病的手术方式繁多,主要区别在于手术入路的选择。目前常用的术式包括传统的前矢状入路肛门直肠成形术(ASARP)、后矢状入路肛门直肠成形术(PSARP)及改良Peña术等[2,3]。ASARP需从前方经会阴正中皮肤切口纵向切开括约肌,PSARP需要切口延伸至尾骨,完全切开耻骨直肠肌群,因此会产生切口瘢痕、大便失禁等并发症[4]。为尽量减小切口和减少对外括约肌复合体的损伤,本研究尝试了一种新的方法,在肛穴处切口经外括约肌中心分离找到直肠盲端,行肛门直肠成形术,即经肛穴肛门直肠成形术(ADARP)。现总结郑州大学第一附属医院收治的69例肛门闭锁并RVF女婴的临床资料,探讨ADARP的临床疗效,为临床治疗肛门闭锁并RVF提供参考。
回顾性研究。选取2012年7月至2022年7月郑州大学第一附属医院小儿外科收治的69例肛门闭锁并RVF女性患儿资料进行研究。根据手术方式不同,将患儿分为A组(34例)和B组(35例),A组接受ADARP,B组接受ASARP。A组手术年龄2~9个月(4.08±1.60)个月,直肠盲端高度(12.1±0.9) mm,体重(7.88±1.50) kg,其中早产儿2例,合并泌尿生殖系统畸形2例、脐疝2例、多指2例、室间隔缺损1例;B组手术年龄2~18个月(5.00±4.30)个月,直肠盲端高度(18.7 ± 4.6) mm,体重(8.12±1.20) kg,其中早产儿1例,合并室间隔缺损1例、泌尿生殖系统畸形1例、腹股沟斜疝1例。2组患儿一般资料比较,差异均无统计学意义(均P>0.05)。本研究通过郑州大学第一附属医院医学伦理委员会批准(批准文号:2019-KY-409),患儿监护人均知情同意并签署知情同意书。
(1)A组:麻醉后,取截石位,术前留置导尿管。止血钳探查直肠盲端位置(图1A),肛门电刺激仪于肛穴处检测,寻找肛门外括约肌中心点并标记,由标记点纵行切开皮肤及皮下组织,以肛门外括约肌为中心向深部钝性分离至直肠盲端。直视下游离直肠后壁和两侧壁,沿前壁游离瘘管,于瘘口处离断瘘管的后壁,组织钳提起,游离瘘管两侧壁,边游离边切开,避免损伤阴道两侧的穹隆,小直角钳小心游离瘘管的前壁(瘘管前壁肌层发育不良,仅1层黏膜,和阴道后壁共壁),用组织钳提起瘘管的后壁和两侧壁,直视下切开瘘管前壁,分离阴道后壁,避免损伤阴道;继续游离直肠盲端并将其向肛穴牵引,小心游离直肠前壁,分离阴道和直肠共壁时注意避免损伤阴道壁,游离直肠和阴道共壁约1.0~1.5 cm可见直肠和阴道间正常的疏松间隙,继续游离至直肠可无张力下拉至肛门口(图1B)。用1号丝线缝合2针修复会阴体,5-0可吸收线缝合瘘口。取直肠盲端中心位置向后劈开,口径与肛门大小相当(图1C),将直肠浆肌层用1号丝线固定于肛门皮下组织4针,将直肠切缘对合于皮肤切缘,4-0可吸收线间断缝合。成形之肛门可通过小指(图1D),留置肛管。(2)B组:体位同A组,用电刺激仪找到正常肛门位置并做标记,瘘口缝4-6根牵引线,在瘘口与肛穴之间纵行切开皮肤,切开皮下组织,游离瘘口,并分离直肠阴道间隙,注意保护阴道壁,充分游离直肠使之拉至肛门,紧张度适中,于外括约肌前部正中劈开,将直肠置于横纹肌复合体中心,然后原位修复括约肌,将直肠浆肌层固定于肛门皮下组织,将直肠切缘与皮肤切缘对合,可吸收线间断缝合,成形之肛门可通过小指,留置肛管。
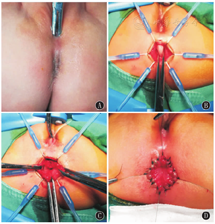

注:RVF:直肠前庭瘘 RVF:rectovestibular fistula
记录2组手术时间、术后住院时间,以及术后30 d内切口感染、黏膜脱垂、肛门狭窄、直肠回缩等并发症发生情况;随访时间6个月至10年。根据Rintala评分对2组患儿术后6个月排便功能进行评估[5]。
采用SPSS 23.0统计软件进行统计与分析。计量资料以 ±s表示,计数资料以例(百分比)表示;术后并发症发生率比较采用χ2检验;手术时间、术后住院时间及Rintala评分比较采用配对t检验,P<0.05为差异有统计学意义。
±s表示,计数资料以例(百分比)表示;术后并发症发生率比较采用χ2检验;手术时间、术后住院时间及Rintala评分比较采用配对t检验,P<0.05为差异有统计学意义。
69例患儿均顺利出院,A组手术时间[(80.18±9.29) min]及术后住院时间[(6.10±1.52) d]均短于B组[(103.85±8.26) min、(7.63±2.40) d],差异均有统计学意义(t=11.40、2.62,均P<0.05)。
A组患儿术后会阴体无感染、外观正常(图2A),B组患儿术后肛门及会阴外观可见切口瘢痕形成(图2B)。术后6个月排便功能Rintala总分A组较B组高,差异有统计学意义(t=3.20,P<0.05),结果见表1。
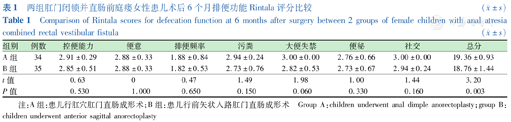
两组肛门闭锁并直肠前庭瘘女性患儿术后6个月排便功能Rintala评分比较 ( ±s)
±s)
Comparison of Rintala scores for defecation function at 6 months after surgery between 2 groups of female children with anal atresia combined rectal vestibular fistula ( ±s)
±s)
两组肛门闭锁并直肠前庭瘘女性患儿术后6个月排便功能Rintala评分比较 ( ±s)
±s)
Comparison of Rintala scores for defecation function at 6 months after surgery between 2 groups of female children with anal atresia combined rectal vestibular fistula ( ±s)
±s)
| 组别 | 例数 | 控便能力 | 便意 | 排便频率 | 污粪 | 大便失禁 | 便秘 | 社交 | 总分 |
|---|---|---|---|---|---|---|---|---|---|
| A组 | 34 | 2.91±0.29 | 2.88±0.33 | 1.88±0.84 | 2.94±0.24 | 3.00±0.00 | 2.76±0.66 | 3.00±0.00 | 19.36±0.93 |
| B组 | 35 | 2.85±0.51 | 2.88±0.33 | 1.82±0.53 | 2.73±0.76 | 2.82±0.53 | 2.73±0.67 | 2.94±0.24 | 18.76±1.44 |
| t值 | 0.63 | 0 | 0.47 | 1.49 | 1.98 | 1.00 | 1.44 | 3.20 | |
| P值 | 0.530 | 1.000 | 0.650 | 0.150 | 0.060 | 0.330 | 0.160 | 0.003 |
注:A组:患儿行肛穴肛门直肠成形术;B组:患儿行前矢状入路肛门直肠成形术 Group A:children underwent anal dimple anorectoplasty;group B:children underwent anterior sagittal anorectoplasty
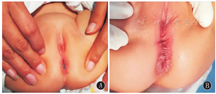

注:A组:患儿行肛穴肛门直肠成形术;B组:患儿行前矢状入路肛门直肠成形术 Group A:children underwent anal dimple anorectoplasty;group B:children underwent anterior sagittal anorectoplasty
A组近期并发症:切口感染1例、黏膜脱垂1例、肛门狭窄2例,发生率为11.8%;远期并发症:便秘2例,发生率为5.9%。B组近期并发症:切口感染3例、黏膜脱垂1例、肛门狭窄2例、直肠回缩1例,发生率为20.0%;远期并发症:污粪2例、便秘2例,发生率为11.4%。2组患儿近期、远期并发症比较,差异均无统计学意义(χ2=0.75、0.75,均P>0.05)。
女婴肛门闭锁并RVF是ARM的一种常见类型,治疗的手术方式繁多,主要区别在于手术入路的选择及是否同时行结肠造瘘术。目前,临床施行一期成形而不行结肠造瘘的术式,因其减少了一次手术且无需佩戴造瘘袋减少了患儿的创伤,提高了其生活质量[1,6],已被多数小儿外科专家接受并达成共识。但对于手术入路的选择,国内外学者尚未达成统一意见[7,8]。本研究采用ADARP治疗女婴肛门闭锁并RVF。相较于ASARP,ADARP保留了会阴体的完整性,降低切口感染发生率,避免了会阴体瘢痕的形成[9];相较于PSARP,ADARP无须在骶尾部后正中作较长的矢状切口,避免了切开外括约肌复合体,减少了手术创伤;相较于经瘘口肛门直肠成形术,ADARP避免了手术视野暴露不清晰、阴道壁损伤的风险,以及游离过程中瘘口逐渐被扩大,损伤周围组织等问题,减少了手术创伤。
会阴体是会阴深部的一种腱状结构,许多会阴肌肉附着在其上可协调和加强盆底,具有更大的韧性[10]。完整的会阴体有固定肛门直肠、阴道,在阴道和直肠之间提供物理屏障等许多功能[11],因此,部分行ASARP的患儿术后可能会出现一些妇科问题,如阴道狭窄、尿道阴道瘘、直肠阴道瘘、会阴体不足或缩短等。以上妇科问题多与手术后会阴体并发症有关[12]。
本研究发现,行ADARP治疗的A组,其手术时间和术后住院时间均明显短于行ASARP治疗的B组,该结果与手术入路的选择有关。行ASARP时,为保证清晰的术野,需要将瘘管至肛穴间的会阴体劈开,因其紧邻肛门,易受粪便污染,会阴体切口常不可避免地出现切口污染与感染,严重者切口裂开,影响会阴部的外观及患儿的生活质量[13]。便秘、污粪是肛门直肠畸形术后常见的远期并发症[14,15],本研究中,2组患儿近、远期并发症比较,差异均无统计学意义,这可能与本研究样本量较小有关。
在手术时间方面,早期报道认为ADARP对缩短手术时间并无显著帮助[9],但近年有报道认为该术式可显著缩短手术时间[15]。本研究中,行ADARP治疗的A组手术时间小于行ASARP治疗的B组,差异有统计学意义。作者认为,在早期报道中,ADARP作为一种较新的术式,手术熟练程度对手术时间的影响较大,近年来随着临床医师手术技术的提升,本术式的手术时间优越性才逐渐明显。
排便功能异常是肛门直肠畸形术后常见并发症。本研究结果显示,A组Rintala评分在控便能力、排便频次、污粪、大便失禁、便秘及社交方面均较B组高,2组便意评分相同,Rintala总评分2组差异有统计学意义。作者推测,A组采用经肛穴的手术入路,术中利用电刺激仪可准确找到肛门括约肌中心,自括约肌中心向上分离,对肛门括约肌的损伤可降到最低,使患儿获得较好的控便能力,且不损伤会阴体,达到了外观和功能双赢的效果。
综上,ADARP具有切口小、创伤小、恢复快等优点,大大降低了女婴肛门闭锁并RVF患儿术后会阴体相关并发症的发生率,且患儿术后可获得较好的排便功能,随着该术式的逐渐推广,手术时间亦较前明显缩短,值得推广应用。
所有作者均声明不存在利益冲突



























