
探讨基于新生儿先天性肠旋转不良的相关解剖学标志而制定的程序化手术步骤在腹腔镜Ladd’s手术中的临床应用可行性及效果。
收集2020年3月至2022年6月经西南医科大学附属医院小儿外科诊治的28例先天性肠旋转不良患儿的临床资料,包括手术年龄、体重、手术时间、术中情况、并发症、术后恢复情况等相关指标。28例患儿中,男17例,女11例。根据先天性肠旋转不良变异的解剖结构(即扭转的中肠、Ladd索带、狭窄并附着不全的系膜根部、变异的肠系膜血管关系),制定腹腔镜Ladd’s手术的程序化手术步骤,即以脾区结肠为参照物复位肠管、松解结肠至结肠中静脉、松解并裸化十二指肠成为腹腔内器官、拓宽肠系膜根部至胰头到阑尾根部的距离>5 cm,并应用于新生儿先天性肠旋转不良的治疗。
所有患儿均因呕吐入院,患儿病情均平稳,无绞窄性肠梗阻表现,术前均行消化道造影证实为十二指肠梗阻。手术时中位年龄5 d,范围在2~27 d;手术时体重为(2 971.43±366.70)g,术中扭转度数360°~720°,复位时间为(10.21±4.12)min。有2例合并环状胰腺同期行十二指肠侧侧吻合,无损伤系膜血管、无中转开腹病例,手术时间为(91.79±18.92)min,术后恢复全肠内营养时间(10.18±1.90)d,随访5~27个月,无复发及肠梗阻病例。
基于解剖标志的程序化腹腔镜Ladd’s术治疗新生儿先天性肠旋转不良手术效果良好,掌握相关操作要点后可提高手术安全性,减少副损伤,术后恢复快。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
先天性肠旋转不良是导致新生儿呕吐的常见消化道畸形,以中肠旋转不良为主,一经诊断需及时行手术治疗,避免出现中肠扭转坏死。首例腹腔镜Ladd’s术自1995年报道,现在已成为肠旋转不良的主要手术方式之一[1]。但因新生儿腹腔容积小、操作空间有限且肠管解剖位置改变,该手术存在术中肠管复位困难、易损伤肠系膜血管、手术时间较长、中转开腹率高等缺点。西南医科大学附属医院小儿外科自2020年3月起根据先天性肠旋转不良相关异常解剖标志的特点制定了程序化的腹腔镜Ladd’s术的操作步骤并应用于临床,取得了良好的效果,现总结如下。
收集2020年3月至2022年6月就诊于西南医科大学附属医院因十二指肠梗阻行程序化腹腔镜Ladd’s术的28例新生儿的临床资料,其中男17例,女11例。纳入标准:①经手术证实为肠旋转不良;②腹腔镜下完成手术。排除标准:①直接开腹或因各种原因中转开腹病例;②同时合并脐膨出、腹裂等其他严重先天性畸形病例;③临床资料不完善者。
本研究经西南医科大学附属医院伦理委员会审核通过(KY2023002),所有家属均签署知情同意书。
根据异常解剖标志制定程序化手术步骤:①麻醉与体位,患儿气管插管全身麻醉满意后,取仰卧位,身体长轴与手术床长轴呈约30°~45°夹角,脚侧靠近术者,注意保暖,直肠内置入体温监测探头;②建立操作通道并腹腔镜探查,脐左下缘做切口,开放建立气腹后置入5 mm Trocar并固定做镜孔,脐右侧腹直肌外缘及左上腹做切口置入3 mm Trocar并固定做操作孔,直视下操作钳辅助经胃管抽吸胃内气体液体,扩大手术视野,探查腹腔证实肠旋转不良;③复位扭转肠管,找到脾区横结肠,逆行交替上提横结肠,以其为参照物逆扭转方向复位扭转的肠管,直至见到阑尾,证明结肠复位,继续交替上提盲肠及小肠,逆扭转方向复位小肠,见小肠及系膜完整,呈扇状,证明小肠复位;④松解Ladd索带,提起升结肠,电凝钩充分松解与结肠相连的Ladd索带和右侧胃结肠韧带,直至结肠中静脉,将结肠翻向腹腔左侧,松解十二指肠周围的纤维组织,直至将十二指肠变为腹腔内器官,并将十二指肠空肠起始段完全拉直放于脊柱右侧;⑤拓宽系膜根部,沿空肠开始松解挛缩的系膜直至回盲部,直至用丝线测量胰头与阑尾的直线距离>5 cm;⑥充气试验,经胃管于胃内充气,交替挤压胃十二指肠,见空肠快速充气,证实松解充分,消化道通畅;若同时合并环状胰腺、十二指肠隔膜等消化道畸形,同期处理;若有系膜裂孔,则及时用可吸收线缝合修补。(图1、图2)
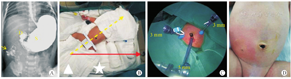

注:S,胃;D,十二指肠
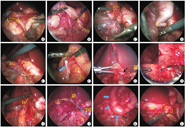

注:J,空肠;TC,横结肠;S,胃;A,阑尾;C,结肠;I,回肠;D,十二指肠
收集患儿手术时年龄、体重、术中扭转度数、复位时间、手术时间、术后首次喂养时间、术后恢复全肠内营养时间、术中术后并发症发生率相关指标。
28例患儿在入院前均有呕吐症状,术前均行上消化道造影,胃和十二指肠均呈不同程度的扩张,其中22例术前可见造影剂通过十二指肠后首先显影于右上腹,考虑诊断先天性肠旋转不良;其余6例未见造影剂通过十二指肠,考虑十二指肠梗阻。患儿手术时中位年龄为5 d,范围在2~27 d;体重为(2 971.43±366.70)g;术中扭转度数为(475.71±134.93)°,范围在360°~720°。有2例患儿存在乳糜腹,有2例合并环状胰腺同期行十二指肠侧侧吻合,术中无损伤系膜血管导致大出血病例,无中转开腹病例,所有患儿均顺利完成腹腔镜手术,手术时间为(91.79±18.92)min,术中测量胰头至阑尾根部的距离为(5.47±0.29)cm,术后于(2.71±0.76)d开始进食糖水,后逐步增加饮奶,术后恢复全肠内营养时间为(10.18±1.90)d,术后随访5~27个月,无复发病例及粘连性肠梗阻病例,生长发育同正常同龄儿。
先天性肠旋转不良是指胚胎期肠道以肠系膜上动脉为轴心的旋转运动不完全或异常,导致局部解剖变异,包括中肠扭转、阑尾位置异常、Ladd索带、肠系膜根部狭窄和附着不全、肠系膜血管关系改变,文献报道其发病率约0.5%~1%,常见于新生儿,约80%的患儿在生后第1个月出现症状,主要表现为呕吐,若是中肠扭转度数大,则容易出现急性绞窄性肠梗阻、便血、腹膜炎,严重时可导致肠坏死,危及患儿生命,所以先天性肠旋转不良一经诊断,均建议早期手术治疗[2,3,4]。
开腹Ladd’s术是基于上述解剖变异而设计的术式,其手术要点是复位扭转的中肠、彻底松解Ladd索带、拓宽肠系膜根部,避免再次出现扭转。但开腹手术需将肠管全部娩出暴露于腹腔外,存在手术创伤大、肠功能恢复慢、术后瘢痕大、粘连性肠梗阻发生率高等缺点[5]。随着器械的改进及麻醉技术的不断提高和完善,腹腔镜Ladd’s术自1995年首次被报道以来已被越来越多地用于治疗新生儿肠旋转不良[1,6,7]。其具有安全、创伤小、术后恢复快、切口美观等优点。但新生儿腹腔容积小,操作空间有限,尤其是肠管扭转超过360°的患儿,常因肠管复位不成功或损伤肠系膜血管而中转开腹手术。有文献报道中转率可高达50%,也因Ladd索带松解不彻底、系膜拓展不完全致术后复发,甚至出现肠坏死,导致患儿死亡[8,9,10,11,12]。所以在开放Ladd’s术的标准下,基于异常的解剖标志,通过不断总结,本院制定了程序化的手术步骤,旨在将手术过程条理化、清晰化,提高新生儿腹腔镜Ladd’s术的成功率,减小术中副损伤和术后并发症发生率。
新生儿腹腔容积小,操作器械容易相互干扰,且肠扭转复位过程中小肠不断集中于右侧腹部,易导致视野不佳,故本团队将文献报道的操作孔位于右上腹和右下腹的布局改为右中腹及左上腹[13],以增加两操作钳之间的夹角,并将患儿的体位改为身体长轴与手术床长轴呈30°夹角,主刀医生位于患儿左侧,助手位于主刀医生左手侧,这样的布局更利于手术操作,避免手术医生手部疲劳,而且复位后小肠位于右侧腹腔,肠系膜根部暴露充分,手术视野清晰。
扭转肠管的识别和准确复位是腹腔镜Ladd’s术的首个关键点和难点,通过留置胃管抽吸减压后牵开大网膜即可见到呈"麻花状"的扭转肠管。Agrawal等[14]报道先松解Ladd索带,然后复位肠管,但离断Ladd索带后创面常会有渗血,影响手术视野,而且容易损伤Ladd索带下方扭转怒张的静脉血管。更多的文献报道是以横结肠开始复位[13,15],但都未结合相关图片详细描述复位的方法,从而导致初学者不能顺利复位肠管,延长手术时间,甚至中转开腹。胚胎发育过程中脾区结肠起源于后肠[16,17],临床上后肠旋转不良是罕见的[18]。因此不论何种类型的肠旋转不良,脾区结肠总是固定的,所以本团队以脾区结肠为参照物,逆行钳夹横结肠至扭转部位,然后左手用无损伤钳上提横结肠并固定在紧张状态,右手用抓钳钳夹靠近肠壁处系膜逐段逆时针复位扭转的肠管。此时,结肠会因逐渐复位变得松弛,继续交替上提结肠,始终保持上提并固定结肠在紧张状态,直至阑尾出现,结肠的连续性在视野内恢复,证明结肠已复位。此时小肠仍部分扭转,继续以相同的方式逆行复位小肠,直至视野内看到小肠恢复连续性,系膜完整,呈扇形,证明小肠复位。通过这种方法复位,不论扭转度数为多少,始终有左手无损伤钳固定的肠管为参照物,只要操作过程轻柔且耐心,都可无损伤地顺利复位扭转的肠管,不会因肠管部分复位后充满手术初野,丢失参照物,无法分清肠管远近端,造成复位困扰。本组28例扭转度数为(475.71±134.93)°,均顺利复位,复位时间为(10.21±4.12)min,无一例因复位不成功导致中转开腹。
Ladd索带的松解和系膜的拓展是第2个关键点和难点,往往两者是伴随进行的。Ladd索带是旋转不彻底的盲肠和升结肠发出用于固定自身的横跨于十二指肠及空肠起始段,止于右上腹的腹膜带[3]。常压迫十二指肠造成梗阻,松解的过程中容易造成肠管及位置关系变异肠系膜血管的损伤,导致被迫中转开腹[19,20]。有文献报道应先完成复位再进行Ladd索带松解,避免将含血管的系膜当成Ladd索带松解导致出血[15]。这与本团队的经验相同,中肠扭转复位后,原本紧张的Ladd索带将变得相对松弛,十二指肠与空肠起始段虽位于Ladd索带下方,但之间仍有疏松的间隙,所以本程序化手术步骤是以升结肠为参照物,用电凝钩勾起Ladd索带锐性离断,钝性下推分离十二指肠和结肠,交替进行,直至彻底松解盲肠、升结肠的Ladd索带。因结肠系膜较菲薄,且紧贴空肠起始段,故分离过程中须紧贴空肠,避免造成结肠系膜破口。早期有2例分离过程中结肠系膜出现破口,虽未导致出血,但同期进行了修补,增加了手术时间。同时松解右侧部分胃结肠韧带,直至横结肠粗大的系膜血管,多为因扭转压迫导致增粗的中结肠静脉,注意勿损伤,将盲肠、升结肠和右半横结肠翻向腹腔左侧,完成结肠的松解,手术视野将进一步开阔。继续松解十二指肠表面及降段侧面的后腹膜,直至看到进入肠壁的短直末级血管,须注意勿损伤,从而将十二指肠由间位器官游离为腹腔内器官,肠管之间的膜状粘连须仔细一一松解,直至胰腺表面,避免因松解不彻底导致术后再发肠梗阻[19,20]。再继续沿空肠、回肠松解挛缩的肠系膜,十二指肠-空肠交界处与盲肠之间的距离越短,肠扭转的风险越大[3,21,22]。所以必须引起重视,拓宽整个系膜根部,直至十二指肠和空肠上段能无张力拉直放于脊柱右侧。本团队的经验是导入一段丝线测量自胰头至阑尾根部的距离。本组28例测量的距离为(5.47±0.29)cm,故认为>5 cm表明系膜根部拓展充分,而且所有病例均未出现损伤血管导致出血甚至中转开腹,术后随访5~27个月均未见肠扭转和粘连性肠梗阻病例发生。这与术中充分松解了十二指肠和扩展系膜根部,以及重点关注了怒张的结肠系膜血管和结肠中静脉是密切相关的。
约30%~60%的先天性肠旋转不良会合并其他先天性异常,包括肠闭锁、肠隔膜、环状胰腺、先天性巨结肠、先天性膈疝、腹壁缺损、肝外胆道系统异常等[23]。在这些异常中,肠闭锁、肠隔膜、环状胰腺手术中需要重点排除,若遗漏会导致术后梗阻,往往需要再次手术[15,20]。腹腔镜下操作缺乏直接用手触诊的感觉,所以肠道充气试验是常用的简单方法。所有病例在完成手术操作后均通过胃管向胃内注入空气,然后用两个操作钳交替挤压胃和十二指肠,均见到远端的空肠快速充气,证实了肠道是连续、通畅的,若未及时充气则要检查是松解不彻底还是存在合并畸形。本组病例中有2例合并环状胰腺,术中同期行十二指肠侧侧吻合,术后所有患儿于(2.71±0.76)d开始经口进食糖水,于(10.18±1.90)d达到全肠内营养,随访过程中未出现肠梗阻和喂养不耐受。
关于Ladd’s术中是否切除阑尾存在争议。有文献报道因担心异位阑尾炎的诊断困难而进行预防性切除,但有文献从阑尾作为管状器官的替代、阑尾与机体免疫、肠道微生物代谢等方面进行了综述,论述了在Ladd术中保留阑尾的必要性[24]。随着B型超声和CT的广泛应用,结合Ladd手术病史,异位阑尾炎也可以容易诊断。虽然新生儿的阑尾切除简单易行,但会增加手术时间、增加肠穿孔和出血的风险。有文献报道因烧灼阑尾残端不当导致盲肠穿孔和阑尾残端瘘,需要再次手术,而且有12%患有慢性运动障碍和肠道功能障碍的患儿存在旋转不良[12,25,26]。未来小儿外科医生可能会选择阑尾行Malone手术解决排便问题。同时,阑尾作为一个管型器官,也常常被泌尿外科医生作为输尿管替代和膀胱造口首选的材料[27,28]。因此本程序化手术步骤中不包括切除阑尾。
综上所述,新生儿先天性肠旋转不良虽然存在异常的解剖结构,但同时存在一些固定的解剖标志,例如以固定的脾区结肠为参照来复位肠管、以结肠中静脉为标志来松解结肠、以裸化成为腹腔内器官为标志来松解十二指肠、以测量胰头至阑尾根部的距离>5 cm为标志来拓宽肠系膜根部,通过这些解剖标志而制定的程序化手术步骤,让新生儿腹腔镜Ladd’s术手术过程条理化、清晰化,把握操作要点可提高手术安全性,减少副损伤,术后恢复快、切口美观,避免了开腹手术遗留的手术瘢痕,值得临床推广。
所有作者均声明不存在利益冲突



























