
全世界范围内每年儿童严重过敏反应呈逐年增加趋势,由于儿童严重过敏反应突发且不典型,如不能早期识别并快速正确处置,可能对患儿健康甚至生命造成严重威胁。我国儿科医务工作者仍存在对儿童严重过敏反应认识不足、处理不到位的问题,本文总结儿童严重过敏反应的临床特征、诱发因素以及早期处理措施要点,强调早期识别儿童严重过敏反应并给予快速正确处理,以期降低严重过敏反应所导致的不良结局。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
全世界每年每10万人中有1.5~7.9人受到严重过敏反应的影响[1, 2],其中婴儿和幼儿年龄组的严重过敏反应发生率逐年增加[3]。儿童严重过敏反应在很多情况下都可能发生且无明显征兆,给临床医生及时认识与处理增加了难度,且具有死亡风险,有研究统计儿童发生严重过敏后的病死率约为0.65%~2.00%[3, 4]。
严重过敏反应是一种由免疫系统异常反应引起的全身性、迅速发展的病症,可涉及皮肤、呼吸道、胃肠道、心血管系统等多个器官系统。其症状可从早期发病时的轻度到严重不等,甚至可能导致患儿死亡。严重过敏反应的发病机制主要涉及IgE介导的免疫应答。当儿童接触到特定的过敏原(如食物、药物、昆虫毒液等)时,已经致敏机体的特异性IgE抗体与过敏原结合后,触发肥大细胞和嗜碱性粒细胞释放组胺和其他生物活性介质,导致全身炎症反应[5]。
严重过敏反应的诱发因素如下:食物如牛奶、鸡蛋、花生、坚果、鱼类、贝类等;药物如抗生素(青霉素、头孢菌素等)、非甾体抗炎药(如阿司匹林)、解热镇痛药(如对乙酰氨基酚)等;昆虫毒液如蜜蜂、黄蜂、蚂蚁等昆虫的螫伤;其他如某些疫苗、化妆品、染发剂等。了解这些诱发因素有助于家长和医护人员更好地预防和管理儿童严重过敏反应[6]。
常见临床表现包括皮肤黏膜系统、呼吸系统、胃肠道系统、心血管系统和神经系统等表现,包括皮肤症状如皮肤瘙痒、潮红、荨麻疹、血管性水肿(如唇舌肿大)等;呼吸道症状如鼻塞、流涕、咳嗽、喘息、呼吸困难等;胃肠道症状如恶心、呕吐、腹痛、腹泻等;心血管系统症状如低血压、心动过速、心律失常等;神经系统症状如头晕、头痛、意识模糊等。需要注意的是,儿童的症状往往不如成人典型,且可能表现出一些非特异性症状,如烦躁不安、持续哭闹等。因此,家长和医护人员应密切关注儿童的症状和体征,以便及时发现严重过敏反应[5,7]。
严重过敏反应的诊断具有挑战性,区分过敏反应和非过敏反应并不容易,其中皮肤及黏膜症状发生率约为90%,皮疹可出现在没有直接接触的部位。呼吸系统症状发生率约为70%,喉水肿可导致气道阻塞,在短时间内出现缺氧而危及生命。胃肠道症状的发生率约为45%,心血管系统症状的发生率约为45%。因此,严重过敏反应的临床表现多样[5, 6],其发生可能没有任何征兆,对临床医生及时认识和处理带来困难,增加了死亡风险。
2020年世界变态反应协会过敏组织明确严重过敏反应的临床标准,见表1[7]。另外还有两种严重过敏反应的特殊类型:持续性过敏反应和难治性过敏性反应。持续性过敏反应指个体持续或反复出现严重过敏反应状态至少4 h[8];难治性过敏反应的定义是在适当的肾上腺素剂量治疗后仍出现过敏反应,并且需要3次及以上剂量的肾上腺素(或开始静脉维持注射肾上腺素)[8],上述两类严重过敏均需住院或入重症监护病房治疗。分级标准:采取四级儿童严重过敏反应的分级标准[7],有利于临床医务人员分而治之,见表2。

严重过敏反应的诊断标准[7]
严重过敏反应的诊断标准[7]
| 诊断标准 |
|---|
(1)急性发病(数分钟至数小时内)发作的皮肤和(或)黏膜症状(如全身荨麻疹,皮肤瘙痒或潮红,唇、舌、腭垂水肿等),并伴发至少 以下1种症状: a.呼吸道症状(如呼吸困难、支气管痉挛、喘鸣、呼气流速峰值下降、低氧血症); |
| b.血压下降或伴器官功能不全(循环衰竭、意识障碍和尿便失禁等); |
| c.严重的胃肠道症状(如剧烈腹绞痛、反复呕吐),尤其在非食物过敏原暴露后。 |
| (2) a暴露已知或可疑的变应原后数分钟至数小时内;b急性发作的血压降低;c支气管痉挛或喉部症状;可无典型的皮肤黏膜症状。 |
a.大部分过敏反应在暴露变应原的1~2 h内发生,甚至可能更快。对于某些食物变应原如寡糖基半乳糖-α-1,3-半乳糖(α-Gal)或免疫 治疗,可发生迟发性反应(>4~10 h); |
b.低血压定义:婴儿和儿童收缩压低于正常年龄值或较基础值下降>30%[儿童低收缩压定义:1月龄~1岁,<70 mmHg;1~10岁, <70 mmHg+(2×年龄);11~17岁,<90 mmHg]; |
| c.喉部症状包括:喉鸣、声音改变和吞咽困难等。 |
注:1 mmHg=0.133 kPa。
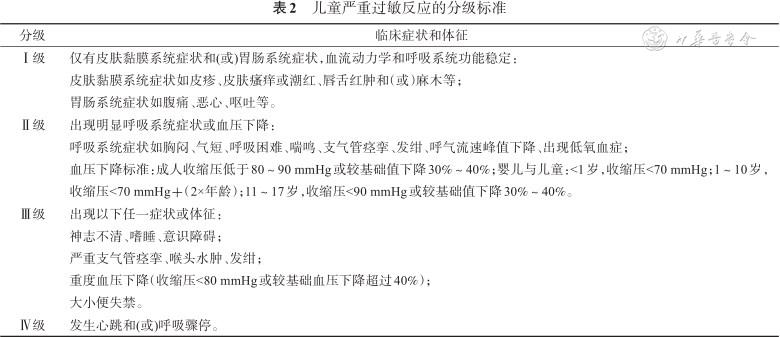
儿童严重过敏反应的分级标准
儿童严重过敏反应的分级标准
| 分级 | 临床症状和体征 |
|---|---|
| Ⅰ级 | 仅有皮肤黏膜系统症状和(或)胃肠系统症状,血流动力学和呼吸系统功能稳定: 皮肤黏膜系统症状如皮疹、皮肤瘙痒或潮红、唇舌红肿和(或)麻木等; 胃肠系统症状如腹痛、恶心、呕吐等。 |
| Ⅱ级 | 出现明显呼吸系统症状或血压下降: 呼吸系统症状如胸闷、气短、呼吸困难、喘鸣、支气管痉挛、发绀、呼气流速峰值下降、出现低氧血症; 血压下降标准:成人收缩压低于80~90 mmHg或较基础值下降30%~40%;婴儿与儿童:<1岁,收缩压<70 mmHg;1~10岁,收缩压<70 mmHg+(2×年龄);11~17岁,收缩压<90 mmHg或较基础值下降30%~40%。 |
| Ⅲ级 | 出现以下任一症状或体征: 神志不清、嗜睡、意识障碍; 严重支气管痉挛、喉头水肿、发绀; 重度血压下降(收缩压<80 mmHg或较基础血压下降超过40%); 大小便失禁。 |
| Ⅳ级 | 发生心跳和(或)呼吸骤停。 |
对严重过敏反应的早期识别、及时评估和干预,对防止病情迅速恶化、降低病死率至关重要。全身瘙痒、红斑、荨麻疹和(或)血管水肿是全身过敏反应最常见的早期表现,但10%的严重过敏患者并不会出现上述典型皮肤症状,最初可能仅出现恶心、呕吐等症状[7]。没有皮肤过敏症状的严重过敏患者死亡风险更高[9],严重的呼吸道症状是致命性严重过敏反应的常见症状,表现为频繁咳嗽、喘息、呼吸急促、双肺哮鸣音等,气道阻塞是危及患者生命的首要原因[10]。针对过敏体质或有过敏性疾病病史的儿童,暴露于已知或可疑过敏原后数分钟至数小时内,出现皮肤、呼吸、胃肠道等典型表现,往往提示发生严重过敏反应,部分患儿可能直接表现为呼吸困难、喘息、低氧血症和血压下降、循环衰竭等症状,尤其是通过注射途径暴露者[11, 12]。因此,针对需要进行静脉注射药物的医疗机构,必须具有应对严重过敏反应的救治能力。儿童不同年龄段严重过敏反应的临床表现有所差异,总体来说,呕吐、荨麻疹、喉头水肿相比成人更常见,儿童致死性过敏反应多继发于喉头水肿[4]。婴儿常表现为皮肤症状、抓挠耳朵,甚至将手指放在耳朵中,而幼儿则更容易发生咳嗽、喘息、喉咙瘙痒等呼吸道症状,由于婴幼儿无法描述主观症状,照料者需密切观察婴幼儿的异常行为,譬如玩耍突然停止、持续哭闹和突发困倦,上述症状可能是婴幼儿严重过敏反应的早期症状[13, 14]。一项对357次急诊的回顾研究显示,严重过敏反应的胃肠道症状在婴儿中比所有其他年龄段更常见,呼吸道症状在幼儿中更常见[15]。婴幼儿测量血压相对困难,需要合适大小的袖带,并且烦躁、哭闹等行为可能会影响测量。因此,通过临床识别婴幼儿皮肤是否有花纹或苍白、昏睡、毛细血管充盈时间延长等来评估循环低灌注状态,对早期识别婴幼儿严重过敏反应尤为重要[5,16]。
严重过敏反应的治疗原则是尽早识别,维持呼吸和循环稳定,如出现心跳呼吸骤停,迅速开始基础生命支持,尽早使用肾上腺素治疗,同时将患儿送到最近的具有急诊能力的医疗单位[5]。严重过敏反应的分级处理流程见图1。
肾上腺素是治疗严重过敏反应的一线药物,一旦诊断或可疑发生严重过敏反应,应立即给予肾上腺素治疗,延迟使用肾上腺素与死亡风险增加有关,超过一半的死亡病例发生在症状出现的第1小时内[17]。国际指南一致认为,肌肉注射肾上腺素是治疗严重过敏反应的首选方法,具有良好的安全性[18],注射部位选择在大腿前外侧肌注,剂量为0.01 mg/kg,并且2%~3%的严重过敏患者需要2次以上的肾上腺素治疗,0.5%的严重过敏患者需要4次或更多剂量的肾上腺素[19],2次肾上腺素肌注间隔时间至少5 min,对于肌注效果不佳的严重过敏反应,推荐在动脉血压等血流动力学指标监护下使用小剂量静脉注射肾上腺素和静脉液体支持[20]。同时第一时间让患儿不再接触引起严重过敏反应的诱因,如为静脉输注药物导致,则立即停止输液;如为昆虫蜇刺后出现过敏,则立即远离昆虫聚集处;但如果是食物诱发的严重过敏者,并不建议催吐或洗胃,因存在误吸风险,并且可能会延误治疗[20]。
二线治疗措施包括:发生过敏性休克患儿可采取休克体位,即仰卧位并抬起双腿,避免处于直立状态导致回心血量显著减少,诱发心脏骤停、甚至死亡的风险[7];严重过敏反应患儿应使用高流量氧气;对于存在支气管痉挛的患儿考虑吸入短效β2受体激动剂缓解症状,对循环不稳定的患儿,给予静脉晶体液10~20 mL/kg容量复苏。出现呼吸困难的患儿应密切监测至少6~8 h,而出现循环不稳定的患儿需密切监测至少12~24 h[5]。其他抗过敏药物如抗组胺药物起效缓慢,静脉注射时可能需要长达1 h才能达到最大疗效,而静脉注射第1代H1抗组胺药(如异丙嗪)可能导致血压降低[17],因此,抗组胺药物并不是严重过敏反应的一线用药。糖皮质激素通过与细胞膜上的糖皮质激素受体结合,抑制炎症介质的合成,但起效需数小时,因此并不适用于严重过敏反应,同时也不能防止持久和严重双相过敏反应的发生[8]。针对存在不同系统或器官功能障碍,需快速采取相应处理措施,严重过敏患儿如存在喉鸣,提示可能存在上气道梗阻,可给予雾化肾上腺素治疗,如上述治疗无反应,上气道梗阻进一步加重,则需按照困难气道处理,如建立人工气道等;如患儿存在呼吸暂停,则立即予球囊加压给氧,并考虑气管插管进行有创机械通气治疗;如患儿存在持续或严重气道痉挛,则立即予氧气雾化吸入β-受体激动剂联合异丙托溴铵,如雾化治疗无法缓解,则可予静注或静滴β受体激动剂或氨茶碱;如患儿存在休克,需立即给予更多液体推注并评估其容量反应,首选晶体液10~20 mL/(kg.次)推注,尽早建立中心静脉通路,行动脉置管进行持续动脉血压监测,如休克持续不缓解,则需立即评估是否需要体外循环生命支持。如患儿存在心脏骤停,则立即按照基础生命支持进行高质量心肺复苏操作[5]。
总之,儿童严重过敏反应存在突发性,多数无法提前预知,如未正确评估严重过敏反应的发生,极有可能造成治疗延误,增加不良结局的风险。明确严重过敏反应的诱因,减少严重过敏反应的发生,做到及时识别、诊断严重过敏反应,强调肾上腺素为治疗基石,快速正确使用是减少致死性过敏反应的最重要措施。我们需要提高对儿童严重过敏反应的认识,优化医务人员的专业知识和技能,提高患儿及家属安全防范意识,通过全社会共同努力来减少儿童严重过敏的发生及减轻其带来的严重后果。
所有作者声明无利益冲突




























