
鹦鹉热是一种由鹦鹉热衣原体(Chlamydia psittaci,Cps)引起的人畜共患病,主要通过接触鸟类和禽类传播给人类。据统计,Cps占总体社区获得性肺炎(community acquired pneumonia,CAP)病例的1%,在我国重症CAP患者中检出率约8.0%,然而由于其临床症状与许多呼吸系统感染性疾病相似,缺乏特异性,导致该病常发生误诊和漏诊。此外,尽管Cps感染患者总体病死率约1%,但未及时治疗的重症患者病死率可达15%~20%。目前,对于鹦鹉热的诊断和治疗尚缺乏相关共识。为了规范鹦鹉热的诊疗方法,帮助临床医师做出合理决策,本专家组根据我国鹦鹉热诊疗实际情况及专家临床实践经验,参考国内外最新研究数据、相关指南和文献,制订了本共识。该共识全面介绍了鹦鹉热的病原学、流行病学、临床表现、诊断与鉴别诊断、治疗和预防措施,旨在为临床医师和实验室病原学诊断人员提供参考。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
鹦鹉热(psittacosis)又称“鸟疫”(ornithosis),是一种由鹦鹉热衣原体(Chlamydia psittaci,Cps)感染引起的人畜共患疾病。作为自然疫源性疾病,鹦鹉热主要在各种鸟类或禽类之间传播,亦可通过呼吸道以空气或气溶胶形式感染人类,或通过排泄物感染人类皮肤、黏膜和消化道,导致社区获得性肺炎(community acquired pneumonia,CAP)[1, 2]。Cps在整体CAP患者中检出率约1.03%[3],我国重症CAP患者中,Cps检出率约8.0%[4]。Cps感染者的临床表现以呼吸系统症状为主,典型症状包括高热、畏寒、咳嗽、纳差、乏力、头痛、肌肉酸痛、呼吸困难和肺部浸润性病变等,严重者可导致急性呼吸窘迫综合征、感染性休克或多器官功能障碍,但这些症状无特异性[5, 6]。由于鹦鹉热临床表现的非特异性,容易造成误诊或漏诊,且临床工作中通常仅在重症患者中进行Cps检测,导致该疾病的诊断率被低估进而延误治疗[7]。Cps感染患者病死率约1%,但未及时治疗的重症患者病死率可达15%~20%[8]。因此,鹦鹉热患者的早期诊断和针对性治疗对于改善疾病预后、降低重症患者病死率具有重大意义。然而,我国目前尚无针对Cps感染的指南或专家共识,相关研究多为病例报告,缺乏高级别证据支持,标准化诊疗步骤的制订较为困难。
为进一步规范我国鹦鹉热的诊断和治疗,帮助临床医师在鹦鹉热的诊疗过程中做出合理决策,中国医院协会临床微生物实验室专委会和中国老年医学学会检验医学分会感染性疾病学组共同制订了此共识,并对有争议的问题进行公开讨论和改进,草拟了我国鹦鹉热的诊疗路径(图1)。本共识基于国内外Cps感染的研究进展结合专家组成员的临床实践经验,详细阐述了鹦鹉热的病原学、流行病学、临床表现、诊断与鉴别诊断、治疗和预防方法,供临床医师和实验室病原学诊断人员参考。
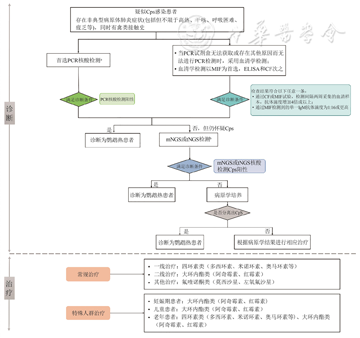

注:Cps. 鹦鹉热衣原体; PCR. 聚合酶链反应; MIF. 微量免疫荧光试验; ELISA. 酶联免疫吸附试验; CF. 补体结合试验; IgM. 免疫球蛋白M; mNGS. 宏基因组二代测序; tNGS. 靶向下一代测序; a. PCR检测样本:痰液、咽拭子或呼吸道抽吸物,若以上样本为阴性,则收集肺泡灌洗液进行PCR检测,支气管镜检查不耐受患者可采集其他样本,例如血液、胸水和脑脊液等; b. mNGS或tNGS首选肺泡灌洗液进行检测,支气管镜不耐受患者可采集痰液、咽拭子、呼吸道抽吸物、血液、胸水和脑脊液等其他样本
Cps属于细菌,衣原体门,衣原体纲,衣原体目,衣原体科,衣原体属,分布广泛且严格真核细胞内寄生,介于细菌和病毒之间,同时含有DNA和RNA,具有细胞壁和细胞膜[9, 10]。其细胞壁的结构和成分与革兰阴性菌相似,含有属特异脂多糖抗原,但没有或仅有微量胞壁酸[9]。
Cps通过二分裂方式增殖,具有独特的双相发育周期,即原体和网状体。原体为感染相,常存在于细胞外,形体较小,多呈圆形或梨形,直径0.2~0.4 μm,吉姆萨染色呈紫色,马基维罗氏染色呈红色,不具有生物活性,但对外界环境有较强的抵抗力,可以在宿主体外存活。网状体又称始体,是细胞增殖及新陈代谢活化的表现,无传染性,呈圆形或不规则形,结构疏松,直径0.7~1.5 μm,无糖原,吉姆萨染色和马基维罗氏染色均呈蓝色。网状体由原体进入宿主细胞浆后不断发育增大而形成,在增殖过程中可形成包涵体,荧光显微镜下可观察到包涵体的多种形态[9]。
Cps对理化因素抵抗力不强。在70%酒精、2%来苏水、2%氢氧化钠、1%盐酸和3%过氧化氢溶液中,几分钟内即可失去感染力。0.5%石炭酸、0.1%甲醛液和75%酒精作用30 min可将其杀灭。相比高温条件,Cps对低温的耐受力更强,在56 ℃条件下5 min,37 ℃条件下48 h可被灭活,但在-70 ℃环境下可存活数年。此外,在干燥的外界条件下可存活5周,在室温和日光下最多能存活6 d,在水中可存活17 d,并且紫外线对衣原体有很强的杀灭作用。
鹦鹉热于1879年在欧洲首次被报道,提示人类致命的呼吸道疾病的流行可能与接触了鹦鹉和雀类有关,随后,1893年研究者首次从患病鹦鹉中分离出病原体,并于次年确认为传染源,取名鹦鹉热[11, 12]。1929至1930年,欧洲、非洲、南美和北美洲出现了聚集性鹦鹉热病例,800多人感染,引发了公众的广泛关注[13]。1975至1980年,英国报告的鹦鹉热患者男女比例约为3∶2,发病年龄以35~44岁为主[14]。2000至2015年,荷兰报道了700例鹦鹉热病例,其感染高峰为春夏季[15]。2015至2017年,比利时鹦鹉热确诊及疑似病例中男性占比为55%,平均年龄高于女性,15岁以下儿童的病例很少(仅占4%)[16]。相关荟萃分析表明,Cps可引起约1%的CAP病例,然而,由于鹦鹉热的确切发病率和患病率难以确定,这一数据可能被低估[3]。
我国Cps感染的流行病学特征尚无确切的大型全国流调数据,仅一项基于中国14个省市的44家医院住院患者的多中心观察性研究,报道了高龄、冬春季节、西南地区易发生Cps感染[17]。一些地区性调研结果提示Cps可以感染任何性别和年龄阶段的人群,发病以中老年人群为主(45~70岁),儿童感染概率较小,无明显地域性,各地存在局部散发流行趋势,多于冬春季流行,有基础疾病者更易发展为重症[18, 19, 20, 21, 22, 23]。我国重症CAP患者中Cps检出率约8.0%[4]。随着病原检测能力的提升和临床医师诊断意识的加强,Cps检出率相比之前明显上升。
Cps的主要传染源是鸟类,如鹦鹉等,以及禽类如鸡、鸭、鹅、鸽子等;另外,野生禽类,甚至哺乳动物也可能成为潜在的传染源[7]。此外,鹦鹉热被认为可能在人与人之间传播,但非常罕见[10,24]。
Cps侵入人体后,潜伏期一般为5~14 d,但可短至3 d,亦可长达45 d,传染期通常在出现症状后7~8 d[8,28, 29]。该病的严重程度从轻度非特异性疾病到全身性疾病,伴有严重肺炎,很少导致死亡。典型的临床症状为高热、咳嗽、呼吸困难、疲乏、畏寒、头痛及肌肉酸痛等,器官损害以重度急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)及休克为主要表现,少部分患者病情进展迅速,可引发多器官或系统表现[30]。由于大部分均为病例报告,各症状表现的发生率难以统计,本共识仅针对Cps患者的临床症状、影像特点进行总结,未来亟需收集大量鹦鹉热患者临床数据对这部分信息进行系统性分析以获得高质量证据。
呼吸系统表现以Cps肺炎最为多见,患者常表现为干咳,较早出现肺部实变体征,也可出现肺部啰音。重症鹦鹉热患者可于短期内出现呼吸衰竭和ARDS等呼吸系统症状[31]。一项多中心、回顾性研究分析了我国中南地区共116例鹦鹉热肺炎患者临床数据,结果显示58.6%的患者接受了呼吸支持治疗,包括吸氧(35.3%)、高流量鼻插管(7.8%)、无创通气(6.9%)和有创通气(18.1%),重症患者中机械通气比例显著提高[30]。
Cps经肺吸入后,首先入血,在肝、脾、单核巨噬系统内增殖,再经血行播散至全身器官,累及肺、脾、肝、肾及中枢神经系统,故鹦鹉热患者临床症状多样,包含肺炎、肝炎、肾脏功能损害等表现[32]。表1整理了除呼吸系统外,Cps感染其他系统临床表现。

鹦鹉热肺外临床表现
鹦鹉热肺外临床表现
| 类别 | 具体症状 |
|---|---|
| 中枢神经系统 | 脑膜炎为最常见的中枢神经系统受累表现,除头痛外,可见小脑共济失调、颅神经麻痹、横纹肌炎、格林-巴利综合征,以及癫痫持续状态等 |
| 消化系统 | 可表现为恶心、呕吐、腹痛、腹泻等消化道症状,累及肝脏时可引起肝功能异常或黄疸等 |
| 心脏 | 可表现为心内膜炎、心肌炎、心包炎和主动脉炎等 |
| 肾脏 | 可表现为轻微蛋白尿、急性间质性肾炎和肾小球肾炎等,严重者可发展为急性肾功能衰竭 |
| 血液系统 | 主要为弥散性血管内凝血、脾肿大和噬血 |
| 皮肤 | 可表现为赫氏斑、玫瑰疹、多型红斑、结节性红斑或荨麻疹等症状 |
鹦鹉热诊断需结合患者的临床表现(CAP症状或流感样症状,肺部浸润影、流行病学史)、接触史(部分患者接触史不明)和病原学结果综合判定。其中病原学结果常见检测包括血清学检测、分子生物学检测和病原学培养,具体内容见表2。
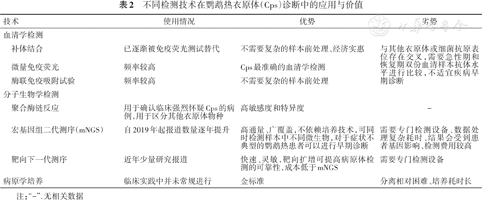
不同检测技术在鹦鹉热衣原体(Cps)诊断中的应用与价值
不同检测技术在鹦鹉热衣原体(Cps)诊断中的应用与价值
| 技术 | 使用情况 | 优势 | 劣势 |
|---|---|---|---|
| 血清学检测 | |||
| 补体结合 | 已逐渐被免疫荧光测试替代 | 不需要复杂的样本前处理、经济实惠 | 与其他衣原体或细菌抗原表位存在交叉,需要急性期和恢复期双份血清样本抗体水平进行比较,不适宜疾病早期诊断 |
| 微量免疫荧光 | 频率较高 | Cps最准确的血清学检测 | |
| 酶联免疫吸附试验 | 频率较高 | 不需要复杂的样本前处理 | |
| 分子生物学检测 | |||
| 聚合酶链反应 | 用于确认临床强烈怀疑Cps的病例,用于区分其他衣原体物种 | 高敏感度和特异度 | - |
| 宏基因组二代测序(mNGS) | 自2019年起报道数量逐年提升 | 高通量、广覆盖,不依赖培养技术,可同时检测样本中不同微生物,对于症状不典型的鹦鹉热患者可以进行早期诊断 | 需要专门检测设备、数据处理复杂耗时、结果会受到患者基因影响、检测费用较高 |
| 靶向下一代测序 | 近年少量研究报道 | 快速、灵敏,靶向扩增可提高病原体检测的可靠性,成本低于mNGS | 需要专门检测设备 |
| 病原学培养 | 临床实践中并未常规进行 | 金标准 | 分离相对困难、培养耗时长 |
注:“-”.无相关数据
一般实验室检查包括血常规、尿常规、肝功能、肾功能和电解质等。感染者多表现为白细胞计数和中性粒细胞比例正常或轻度升高,淋巴细胞计数和比例降低;C-反应蛋白、红细胞沉降率升高;乳酸脱氢酶和肌酸激酶水平升高、白蛋白降低;转氨酶升高、低钠血症及低氧血症等,重症患者可出现呼吸衰竭等[18,35, 36]。
血清学检测是Cps实验室检测中最广泛的使用方法,但由于Cps可能与其他病原体的抗原产生交叉反应(以沙眼衣原体和肺炎衣原体最为普遍),并且抗菌药物治疗会使抗体反应延迟或者减弱,故而影响检测的准确性[37]。因此,血清学检测虽然在Cps感染诊断中具有参考价值,但单次采集血清样本检测不足以确认,常需对两个病程的血清抗体水平进行比较,故并不用于早期诊断。目前,常用的Cps血清学检测方法包括补体结合(complement fixation,CF)试验[18,38, 39]、微量免疫荧光(micro-immunofluorescence,MIF)试验和酶联免疫吸附试验(enzyme linked immunosorbent assay,ELISA)[40, 41]。
在实际应用中,当急性期(症状开始时)和恢复期(2~4周后)的抗体水平呈现4倍或以上升高时被认为具有诊断意义。MIF通常比CF试验更加敏感和特异,是国际上被广泛应用的衣原体血清学诊断方法,血清中的免疫球蛋白M(IgM)抗体水平≥1∶16或抗体水平增加4倍,并伴随相应的临床表现,是鹦鹉热诊断的重要证据[8,18,23]。此外,ELISA因操作简单,也常用于检测衣原体感染,但并非Cps特异性诊断[23];为降低与其他衣原体之间的交叉反应从而出现的假阳性结果,既往有文献采用了含有特异性单克隆抗体的ELISA试剂盒,这些新型试剂盒敏感度和特异度均超过90%,具有一定应用前景[42]。
PCR作为目前最为成熟的分子检测技术,与传统的分离培养和血清学检测技术相比,具有快速、准确、灵敏及经济的特点,能够快速识别Cps感染的急性期患者。关于PCR检测的临床样本选择,支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)和痰液被认为是最佳样本来源,而血液及鼻咽拭子则相对更容易获取[41]。当前,PCR技术已经能够通过扩增16S rRNA、23S rRNA及编码主要外膜蛋白(major outer membrane protein,MOMP)的ompA基因、编码IB膜蛋白的IncA基因实现针对Cps感染的快速诊断[9,11]。
mNGS作为新型的分子检测技术,具有高通量和广覆盖的特性,能够快速且准确的检测样本中的可疑致病微生物,在疑难病例中诊断罕见病原菌具有优势[43, 44]。自2019年起,mNGS在检测Cps方面的应用逐渐增加,特别是对于那些症状不典型的鹦鹉热患者,mNGS也能够完成早期和准确的诊断,从而缩短疾病进程[44, 45, 46, 47]。BALF是mNGS检测的最佳样本,但对于支气管镜检查不耐受或拒绝支气管镜检查的患者,也可采用痰液、血液及鼻咽拭子等作为检测样本[43]。Tang等[43]提出,鉴于Cps是一种革兰阴性胞内菌,细胞外释放到血液的游离核酸数量较少,检测灵敏度和检出率相对较低,因此当Cps位于与病原体物种标准化严格比对的读数(standardized stringently mapped read number at the species level of microorganisms,SDSMRN)前20名,在其属中排名第一,且其SDSMRN>1,则认为检测到Cps。上述相关检测标准的临床适用性有待进一步验证,对于mNGS检出Cps低序列,应结合临床和其他实验检测结果综合判断。然而,mNGS检测需要专门的仪器设备,且检测费用较高,因此尚未在常规临床实验室中广泛开展。
分离培养法被认为是Cps检测的标准方法之一,传统的Cps分离培养方法是鸡胚接种,但近年来已逐渐转向敏感度相对更高、操作更简便的细胞培养法。细胞培养法可以利用多种细胞类型,如HeLa-229、Vero、BGM、L-929和McCoy等细胞系进行Cps的分离培养[51]。目前,BALF、痰液和咽拭子等样本可用于病原体培养,被认为是Cps培养的最佳样本[41]。然而,传统Cps的培养条件苛刻且耗时长,因此在临床实际检测中无法常规开展,一般不推荐将其作为首选检测方法。
推荐意见2:对于疑似鹦鹉热患者,首先推荐采用核酸检测方法,如PCR进行病原学检测;当不具备核酸检测条件时,推荐使用血清学抗体检测方法进行病原学检测。
推荐意见3:不推荐使用血清学抗体检测方法独立确诊或排除Cps感染;当血清学检测结果阴性但仍不能排除感染时,建议进一步采用BALF进行mNGS或tNGS检测。
推荐意见4:对于临床症状不典型或PCR检测结果阴性且不能排除Cps感染的患者,推荐采用BALF进行mNGS或tNGS检测;对于支气管镜检查不耐受的患者,可采集痰液或其他呼吸道样本进行检测。
推荐意见5:分离培养法培养条件苛刻且耗时长,不建议在临床实验室常规开展Cps的分离培养。
鹦鹉热常累及肺组织,影像学检查虽然不能直接确诊,但可以快速明确感染部位及病灶范围,为临床诊疗提供依据。
胸部X线检查最常见斑片状磨玻璃影或大片融合的实变影,沿肺段分布,以下叶受累为主,肺门淋巴结肿大少见[52]。
流感样非典型肺炎症状和禽类暴露史是进行Cps临床诊断的主要依据。具有以上流行病学史、临床和影像学表现的疑似患者,且符合下列至少1项即可诊断为鹦鹉热[18,56]:
(1)从呼吸道样本或血液样本中分离出Cps;
(2)通过CF或MIF试验检测间隔2周采集的血清样本抗体水平增加4倍或以上;
(3)通过MIF检测到的单一IgM抗体滴度为1∶16或更高;
(4)通过PCR或mNGS或tNGS在呼吸道样本或血液样本中检测到Cps核酸阳性。具体诊断流程详见图1。
鹦鹉热需与流行性感冒、伤寒、其他病原体肺炎,以及其他感染性疾病做鉴别诊断[8,18,57]。
流行性感冒主要以发热、头痛、肌痛和全身不适起病,体温可达39~40 ℃,可有畏寒、寒战,全身肌肉关节酸痛、乏力及食欲减退等全身症状,常有咽喉痛、干咳,可伴有鼻塞、流涕、胸骨后不适、颜面潮红及眼结膜充血等。实验室检查多见外周血白细胞计数正常或减少,重症淋巴细胞比例明显降低,流感病毒核酸检测阳性。
伤寒患者以持续高热、伴有特殊中毒面容、相对缓脉、皮肤玫瑰疹、肝脾肿大为主要表现,而无肌肉及关节疼痛等症状。实验室检查可见外周血白细胞计数正常或减少,血清肥达反应阳性,伤寒沙门菌培养阳性,Cps特异性检查阴性[58, 59]。
鹦鹉热常会出现肺部浸润性病变,应与病毒性肺炎、肺炎支原体肺炎和细菌性肺炎等其他病原体肺炎进行鉴别诊断(表3)。
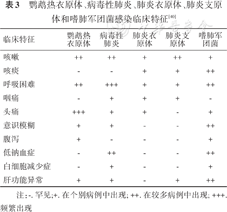
鹦鹉热衣原体、病毒性肺炎、肺炎衣原体、肺炎支原体和嗜肺军团菌感染临床特征[40]
鹦鹉热衣原体、病毒性肺炎、肺炎衣原体、肺炎支原体和嗜肺军团菌感染临床特征[40]
| 临床特征 | 鹦鹉热衣原体 | 病毒性肺炎 | 肺炎衣原体 | 肺炎支原体 | 嗜肺军团菌 |
|---|---|---|---|---|---|
| 咳嗽 | ++ | ++ | + | ++ | + |
| 咳痰 | - | - | + | + | ++ |
| 呼吸困难 | ++ | +++ | + | + | ++ |
| 咽痛 | - | + | + | + | - |
| 头痛 | +++ | + | + | - | + |
| 意识模糊 | + | + | - | - | ++ |
| 腹泻 | + | - | - | - | + |
| 低钠血症 | - | ++ | - | - | ++ |
| 白细胞减少症 | - | + | - | - | + |
| 肝功能异常 | + | + | - | + | ++ |
注:-. 罕见;+. 在个别病例中出现; ++. 在较多病例中出现; +++. 频繁出现
病毒性肺炎患者多为婴幼儿(<5岁)、免疫功能缺陷患者和老年人(>60岁),起病急骤,病情多在2~3 d达到高峰[60, 61]。常见临床症状有干咳、呼吸困难、发热、寒战、乏力和厌食等。实验室检查多见外周血白细胞及中性粒细胞百分比无明显升高,淋巴细胞计数常下降。胸部影像学仅表现为多叶段间质改变或磨玻璃影,与Cps肺炎在影像上存在重叠,病情进展迅速。
细菌性肺炎为临床上常见的肺炎类型,其临床症状主要有发热、畏寒、咳嗽、咳痰(脓痰或铁锈色痰)等,部分累及胸膜者可出现胸膜炎性疼痛,全身症状包括乏力、头痛、肌痛及关节痛等[62]。胸部CT征象主要为实变,并可见小叶中心结节或“树芽征”、脓腔和空洞等。实验室检查常有白细胞总数明显升高,以及降钙素原等炎性因子升高,可从痰液样本中分离培养出病原菌,如肺炎链球菌、葡萄球菌等。鹦鹉热早期以肺间质病变为主,而后发展为间质加肺实质病变,以胸膜下分布为主,一般无空洞或脓腔出现,并且实验室检查白细胞计数多正常或轻度升高。
肺炎支原体肺炎多见于5岁及以上儿童,以发热、咳嗽为主要临床表现,可伴有头痛、流涕、咽痛和耳痛等症状[63]。胸部CT征象以累及单个肺叶为主,尤其是右肺下叶,表现为团片状磨玻璃影或实变影,多合并支气管壁增厚,可见“树芽征”,而“空气支气管征”、“细网格征”相对少见,罕见空洞及胸腔积液,肺炎支原体DNA或RNA检测结果呈阳性。鹦鹉热可累及多个肺叶,病情进展快速,重症患者可出现弥漫性肺实变,即“白肺”、“空气支气管征”、“细网格征”及“晕征”常见,而支气管壁增厚、“树芽征”等少见,多伴有胸腔积液。
肺炎衣原体和Cps感染导致的肺炎临床表现非常相似,通常表现为发热、阵发性咳嗽,同时伴有明显肺外症状,胸部X线多见浸润病灶[40]。与Cps的鉴别诊断主要依据近期流行病学接触史以及实验室检查情况。
推荐意见7:鹦鹉热缺乏特异性的临床表现,须与流行性感冒、伤寒,病毒性肺炎、细菌性肺炎,以及肺炎支原体肺炎等鉴别。
患者应注意休息,确保病室环境安静清洁,空气流通,食物应容易消化并富于营养,多饮水;保持口腔、皮肤部位的卫生,以避免继发其他细菌或真菌感染。高热患者可用物理方法降温,持续不退热者可用退热剂等对症治疗;进食困难的患者可静脉注射葡萄糖和生理盐水,保证正常生理需求;重症患者应密切观察神志、呼吸、血压、心率及尿量等。
基于当前证据,常用的Cps抗菌药物包括四环素类、新型四环素类衍生物、大环内酯类和氟喹诺酮类等药物。由于Cps无典型的细胞壁,常用的青霉素和头孢菌素等β-内酰胺类抗菌药物对其无效[5,64]。在药物选择时,需要考虑抗微生物药物细胞内活性、药代动力学特点和临床证据等。目前常见Cps抗菌药物药代动力学参数以及应用剂量见表4。
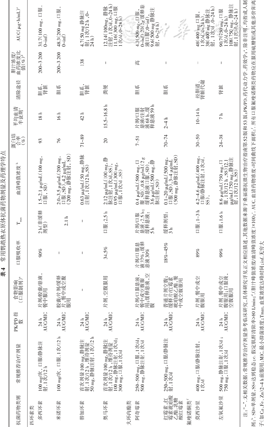
常用鹦鹉热衣原体抗菌药物剂量及药理学特点
常用鹦鹉热衣原体抗菌药物剂量及药理学特点
| 抗菌药物类别 | 常规推荐治疗剂量 | PK/PD 指数 | 食物影响 (口服制剂)a | 口服吸收率 | Tmax | 血清峰值浓度 b | 蛋白结合率(%) | 平均血清半衰期c | 清除途径 | 胆汁浓度/血药浓度比值(%)d | AUC(μg·h/mL)e |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 四环素类 | |||||||||||
| 多西环素 | 100 mg/次,口服/静脉注射,1次/12 h | 24 h AUC/MIC | 片剂/胶囊/悬液,餐中服用 | 90% | 2 h(非缓释剂型) | 1.5~2.1 μg/mL(100 mg,口服,SD) | 93 | 18 h | 胆系,肾脏 | 200~3 200 | 31.7(100 mg,口服,0~inf) |
| 米诺环素 | 100 mg/次,口服,1次/12 h | 24 h AUC/MIC | 胶囊/片剂/缓释片,餐中或空腹服用 | - | 2.1 h | 2.0~3.5 μg/mL(200 mg,口服,SD),4.2 μg/mL(200 mg,静脉注射,SD) | 76 | 16 h | 胆系 | 200~3 200 | 48.3(200 mg,口服,0~inf) |
| 替加环素 | 首次剂量100 mg,静脉注射,1次/12 h,维持剂量50 mg,静脉注射,1次/12 h | 24 h AUC/MIC | - | - | - | 0.63 μg/mL(50 mg,静脉注射,1次/12 h,SS) | 71~89 | 42 h | 胆系,肾脏 | 138 | 4.7(50 mg 静脉注射;1次/12 h,0~24 h) |
| 奥马环素 | 首次剂量100 mg,静脉注射,1次/12 h,维持剂量100 mg,静脉注射,1次/d;300 mg,口服,1次/d | 24 h AUC/MIC | 片剂,空腹服用 | 34.5% | 口服:2.5 h | 2.12 μg/mL(100 mg,静脉注射,1次/d,SS),0.95 μg/mL(300 mg,口服,1次/d,SS) | 20 | 15.5~16.8 h | 粪便 | - | 12.14(100mg,静脉注射,1次/d,0~24 h)11.16(300 mg,口服 1次/d,0~24 h) |
| 大环内酯类 | |||||||||||
| 阿奇霉素 | 250~500 mg,口服,1次/d;500 mg,静脉注射,1次/d | 24 h AUC/MIC | 片剂/口服悬液,餐中或空腹服用;缓释悬液,空腹 | 片剂/口服悬液37%;缓释悬液30% | 片剂/口服悬液:2.5 h;缓释悬液:5 h | 0.4 μg/mL(500 mg,口服,SD),0.8 μg/mL(2 g缓释悬液口服,SD),3.6 μg/mL(500 mg,静脉注射,SD) | 7~51 | 片剂/口服悬液/注射液68 h,缓释悬液59 h | 胆系 | 高 | 4.3(500 mg,口服,0~inf)20(2g 缓释悬液口服,0-inf),9.6(500 mg 静脉注射,0~24 h) |
| 红霉素,红霉素琥珀酸乙酯,乳糖酸红霉素 | 250~500 mg,口服/静脉注射,1次/d | 24 h AUC/MIC | 普通片剂空腹;缓释片/红霉素琥珀酸乙酯,餐中或空腹服用 | 18%~45% | 缓释剂型:3 h | 0.1~20 μg/mL(500 mg,口服,SD),3~4 μg/mL(500 mg,静脉注射,SD) | 70~74 | 2~4 h | 胆系 | - | - |
| 氟喹诺酮类f | |||||||||||
| 莫西沙星 | 400 mg,口服/静脉注射,1次/d | 24 h AUC/MIC | 片剂,餐中或空腹服用 | 89% | 口服:1~3 h | 4.2~4.6 μg/mL(400 mg,口服/静脉注射,1次/d,SS), | 30~50 | 10~14 h | 经胆道、肾脏代谢 | - | 48(400 mg 口服,1次/d,0~24 h),38(400 mg 静脉注射,1次/d,0~24 h) |
| 左氧氟沙星 | 500 mg,静脉注射,1次/d;750 mg,口服,1次/d | 24 h AUC/MIC | 片剂,餐中或空腹服用;口服液,空腹服用 | 99% | 口服:1.6 h | 8.6 μg/mL(750 mg,口服,1次/12 h,SS)12.1 μg/mL(750 mg,静脉注射,1次/12 h,SS) | 24~38 | 7 h | 肾脏 | - | 90.7(750 mg,口服1次/d,0~24 h)108(750 mg,静脉注射,1次/d,0~24 h) |
注:“-”.无相关数据;常规推荐治疗剂量参考临床研究,具体研究详见正文相应描述,其他数据来源于桑福德抗微生物治疗指南第52版和53版;PK/PD.药代动力学、药效学;a. 除非注明,均指成人制剂;b. SD=单剂量,SS=达到稳态;c. 假定肌酐清除率>80 L/min;d.(胆汁峰值浓度/血清峰值浓度)×100;e. AUC.血清药物浓度-时间曲线下面积;f. 所有口服氟喹诺酮类药物应在服用硫糖铝或其他多价阳离子(如Ca、Fe、Zn)2~4 h前服用;MIC.最小抑菌浓度;Tmax.血浆浓度达峰时间;inf.无穷大
四环素类抗菌药物,包括多西环素和米诺环素等,是治疗Cps感染的一线治疗药物。轻度至中度的Cps感染可以口服多西环素治疗,而重症患者需要静脉注射多西环素[8]。多西环素100 mg/次,口服/静脉注射,2次/d,疗程7~10 d,是鹦鹉热的首选治疗方案[65]。米诺环素100 mg/次,口服,2次/d,疗程5~14 d,亦对鹦鹉热具有良好疗效,研究提示,患者在接受米诺环素治疗36 h后,高烧、呼吸困难和头痛症状显著改善;接受米诺环素治疗14 d后,胸部X线检查显示症状改善[40,66]。一项纳入135例Cps感染患者的回顾研究显示,87%的患者使用四环素类药物进行治疗,92%的患者在48 h后退热[67]。
新型四环素类抗菌药物,包括奥马环素和替加环素等,对Cps显示出较强的体外抗菌活性。在临床案例中,已有报道证实奥马环素(首次剂量100 mg,静脉滴注,2次/d;维持剂量100 mg,静脉滴注,1次/d)和替加环素(首次剂量100 mg,静脉滴注,2次/d;维持剂量50 mg,静脉滴注,2次/d)成功治疗Cps引起的感染[53,68, 69, 70]。鉴于奥马环素肺组织浓度更高,具有良好的安全性,且肝肾功能不全或老年患者等特殊人群无需调整剂量,已成为鹦鹉热治疗的一种新选择。
大环内酯类抗菌药物,包括阿奇霉素(250~500 mg,口服给药,1次/d,如果临床反应迅速,疗程可缩短至5 d)和红霉素(250~500 mg,1次/d,疗程7 d),均对Cps具有良好的体外抑菌活性,是四环素类禁忌症患者及妊娠期妇女的最佳替代药物,可作为鹦鹉热的二线治疗药物,也可作为8岁以下儿童Cps感染轻度至中度患者首选药物,但其对于病情严重的儿童患者可能无效。对于治疗无效的儿童患者,若应用四环素类药物的益处大于风险,可考虑应用四环素类药物治疗[71, 72]。
心内膜炎是鹦鹉热患者病死率较高的一类合并症,接近50%[40]。血培养阴性、鸟类接触史和心脏赘生物是鹦鹉热并发心内膜炎患者的主要特征。心内膜炎还可并发肾小球肾炎,因此须尽早给予治疗[80]。目前最佳的治疗方案尚未明确,但四环素类抗菌药物,如多西环素(100 mg/次,口服给药,2次/d)可能是一种有效的药物治疗选择。病例报道提示,鹦鹉热并发心内膜炎需要抗菌药物和手术综合治疗,心脏赘生物脱落会增加远端组织栓塞或梗死风险,对于赘生物≥1 cm的心内膜炎患者,须辅以手术治疗[81]。
脑膜炎是最常见的鹦鹉热中枢神经系统表现[40]。并发脑膜炎的患者以高热、干咳、呼吸困难伴有明显头痛等为主要症状,严重者可出现精神障碍,基于BALF和/或脑脊液的mNGS技术有助于诊断脑膜炎。重症肺炎或免疫功能低下是鹦鹉热并发脑膜炎的高危因素[82]。经验性治疗通常对脑膜炎无效,对于重症患者,采用四环素类、大环内酯类和喹诺酮类药物联合治疗效果显著。多西环素(首次剂量200 mg,口服给药,维持剂量100 mg,口服给药,2次/d)联合莫西沙星(400 mg,静脉滴注,1次/d)和阿奇霉素(500 mg,静脉滴注,1次/d)治疗3周左右,患者症状得到显著改善[82, 83]。
鹦鹉热并发横纹肌溶解症临床表现主要以发热、乏力、肌痛及茶色尿为主,发生率尚不明确,但已知高血糖状态及糖尿病患者是并发横纹肌溶解症的高危群体[84]。横纹肌溶解症患者常出现急性肾功能衰竭,病死率接近50%[85]。因此鹦鹉热并发横纹肌溶解症的治疗须同时关注感染控制与并发症的防治。感染控制方面,建议早期使用经验性抗菌药物疗法(包括喹诺酮类药物)以等待诊断可能会改善预后,待诊断明确后采用多西环素(100 mg/次,静脉注射,2次/d,待体温恢复正常后改为100 mg/次,口服给药,2次/d),或多西环素联合莫西沙星(400 mg/d,静脉注射)或左氧氟沙星(500 mg/d,静脉注射)进行治疗[86]。并发症防治方面,应早期采用McMahon评分评估急性肾损伤的风险,如有需要尽早启动连续性肾脏替代治疗(continuous renal replacement therapy,CRRT)。
妊娠期鹦鹉热虽非常罕见,但可造成高比例的产妇和胎儿死亡[34]。目前推荐的治疗方案为产前阶段使用大环内酯类抗菌药物,如阿奇霉素或红霉素(250~500 mg,口服,1次/d,疗程7 d),产后阶段建议使用四环素类或大环内酯类抗菌药物进行治疗[34,71,89, 90]。需要注意的是,尽管大环内酯类抗菌药物被广泛认为是妊娠期鹦鹉热的合理治疗选择,但目前医学文献中尚未有成功治疗至胎儿足月的案例报道,多数情况下需终止妊娠以降低孕妇和胎儿的不良结局。然而,近期有报道显示阿奇霉素联合替加环素在治疗妊娠期鹦鹉热方面取得良好效果,患者在接受联合治疗24 d后康复,且未对胎儿产生不良影响[91]。这一发现揭示了阿奇霉素联合替加环素在妊娠期鹦鹉热治疗中的潜在价值,但仍需通过临床研究来进一步验证其疗效和安全性。
儿童鹦鹉热患者流行病学数据较少,临床症状通常较轻。儿童鹦鹉热患者使用阿奇霉素或红霉素(250~500 mg,口服给药,疗程7 d)是安全的。此外,规范口服四环素类药物,特别是多西环素(100 mg,2次/d),疗程5~10 d,也可改善鹦鹉热患儿的临床症状,但一般不推荐8岁以下儿童使用四环素类药物[92]。
鹦鹉热患者经治疗后,需监测体温,注意体温变化,若再次出现高热、寒战等需及时就医。
推荐意见8:鹦鹉热患者首选多西环素和米诺环素等四环素类药物进行抗菌治疗,其次可选用新型四环素类、大环内酯类或氟喹诺酮类抗菌药物治疗。
推荐意见9:推荐妊娠期和8岁以下儿童鹦鹉热患者,首选大环内酯类抗菌药物进行治疗,若在8岁以下儿童应用大环内酯类药物无效,且应用四环素类药物的益处大于风险,可考虑应用四环素类抗菌药物。
推荐意见10:对于危重症患者可考虑采用四环素类联合大环内酯类或氟喹诺酮类药物治疗,但应密切关注药物相关不良反应。
推荐意见11:重症患者可酌情、早期使用糖皮质激素治疗,并密切关注继发感染的发生风险。
鹦鹉热作为一种由Cps感染引起的人畜共患病,其预防措施需要从以下3个环节入手,即管理传染源、切断传播途径和保护易感人群。
鹦鹉热的主要传染源为携带Cps的鸟类或禽类,对其进行适当的管理至关重要,这包括:(1)选择正规的、经过检疫的场所购买鸟类或禽类;(2)严格控制鸟类或禽类的进口和交易,防止疫情通过此方式传播;(3)对鸟类或禽类进行定期检疫,及时发现携带Cps的个体并采取隔离及相应的治疗措施。此外,尽管鹦鹉热在人与人之间传播的报道并不多见,但仍需警惕其传染性。
鹦鹉热主要通过吸入受Cps感染的气溶胶或接触带病鸟类或禽类及其生活环境而感染,为了切断这一传播途径,需要:(1)保持室内空气流通,避免或减少在密闭环境内与鸟类或禽类接触;(2)严格检查鸟类或禽类的饲养及运输工具,对饲养环境进行定期清洁和消毒;(3)在接触鸟类或禽类时,应注意个人防护,若不幸被抓、咬或挠伤则需及时采用75%的酒精消毒和清洁伤口,并在必要时寻求医疗救治;(4)在处理鸟类或禽类排泄物或接触鹦鹉热患者时,应做好个人防护措施,如规范佩戴口罩、手套等,并在处理后及时洗手,若出现身体不适应及时就医。
鉴于目前尚无针对鹦鹉热的有效疫苗,采取相关措施保护易感人群以预防Cps感染也尤其重要。以下是一些相关的预防措施:(1)建议免疫功能较弱的人群,例如老年人,尽量避免或减少与鸟类及禽类的接触;(2)建议高危人群(如从事鸟类或禽类相关工作人员)关注自身健康状况,发现疑似鹦鹉热症状应立即就医;(3)建立严格的鹦鹉热疫情报告管理制度,有效控制疫情的传播扩散;(4)加强宣教并向民众尤其是鸟类或禽类饲养人员传达有关鹦鹉热防治的知识,以提高人们的防范意识和预防的能力。
推荐意见12:推荐积极落实鹦鹉热的预防与控制措施,核心在于管理传染源、切断传播途径和保护易感人群;提高自我预防能力,出现身体不适时应及时就医。
鹦鹉热是一种由Cps感染引起的人畜共患疾病,病情凶险且进展快,对人类健康造成严重威胁,已引起了国内外广泛关注。为了更好地应对这种疾病,专家组对鹦鹉热的诊疗进行了深入研究,并形成了《鹦鹉热诊疗中国专家共识》。该共识详细阐述了鹦鹉热的病原学、流行病学、临床表现、诊断与鉴别诊断、治疗和预防方法,为鹦鹉热的诊疗提供了重要的参考依据。然而,由于该疾病的症状与其他呼吸道感染性疾病症状相似,容易导致误诊或漏诊,其诊断仍然面临巨大挑战。未来,我们期待在诊疗技术、预防和控制方面取得更多的突破,为应对鹦鹉热提供更多的支持和保障,以保护人类健康。
专家组成员(按姓氏汉语拼音字母排序):陈栎江(温州医科大学附属第一医院,浙江省检验诊断及转化研究重点实验室)、程璘令(广州医科大学附属第一医院)、范红(四川大学华西医院)、胡继红(国家卫生健康委临床检验中心)、黄萍(浙江省人民医院)、刘静(中山大学附属第三医院)、鲁炳怀(中日友好医院)、马筱玲(安徽省立医院)、彭劼(南方医科大学南方医院)、苏建荣(首都医科大学附属北京友谊医院)、孙文逵(南京医科大学第一附属医院)、王刚(山东大学齐鲁医院)、王明贵(复旦大学附属华山医院)、吴文娟(上海市东方医院)、杨滨(福建医科大学附属第一医院)、杨启文(北京协和医院)、俞云松(浙江省人民医院)、张呈生(南昌大学第一附属医院)、张凯宇(吉林大学第一医院)、赵虎(复旦大学附属华东医院)、周海健(中国疾病预防控制中心传染病预防控制所)、周华(浙江大学医学院附属第一医院)、周铁丽(温州医科大学附属第一医院,浙江省检验诊断及转化研究重点实验室)。
执笔专家:陈栎江(温州医科大学附属第一医院,浙江省检验诊断及转化研究重点实验室)、周华(浙江大学医学院附属第一医院)
中国医院协会临床微生物实验室专委会,中国老年医学学会检验医学分会感染性疾病学组. 鹦鹉热诊疗中国专家共识[J]. 中华临床感染病杂志,2024,17(3):191-204. DOI:10.3760/cma.j.issn.1674-2397.2024.03.002.
所有作者均声明不存在利益冲突



























