
评估2022年欧洲心脏学会/欧洲呼吸学会(ESC/ERS)肺动脉高压(PH)指南将PH血流动力学诊断标准修订为平均肺动脉压(mPAP)>20 mmHg(1 mmHg=0.133 kPa)对PH诊断的影响。
回顾性收集2021年9月至2022年10月首都医科大学附属北京安贞医院住院的呼吸困难或高度怀疑PH并完成右心导管检查(RHC)的患者,按静息状态下mPAP将患者分为非PH组(mPAP≤20 mmHg)、PH低压组(20 mmHg<mPAP<25 mmHg)和PH高压组(mPAP≥25 mmHg),比较诊断标准修订前后PH诊断与分类变化及不同分组患者血流动力学指标差异,采用受试者工作特征(ROC)曲线评价最大运动负荷mPAP(mPAPmax)及多点拟合mPAP/心输出量(CO)诊断PH的效能。
117例患者年龄(53.7±17.5)岁,男性37例(31.6%)。根据2022 ESC/ERS指南标准,99例患者被诊断为PH,包括PH低压组8例(6.8%)、PH高压组91例(77.8%),非PH组18例(15.4%)。相较2015 ESC/ERS指南标准有8例新诊断PH患者。PH低压组超声心动检查肺动脉收缩压(sPAP)[(57.6±7.3)比(38.5±13.6)mmHg]、三尖瓣反流峰值流速(TRVmax)[(360.4±28.9)比(271.4±52.2)cm/s]及静息状态RHC指标mPAP[(22.2±1.3)比(16.1±2.6)mmHg]均高于非PH组(均P<0.05)。PH低压组mPAPmax[(42.1±5.6)比(35.6±4.7)mmHg,P=0.006]、多点mPAP/CO拟合直线斜率[(4.9±1.3)比(3.6±1.1)mmHg·L-1·min-1,P=0.024]均高于非PH组。mPAPmax诊断PH的ROC曲线最佳截断值为39 mmHg,灵敏度为75.0%,特异度为76.5%,曲线下面积(AUC)及95%CI为0.816(0.638~0.994);多点拟合mPAP/CO直线斜率诊断PH的ROC曲线最佳截断值为4.44 mmHg·L-1·min-1,灵敏度为75.0%,特异度为76.5%,AUC(95%CI)为0.794(0.606~0.983)。
2022 ESC/ERS指南修订PH血流动力学诊断标准后,可更敏感地检出以肺血管病为主的PH,有助于PH早诊、早治。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
肺动脉高压(pulmonary hypertension,PH)是指由多种异源性疾病和不同发病机制造成的肺血管结构或功能改变,引起肺动脉压力升高的临床病理生理综合征,可继发右心衰竭甚至死亡。临床上PH分为5类,即动脉性PH(第1类)、左心疾病相关PH(第2类)、呼吸系统疾病和(或)缺氧相关PH(第3类)、肺动脉阻塞相关PH(第4类)以及未知因素和(或)多因素相关PH(第5类)[1]。
既往国内外指南中推荐的PH血流动力学诊断标准是在海平面、静息状态下,右心导管检查(right heart catheterization,RHC)测定的平均肺动脉压(mean pulmonary arterial pressure,mPAP)≥25 mmHg(1 mmHg=0.133 kPa),毛细血管前PH(pre-capillary pulmonary hypertension,PAH)诊断标准为mPAP≥25 mmHg,肺动脉楔压(pulmonary arterial wedge pressure,PAWP)≤15 mmHg,肺血管阻力(pulmonary vascular resistance,PVR)>3 WU[2, 3]。2022年欧洲心脏学会/欧洲呼吸学会(European Society of Cardiology/European Respiratory Society,ESC/ERS)PH指南(以下简称“2022 ESC/ERS指南”)将PH血流动力学诊断标准修订为mPAP>20 mmHg,将PAH诊断标准修订为mPAP>20 mmHg,PAWP≤15 mmHg,PVR>2 WU[1]。PH诊断标准更改会对PH临床实践带来何种影响目前仍不明确。本研究通过分析PH血流动力学诊断标准发生改变前后PH诊断的变化情况,并结合运动负荷RHC检查分析诊断标准变化后不同mPAP分组患者血流动力学指标差异,以探讨PH诊断标准修订的临床意义。
横断面研究,回顾性收集2021年9月至2022年10月首都医科大学附属北京安贞医院呼吸与危重症科收治的呼吸困难或高度怀疑PH并完成RHC检查的患者。纳入标准:(1)患者病情稳定;(2)年龄18~85岁。排除标准:(1)不具备法律能力或法律能力受限制;(2)处于妊娠期或重要脏器存在严重原发性疾病;(3)怀疑或确有酒精、药物滥用病史;(4)重度感染尤其是肺部感染者。本研究方案通过首都医科大学附属北京安贞医院伦理委员会批准(批号:KS2024048),患者或其监护人均签署知情同意书。
通过医院电子病历系统收集患者基本临床数据及超声心动检查数据。基本临床数据包括年龄、性别、体质指数(body mass index,BMI)、WHO功能分级、6 min步行距离(6-minute walk distance,6MWD)、B型利钠肽(B-type natriuretic peptide,BNP)及N末端B型利钠肽前体(N-terminal pro-B-type natriuretic peptide,NT-proBNP)。超声心动检查数据包括右室面积变化率(right ventricular fractional area change,RVFAC)、肺动脉收缩压(pulmonary systolic pressure,sPAP)、三尖瓣反流峰值流速(max tricuspid regurgitation velocity,TRVmax)、三尖瓣环收缩期位移(tricuspid annular plane systolic excursion,TAPSE)及TAPSE/sPAP。
1.静息状态RHC数据采集:根据《右心漂浮导管检查操作流程专家共识》使用Swan-Ganz导管(Biotray TD2704NDF,新加坡柏越国际有限公司)完成RHC检查[4],调定压力零点、穿刺、置管后,记录平静呼气末的sPAP、肺动脉舒张压(pulmonary diastolic pressure,dPAP)、mPAP、混合静脉血氧饱和度(mixed venous oxygen saturation,SVO2)、中心静脉压(central venous pressure,CVP)、PAWP、心输出量(cardiac output,CO)及右房压(right atrial pressure,RAP),并计算出PVR、全肺阻力(total pulmonary resistance,TPR)等。
2.运动负荷RHC数据采集:静息状态RHC测量结束后进行运动负荷RHC,操作步骤如下[5]:(1)安装运动踏板;(2)双腿抬高测试:将双脚放于固定稳妥的踏车脚蹬上,双腿抬高45°~90°为宜,静止状态持续2 min,测量此时CO、sPAP、dPAP、mPAP、PAWP以及生命体征(包括心率、血压、经皮血氧饱和度及呼吸频率);(3)运动踏车测试:依次按照2、4、6、8、10、12级别增加踏车阻力,保持踏频在55~65次/min为宜,每个阻力级别需2 min,在此期间患者不间断踏车,同时完成各级别CO、sPAP、dPAP、mPAP、PAWP测量及生命体征的监测,一旦出现不耐受等情况,立即停止踏车,并记录阻力级别(即为最大运动负荷)和停止测试原因,该级别下测量得到的mPAP即为最大运动负荷mPAP(maximum of mean pulmonary arterial pressure,mPAPmax),并计算该状态的最大运动负荷TPR(maximum of total pulmonary resistance,TPRmax);(4)踏车结束休息:运动后休息10~15 min,以患者的生命体征恢复至基线水平为准,休息后进行血液采集以及该阶段CO、sPAP、dPAP、mPAP、PAWP、CVP、RAP、SVO2等数据测量;(5)计算不同状态下(双腿抬高、不同级别踏车阻力以及踏车休息时)对应PVR及TPR等数值。鉴于本课题组前期研究发现运动过程中多点标准(不同运动负荷多点mPAP/CO拟合直线斜率>3 mmHg·L-1·min-1)诊断运动性PH(exercise-induced pulmonary hypertension,ePH)特异度优于两点标准(最大运动负荷与静息状态两点的ΔmPAP/ΔCO的直线斜率>3 mmHg·L-1·min-1)[6],因此,本研究中ePH诊断采用多点标准,同时也将采集并分析联合标准(mPAPmax>30 mmHg且TPRmax>3 WU)与两点标准相关数据[2,7]。
3.分组:根据静息mPAP水平,将患者分为3组,即非PH组(mPAP≤20 mmHg)、PH低压组(20 mmHg<mPAP<25 mmHg)和PH高压组(mPAP≥25 mmHg)。
采用SPSS 23.0软件进行数据整理和统计分析。正态分布的定量资料以表示,组间比较采用单因素方差分析,并采用LSD-t检验进行两两比较;非正态分布的定量资料以M(Q1,Q3)表示,组间采用Kruskal-Wallis检验;分类资料以例(%)表示,组间比较采用χ2检验或Fisher确切概率法。采用受试者工作特征(receiver operating characteristic,ROC)曲线计算mPAPmax、多点拟合mPAP/CO直线斜率诊断PH的效能,并计算ROC曲线下面积(area under the curve,AUC)。双侧检验,检验水准α=0.05。
共纳入117例患者,年龄(53.7±17.5)岁,BMI为(23.8±3.6)kg/m2,其中男37例(31.6%),女80例(68.4%);WHO功能分级为Ⅰ级9例(7.7%)、Ⅱ级54例(46.2%)、Ⅲ级46例(39.3%)、Ⅳ级8例(6.8%);6MWD为(366.4±123.7)m,BNP为[145.5(53.0,396.0)ng/L],NT-proBNP为[511.0(158.0,1 450.5)ng/L]。
根据2015 ESC/ERS指南标准,91例患者被诊断为PH,26例患者未诊断PH。根据2022 ESC/ERS指南标准,99例患者被诊断为PH,其中PH低压组患者8例,PH高压组患者91例;18例患者未诊断PH。2022 ESC/ERS指南标准较2015 ESC/ERS指南标准总体新增8例PH患者,均为PH低压组,其中6例为PAH。病因学分类中第1、3、4、5类PH分别新增2、1、4、1例。详见表1。非PH组患者年龄高于PH高压组(P<0.001),其余组间年龄差异无统计学意义(均P>0.05)。非PH组、PH低压组和PH高压组男性分别为5例(27.8%)、1例(12.5%)和31例(34.1%),性别差异无统计学意义(P>0.05)。非PH组WHO功能Ⅰ~Ⅱ级患者比例高于PH高压组(P=0.002)。非PH组及PH低压组NT-proBNP低于PH高压组(均P<0.05)。详见表2。
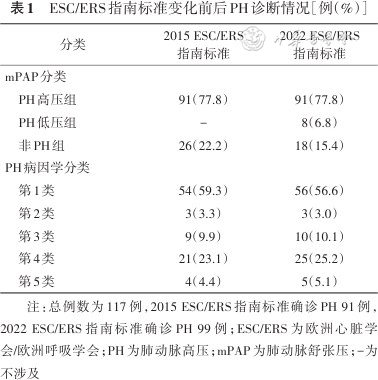
ESC/ERS指南标准变化前后PH诊断情况[例(%)]
ESC/ERS指南标准变化前后PH诊断情况[例(%)]
| 分类 | 2015 ESC/ERS指南标准 | 2022 ESC/ERS指南标准 |
|---|---|---|
| mPAP分类 | ||
| PH高压组 | 91(77.8) | 91(77.8) |
| PH低压组 | - | 8(6.8) |
| 非PH组 | 26(22.2) | 18(15.4) |
| PH病因学分类 | ||
| 第1类 | 54(59.3) | 56(56.6) |
| 第2类 | 3(3.3) | 3(3.0) |
| 第3类 | 9(9.9) | 10(10.1) |
| 第4类 | 21(23.1) | 25(25.2) |
| 第5类 | 4(4.4) | 5(5.1) |
注:总例数为117例,2015 ESC/ERS指南标准确诊PH 91例,2022 ESC/ERS指南标准确诊PH 99例;ESC/ERS为欧洲心脏学会/欧洲呼吸学会;PH为肺动脉高压;mPAP为肺动脉舒张压;-为不涉及
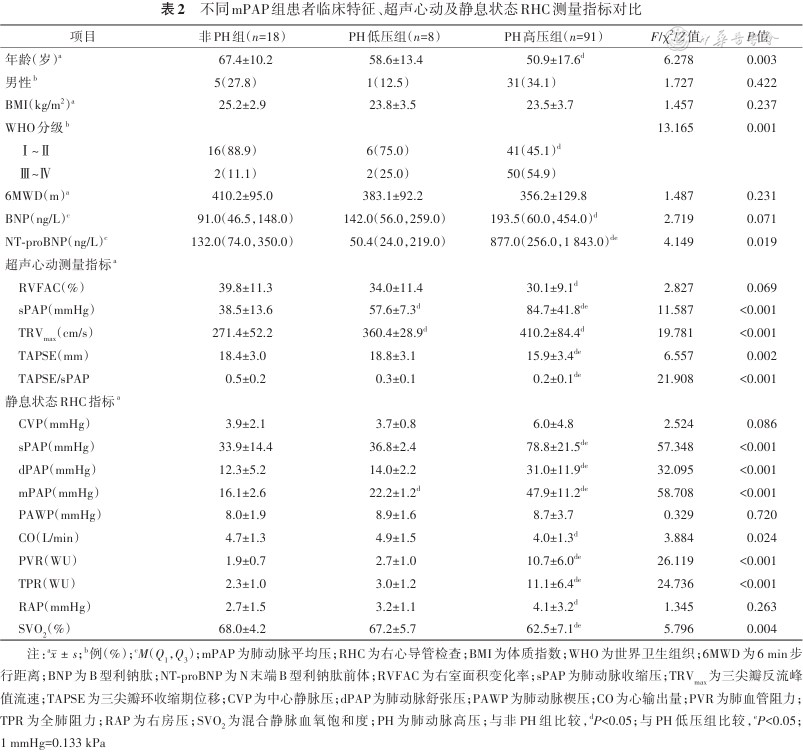
不同mPAP组患者临床特征、超声心动及静息状态RHC测量指标对比
不同mPAP组患者临床特征、超声心动及静息状态RHC测量指标对比
| 项目 | 非PH组(n=18) | PH低压组(n=8) | PH高压组(n=91) | F/χ2/Z值 | P值 |
|---|---|---|---|---|---|
| 年龄(岁)a | 67.4±10.2 | 58.6±13.4 | 50.9±17.6d | 6.278 | 0.003 |
| 男性b | 5(27.8) | 1(12.5) | 31(34.1) | 1.727 | 0.422 |
| BMI(kg/m2)a | 25.2±2.9 | 23.8±3.5 | 23.5±3.7 | 1.457 | 0.237 |
| WHO分级b | 13.165 | 0.001 | |||
| Ⅰ~Ⅱ | 16(88.9) | 6(75.0) | 41(45.1)d | ||
| Ⅲ~Ⅳ | 2(11.1) | 2(25.0) | 50(54.9) | ||
| 6MWD(m)a | 410.2±95.0 | 383.1±92.2 | 356.2±129.8 | 1.487 | 0.231 |
| BNP(ng/L)c | 91.0(46.5,148.0) | 142.0(56.0,259.0) | 193.5(60.0,454.0)d | 2.719 | 0.071 |
| NT-proBNP(ng/L)c | 132.0(74.0,350.0) | 50.4(24.0,219.0) | 877.0(256.0,1 843.0)de | 4.149 | 0.019 |
| 超声心动测量指标a | |||||
| RVFAC(%) | 39.8±11.3 | 34.0±11.4 | 30.1±9.1d | 2.827 | 0.069 |
| sPAP(mmHg) | 38.5±13.6 | 57.6±7.3d | 84.7±41.8de | 11.587 | <0.001 |
| TRVmax(cm/s) | 271.4±52.2 | 360.4±28.9d | 410.2±84.4d | 19.781 | <0.001 |
| TAPSE(mm) | 18.4±3.0 | 18.8±3.1 | 15.9±3.4de | 6.557 | 0.002 |
| TAPSE/sPAP | 0.5±0.2 | 0.3±0.1 | 0.2±0.1de | 21.908 | <0.001 |
| 静息状态RHC指标a | |||||
| CVP(mmHg) | 3.9±2.1 | 3.7±0.8 | 6.0±4.8 | 2.524 | 0.086 |
| sPAP(mmHg) | 33.9±14.4 | 36.8±2.4 | 78.8±21.5de | 57.348 | <0.001 |
| dPAP(mmHg) | 12.3±5.2 | 14.0±2.2 | 31.0±11.9de | 32.095 | <0.001 |
| mPAP(mmHg) | 16.1±2.6 | 22.2±1.2d | 47.9±11.2de | 58.708 | <0.001 |
| PAWP(mmHg) | 8.0±1.9 | 8.9±1.6 | 8.7±3.7 | 0.329 | 0.720 |
| CO(L/min) | 4.7±1.3 | 4.9±1.5 | 4.0±1.3d | 3.884 | 0.024 |
| PVR(WU) | 1.9±0.7 | 2.7±1.0 | 10.7±6.0de | 26.119 | <0.001 |
| TPR(WU) | 2.3±1.0 | 3.0±1.2 | 11.1±6.4de | 24.736 | <0.001 |
| RAP(mmHg) | 2.7±1.5 | 3.2±1.1 | 4.1±3.2d | 1.345 | 0.263 |
| SVO2(%) | 68.0±4.2 | 67.2±5.7 | 62.5±7.1de | 5.796 | 0.004 |
注:a;b例(%);cM(Q1,Q3);mPAP为肺动脉平均压;RHC为右心导管检查;BMI为体质指数;WHO为世界卫生组织;6MWD为6 min步行距离;BNP为B型利钠肽;NT-proBNP为N末端B型利钠肽前体;RVFAC为右室面积变化率;sPAP为肺动脉收缩压;TRVmax为三尖瓣反流峰值流速;TAPSE为三尖瓣环收缩期位移;CVP为中心静脉压;dPAP为肺动脉舒张压;PAWP为肺动脉楔压;CO为心输出量;PVR为肺血管阻力;TPR为全肺阻力;RAP为右房压;SVO2为混合静脉血氧饱和度;PH为肺动脉高压;与非PH组比较,dP<0.05;与PH低压组比较,eP<0.05;1 mmHg=0.133 kPa
1.不同mPAP组患者超声心动测量指标对比:PH低压组sPAP、TRVmax均高于非PH组(均P<0.05);PH低压组sPAP低于PH高压组,TAPSE、TAPSE/sPAP均高于PH高压组(均P<0.05)。非PH组sPAP、TRVmax低于PH高压组,RVFAC、TAPSE、TAPSE/sPAP均高于PH高压组(均P<0.05)。详见表3。
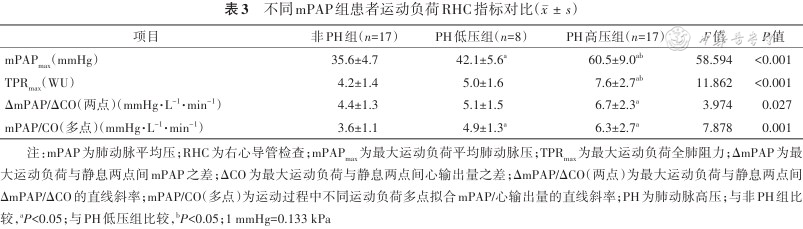
不同mPAP组患者运动负荷RHC指标对比()
不同mPAP组患者运动负荷RHC指标对比()
| 项目 | 非PH组(n=17) | PH低压组(n=8) | PH高压组(n=17) | F值 | P值 |
|---|---|---|---|---|---|
| mPAPmax(mmHg) | 35.6±4.7 | 42.1±5.6a | 60.5±9.0ab | 58.594 | <0.001 |
| TPRmax(WU) | 4.2±1.4 | 5.0±1.6 | 7.6±2.7ab | 11.862 | <0.001 |
| ΔmPAP/ΔCO(两点)(mmHg·L-1·min-1) | 4.4±1.3 | 5.1±1.5 | 6.7±2.3a | 3.974 | 0.027 |
| mPAP/CO(多点)(mmHg·L-1·min-1) | 3.6±1.1 | 4.9±1.3a | 6.3±2.7a | 7.878 | 0.001 |
注:mPAP为肺动脉平均压;RHC为右心导管检查;mPAPmax为最大运动负荷平均肺动脉压;TPRmax为最大运动负荷全肺阻力;ΔmPAP为最大运动负荷与静息两点间mPAP之差;ΔCO为最大运动负荷与静息两点间心输出量之差;ΔmPAP/ΔCO(两点)为最大运动负荷与静息两点间ΔmPAP/ΔCO的直线斜率;mPAP/CO(多点)为运动过程中不同运动负荷多点拟合mPAP/心输出量的直线斜率;PH为肺动脉高压;与非PH组比较,aP<0.05;与PH低压组比较,bP<0.05;1 mmHg=0.133 kPa
2.不同mPAP组患者静息状态RHC测量指标对比:PH低压组mPAP高于非PH组(P<0.05);PH低压组sPAP、dPAP、mPAP、PVR、TPR均低于PH高压组,SVO2高于PH高压组(均P<0.05);非PH组sPAP、dPAP、mPAP、PVR、TPR、RAP均低于PH高压组,CO、SVO2均高于PH高压组(均P<0.05)。详见表2。
3.不同mPAP组患者运动负荷RHC测量指标对比:117例患者中有42例接受了运动负荷RHC检查。根据联合、两点、多点3种诊断标准,非PH组17例患者分别有14例(82.3%)、16例(94.1%)、13例(76.5%)诊断为ePH;8例PH低压组及17例PH高压组患者均符合上述3种ePH诊断标准。运动负荷RHC指标中,PH低压组mPAPmax、多点拟合mPAP/CO直线斜率均高于非PH组(均P<0.05);PH低压组mPAPmax、TPRmax均低于PH高压组(均P<0.05);非PH组mPAPmax、TPRmax、两点ΔmPAP/ΔCO直线斜率、多点拟合mPAP/CO直线斜率均低于PH高压组(均P<0.05)。详见表3。
mPAPmax诊断PH的最佳截断值39 mmHg,灵敏度为75.0%,特异度为76.5%,AUC(95%CI)为0.816(0.638~0.994)。多点拟合mPAP/CO直线斜率诊断PH的最佳截断值为4.44 mmHg·L-1·min-1,灵敏度为75.0%,特异度为76.5%,AUC(95%CI)为0.794(0.606~0.983)。见图1。
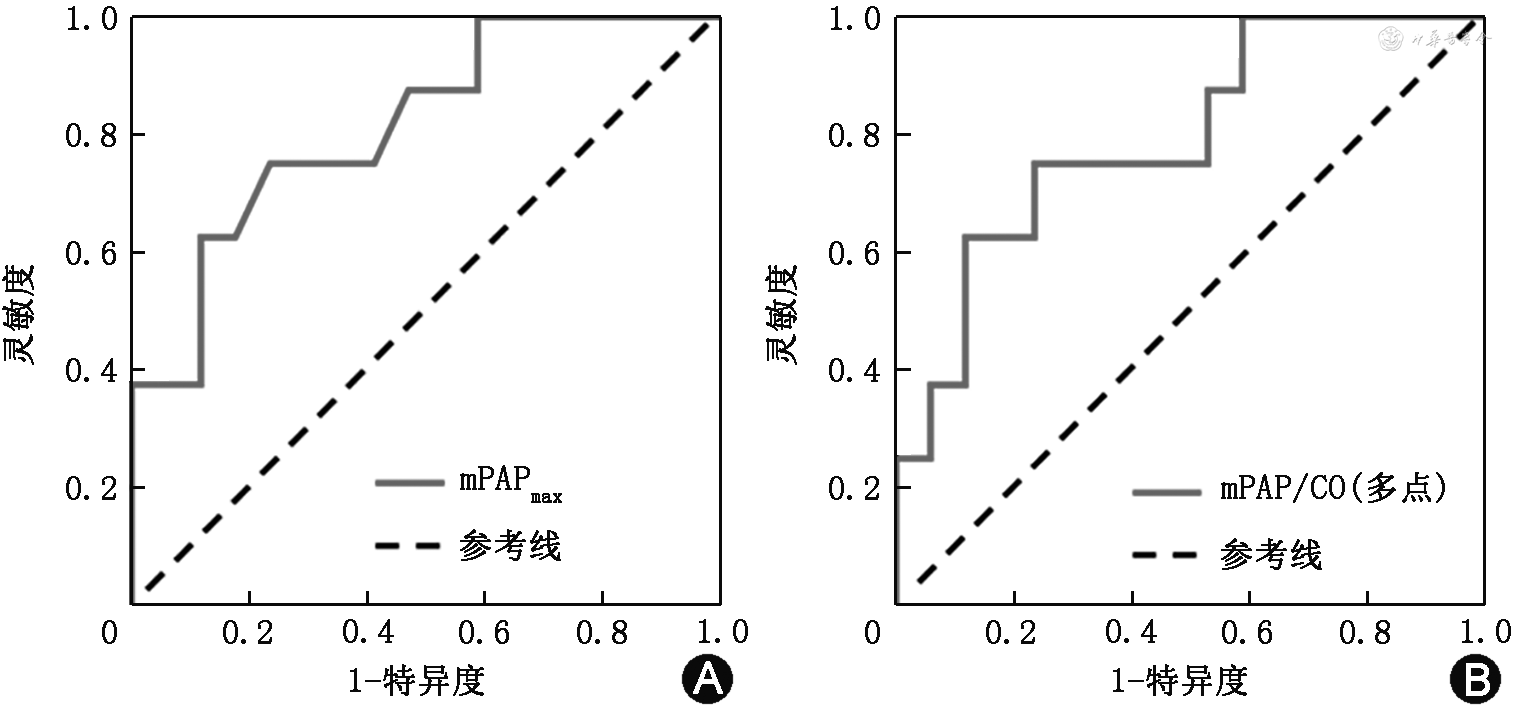

注:mPAPmax为最大运动负荷平均肺动脉压;mPAP/CO(多点)为不同运动负荷多点拟合平均肺动脉压/心输出量直线斜率;PH为肺动脉高压;ROC为受试者工作特征
mPAP轻度升高的患者会快速发展为PH,同时增加死亡风险[8, 9, 10]。2018年第六届世界肺动脉高压会议建议将PH血流动力学诊断标准修改为mPAP>20 mmHg,PAH标准为mPAP>20 mmHg、PAWP≤15 mmHg、PVR≥3 WU[11]。该诊断标准提出后,国外多项研究指出该诊断标准修订后PAH诊断增加不显著[12, 13]。阜外医院开展一项研究共纳入1 251例完成RHC患者,按照修订后诊断标准,PAH诊断率反而下降0.5%[14]。2022 ESC/ERS 指南中PAH诊断标准将PVR阈值降低至≥2 WU,本研究结果示依据该标准,PAH诊断率增加,且新增的主要是第1、3、4类PH患者,未见第2类PH患者。第1、3、4类PH病理过程主要表现为各种原因导致的肺血管重构,血流动力学特点表现为PAH,PVR阈值下降对其影响较大;而第2类PH为左心疾病相关PH,其病理生理特征为左心充盈压升高,继发肺静脉回流受阻,进一步导致肺静脉压力升高,血流动力学特点多为毛细血管后PH,PVR阈值下降对其影响较小。因此,本研究提示2022 ESC/ERS指南诊断标准的修订有助于肺血管疾病诊断。
本研究分析了不同mPAP组患者的血流动力学指标。随mPAP升高,右心功能相关指标逐渐降低、肺循环阻力逐渐升高。但通过静息状态下的心脏超声与RHC检查的血流动力学指标难以区分PH低压组与非PH组患者。在各种肺血管病变病理生理过程中,只有肺血管床破坏一半以上时才会表现出静息PAP升高,运动负荷RHC可敏感地识别早期肺血管病变,存在早期肺血管病变的患者可诊断为ePH[15]。2017年ERS肺动脉高压指南中定义ePH诊断标准为静息状态下mPAP<25 mmHg,且运动负荷下mPAPmax>30 mmHg+TPRmax>3 WU(联合标准)[7]。2022 ESC/ERS指南定义ePH的诊断标准为最大运动负荷与静息状态两点的ΔmPAP/ΔCO的直线斜率>3 mmHg·L-1·min-1(两点标准)[1]。本课题组既往研究发现多点标准(不同运动负荷多点mPAP/CO拟合直线斜率>3 mmHg·L-1·min-1)诊断ePH特异度优于两点标准[6]。本研究结果示PH低压组患者运动负荷血流动力学特点均符合ePH。对比ePH 不同诊断标准中的4个参数,其中mPAPmax、多点拟合mPAP/CO直线斜率在PH低压组与非PH组差异有统计学意义,提示新增的PH患者已发生了早期肺血管病变。本研究利用运动负荷RHC血流动力学指标,佐证2022 ESC/ERS诊断标准修订后可以更敏感地检测出肺血管病为主的PH。既往有研究表明慢性肺心病患者进行运动负荷试验,运动后PVR指数升高较PAP更加敏感地反映肺血管病变[16]。本研究也关注了不同mPAP组PVR指数情况,但由于样本量小,该数据离散度比较大,因此未行进一步的分析,这是本研究的局限性,期待后期扩大样本后再行讨论。
本研究通过对比诊断标准修订前后PH诊断情况以及不同mPAP组患者静息及运动负荷下血流动力学指标,指出2022 ESC/ERS诊断标准可以更敏感地检出以肺血管病为主的PH,有助于PH患者的早期诊断与早期干预。
张文美, 郭伟, 张萌, 等. 2022年ESC/ERS肺动脉高压指南血流动力学诊断标准修订对肺动脉高压诊断的影响[J]. 中华医学杂志, 2024, 104(42): 3903-3909. DOI: 10.3760/cma.j.cn112137-20240603-01254.
所有作者声明不存在利益冲突



























