
探讨CD34、CD2、CD56表达和FLT3-ITD突变在成人急性早幼粒细胞白血病(APL)中的预后价值。
分析2010年1月至2016年3月确诊的137例成人APL患者的免疫表型及分子学特点,探讨CD34、CD2、CD56表达及FLT3-ITD突变与初诊WBC、完全缓解率、早期死亡率、复发率、总生存(OS)率及无病生存(DFS)率的关系。
①137例APL患者中,伴CD34表达者占26.3%,伴CD2表达者占25.5%,伴CD56表达者占10.2%,FLT3-ITD突变率为17.5%。CD34、CD2、CD56表达和FLT3-ITD突变在高危组患者中的发生率分别为43.2%、47.7%、18.2%和27.3%;在中/低危组患者中的发生率分别为18.3%、15.1%、6.5%和12.9%,差异均有统计学意义(χ2值分别为9.561、16.764、4.480、4.268,P值分别为0.002、<0.001、0.034、0.039)。②中位随访41个月,完全缓解率为96.9%,早期死亡率为6.6%,复发率为7.3%。与阴性者比较,伴CD34或CD2表达者的复发率增加(18.8%对3.3%,χ2=8.462,P=0.004;16.1%对4.3%,χ2=4.382,P=0.028);伴CD56表达或FLT3-ITD突变者早期死亡率增加(21.4%对4.9%,χ2=5.610,P=0.018;16.7%对4.4%,χ2=4.833,P=0.028)。③137例患者的OS率为88.3%,DFS率为84.7%;CD34、CD56表达或FLT3-ITD突变者的OS及DFS较阴性者差(P值均<0.05)。
在成人APL患者中,CD34、CD2、CD56表达及FLT3-ITD突变是一种不良预后因素。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
急性早幼粒细胞白血病(APL)是急性髓系白血病(AML)的一种特殊亚型,占AML的5%~8%[1,2],其特点是骨髓中异常早幼粒细胞增生,染色体有t(15;17)(q22;q12),形成PML-RARα融合基因,易伴出凝血功能异常及DIC。虽然APL患者5年的无病生存(DFS)率达76%~88%[3,4,5,6],但仍有5%~10%的患者早期死亡及13%~22%的患者复发[4,6,7],如何降低APL的早期死亡率及复发率是目前探讨的热点。为此,我们分析了6年来我院确诊的APL患者的免疫表型及分子学特征,探讨其与预后的关系。
2010年1月至2016年3月我院共确诊成人APL患者137例,男74例,女63例,中位年龄38(18~72)岁。发病时WBC>10×109/L 44例,WBC≤10×109/L 93例。所有患者均符合WHO(2008)MICM分型诊断标准,危险度分层标准参考文献[8]。
细胞免疫表型检查所用抗体包括CD2、cCD3、CD7、CD10、CD11b、CD13、CD14、CD15、CD19、CD20、CD33、CD34、CD56、CD123、CD117、MPO、HLA-DR等,采用美国BD公司生产的BD FACSCablibur流式细胞仪进行检测,膜抗表达率≥20%定义为阳性,胞质抗体表达率≥10%定义为阳性;所有患者均应用荧光定量PCR技术检测PML-RARα等基因转录;用PCR方法扩增目标基因FLT3-ITD的第14、15外显子,扩增产物用第一代DNA测序法测序,筛选突变。
所有患者采用全反式维甲酸(ATRA)+三氧化二砷(ATO)+蒽环类药物的三药诱导方案或ATRA+ATO双药诱导方案;诱导缓解后给予蒽环类药物治疗4个疗程,期间交替ATRA或ATO方案;常规预防中枢神经系统白血病(CNSL)。
参考文献[9]进行评价,早期死亡定义为自确诊至诱导治疗结束前任何原因引起的死亡事件。
随访截止于2016年5月31日,中位随访时间41(3~74)个月。
应用SPSS17.0软件进行统计学分析,符合正态分布的两组间均数比较采用t检验,非正态分布采用秩和检验,两组间率的比较采用卡方检验或Fisher确切概率检验,总生存(OS)、DFS采用Kaplan-Meier法分析并进行Breslow(B)检验,全部统计方法均采用双侧检验,P<0.05为差异有统计学意义。
137例APL患者中,伴有CD34表达者36例(26.3%),伴CD2表达者35例(25.5%),伴CD56表达者14例(10.2%),伴有FLT3-ITD突变者24例(17.5%)。CD34+、CD2+、CD56+及FLT3-ITD突变在高危组的比例显著高于中/低危组,详见表1。
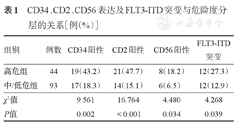
CD34、CD2、CD56表达及FLT3-ITD突变与危险度分层的关系[例(%)]
CD34、CD2、CD56表达及FLT3-ITD突变与危险度分层的关系[例(%)]
| 组别 | 例数 | CD34阳性 | CD2阳性 | CD56阳性 | FLT3-ITD突变 |
|---|---|---|---|---|---|
| 高危组 | 44 | 19(43.2) | 21(47.7) | 8(18.2) | 12(27.3) |
| 中/低危组 | 93 | 17(18.3) | 14(15.1) | 6(6.5) | 12(12.9) |
| χ2值 | 9.561 | 16.764 | 4.480 | 4.268 | |
| P值 | 0.002 | <0.001 | 0.034 | 0.039 |
137例APL患者,早期死亡9例(6.6%),完成诱导治疗的128例患者中CR 124例,CR率为96.9%,复发率为7.3%。伴CD34或CD2表达者的复发率明显高于表达阴性者(18.8%对3.3%,χ2=8.462,P=0.004;16.1%对4.3%,χ2=4.382,P=0.028);伴CD56表达者的早期死亡率明显高于CD56表达阴性者(21.4%对4.9%,χ2=5.610,P=0.018)(表2)。
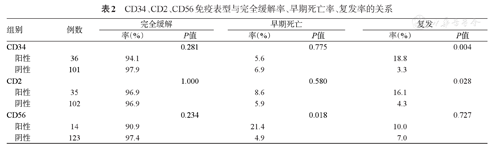
CD34、CD2、CD56免疫表型与完全缓解率、早期死亡率、复发率的关系
CD34、CD2、CD56免疫表型与完全缓解率、早期死亡率、复发率的关系
| 组别 | 例数 | 完全缓解 | 早期死亡 | 复发 | ||||
|---|---|---|---|---|---|---|---|---|
| 率(%) | P值 | 率(%) | P值 | 率(%) | P值 | |||
| CD34 | 0.281 | 0.775 | 0.004 | |||||
| 阳性 | 36 | 94.1 | 5.6 | 18.8 | ||||
| 阴性 | 101 | 97.9 | 6.9 | 3.3 | ||||
| CD2 | 1.000 | 0.580 | 0.028 | |||||
| 阳性 | 35 | 96.9 | 8.6 | 16.1 | ||||
| 阴性 | 102 | 96.9 | 5.9 | 4.3 | ||||
| CD56 | 0.234 | 0.018 | 0.727 | |||||
| 阳性 | 14 | 90.9 | 21.4 | 10.0 | ||||
| 阴性 | 123 | 97.4 | 4.9 | 7.0 | ||||
另外,我们观察到有52.8%的CD34表达者伴CD2表达;CD2表达者中也有54.3%的患者伴CD34表达;50%以上的CD34+CD2+者为高危患者,且复发率较高(表3)。
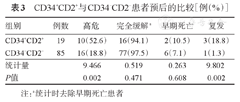
CD34+CD2+与CD34-CD2-患者预后的比较[例(%)]
CD34+CD2+与CD34-CD2-患者预后的比较[例(%)]
| 组别 | 例数 | 高危 | 完全缓解a | 早期死亡 | 复发 |
|---|---|---|---|---|---|
| CD34+CD2+ | 19 | 10(52.6) | 16(94.1) | 2(10.5) | 3(18.8) |
| CD34-CD2- | 85 | 16(18.8) | 77(97.5) | 6(7.1) | 1(1.3) |
| 统计量 | 9.466 | 0.519 | 0.263 | 9.802 | |
| P值 | 0.002 | 0.471 | 0.608 | 0.002 |
注:a统计时去除早期死亡患者
FLT3-ITD突变患者,往往还伴有CD34和CD2的高表达,且具有较高的早期死亡率;FLT3-ITD突变患者的复发率虽然也高于无突变者,但差异无统计学意义(表4)。
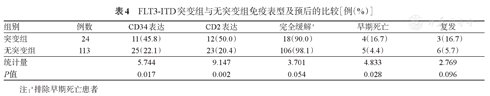
FLT3-ITD突变组与无突变组免疫表型及预后的比较[例(%)]
FLT3-ITD突变组与无突变组免疫表型及预后的比较[例(%)]
| 组别 | 例数 | CD34表达 | CD2表达 | 完全缓解a | 早期死亡 | 复发 |
|---|---|---|---|---|---|---|
| 突变组 | 24 | 11(45.8) | 12(50.0) | 18(90.0) | 4(16.7) | 3(16.7) |
| 无突变组 | 113 | 25(22.1) | 23(20.4) | 106(98.1) | 5(4.4) | 6(5.7) |
| 统计量 | 5.744 | 9.147 | 3.701 | 4.833 | 2.769 | |
| P值 | 0.017 | 0.002 | 0.054 | 0.028 | 0.096 |
注:a排除早期死亡患者
随访至2016年5月31日,137例患者的OS率为88.3%,DFS率为84.7%。CD34+、CD56+及FLT3-ITD突变者的OS率分别为77.8%、71.4%、70.8%,而CD34-、CD56-及无FLT3-ITD突变者分别为92.1%、90.2%、92.0%,差异有统计学意义(χ2值分别为3.910、5.903、9.272,P值分别为0.048、0.015、0.002);CD34+、CD56+及FLT3-ITD突变者的DFS率分别为72.2%、71.4%、70.8%,而CD34-、CD56-及无FLT3-ITD突变者分别为89.1%、86.2%、87.6%,差异有统计学意义(χ2值分别为4.659、3.848、5.566,P值分别为0.031、0.050、0.018);但CD2+患者与CD2-患者的OS率分别为82.9%和90.2%(χ2=1.312,P=0.252),DFS率分别为77.1%和87.3%(χ2=1.643,P=0.200),差异均无统计学意义。
由于ATRA和ATO的应用,APL的疗效已经得到了很大提高,是目前治愈率最高的白血病类型,但仍有5%~10%的早期死亡率及13%~22%的复发率[4,6,7],如何降低早期死亡率及复发率是目前APL研究热点。我们在临床工作中发现,部分成人APL患者除了表达典型的CD13、CD33、CD117和MPO外,还常伴有CD34、CD2、CD56表达及FLT3-ITD突变,且这些患者往往预后不佳。
CD34是造血干/祖细胞的特征性标志,常在急性淋巴细胞白血病、AML-M1、AML-M2、AML-M4中高表达,而典型的APL不表达或弱表达CD34。我们的研究中有26.3%的APL患者表达CD34,CD34表达者往往伴有高WBC及高复发率,OS及DFS也劣于CD34阴性者,但CR率及早期死亡率两者相似,与国外报道一致[10,11]。我们还发现,CD34表达者中有一半的患者表达CD2,而CD34+CD2+者中有50%以上为高危组患者,且复发率较高,国外也有报道称CD34+CD2+患者颗粒变异型(M3v)的比例高于CD34-CD2-者[10,11,12],这些可能说明CD34+CD2+APL来源于更原始细胞的恶变。
CD2是T淋巴细胞上分布的一种绵羊红细胞受体,与T淋巴细胞的活性和增殖有关,一部分AML也可以表达CD2,以APL最为常见。我们的研究结果显示,CD2表达率为25.5%,其表达者也往往伴有高WBC及高复发率,但CR率、早期死亡率、OS及DFS与CD2阴性者没有明显区别,与文献[13]结果类似。
CD56是一种神经黏附分子,也是NK细胞的相关抗原,主要表达在NK细胞上,正常情况下CD56并不表达于骨髓造血细胞,尤其是粒系表面。我们的研究结果显示成人APL患者CD56的表达率为10.2%,且CD56表达者常伴有高WBC及较高的早期死亡率,OS及DFS也较CD56阴性者偏低,与多数报道一致[14,15,16]。虽然在我们的研究中CD56表达者的缓解率及复发率与阴性者没有区别,但日本Ono等[15]报道,CD56表达者的累积复发率高达53.8%,明显高于CD56阴性者(28.9%)。
FLT3-ITD基因突变是AML公认的预后不良因素。FLT3-ITD基因突变在APL患者中的发生率为12%~38%[10,17],其在APL中的预后价值尚有争议,多数报道显示FLT3-ITD突变是APL预后不良的因素之一[18,19,20]。Lucena-Araujo等[19]的研究表明,FLT3-ITD突变者具有高WBC及较高的早期死亡率,OS和DFS也低于非突变者。我们的研究结果显示FLT3-ITD基因突变在APL患者中的发生率为17.5%,FLT3-ITD突变者的WBC、早期死亡率偏高,且FLT3-ITD突变者往往还伴有CD34和CD2的高表达,OS及DFS也较无突变者差,是APL预后的不良因素之一。
综上所述,CD34、CD2、CD56表达或FLT3-ITD突变的成人APL患者多表现为高WBC;伴有CD34或CD2表达者复发率偏高,伴CD56表达或FLT3-ITD突变者早期死亡率偏高;伴CD34、CD56表达或FLT3-ITD突变者,OS及DFS率偏低。CD34、CD2、CD56表达及FLT3-ITD突变是APL预后不良的因素之一。



























