
通过间接测热法测定机械通气患儿静息能量消耗,研究其能量代谢特点和喂养状态,为改进营养支持策略提供依据。
以2013年2月至2013年11月入住PICU,符合间接测热条件的37例机械通气患儿为研究对象,自符合测定条件起第1、4、7、10、14和21天测定静息能量消耗(measurement of resting energy expenditure,MREE),运用Schofield-HTWT公式计算预测静息能量消耗值(predicted resting energy expenditure,PREE),并统计每日热量摄入值。按MREE/PREE比值评定代谢状态:低代谢(<90%)、正常代谢(90%~110%)和高代谢(>110%)。按热量摄入值/MREE比值评定喂养状态:喂养不足(<90%)、喂养适当(90%~110%)和喂养过度(>110%)。
37例危重症儿童机械通气第1天,15例(40.5%)为低代谢,9例(24.3%)为正常代谢,13例(35.1%)为高代谢;机械通气第7天,呈高代谢状态患儿比例增加至46.7%,但较第1天无统计学差异(χ2=0.516,P=0.972)。营养支持应用率为81.1%;实施营养支持者,累计实施间接测热82次,每日热量摄入值为(33.4±22.2)kcal/(kg·d),显著低于MREE水平[(53.7±17.4)kcal/(kg·d)](t=6.505,P<0.01)。在实施营养支持过程中,机械通气患儿有62 d(75.6%)喂养不足,8 d(9.8%)喂养适当,12 d(14.6%)喂养过度。
PICU滞留期间机械通气患儿能量代谢状态不断变化,且PICU滞留期间有近90%的时间里患儿喂养不达标。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
合理的营养支持能保护肠黏膜屏障功能,提高危重症抢救成功率,对患者的康复及减少并发症至关重要[1],已成为危重病患者器官功能支持治疗的一个重要组成部分。既往以静息能量消耗预测公式估算的静息能量消耗值(predicted resting energy expenditure,PREE)指导热量供应,但这些依据健康人群数据库(其中包含极少儿童)推算出的预测公式,如White公式、Schofield公式和世界卫生组织标准公式等,难以准确推算危重症儿童真正热量所需。因此,采用预测值指导热量供应可能造成喂养不足或喂养过度,其累积效应可能导致热量显著失衡,引发营养相关并发症,增加住院天数[2,3]。美国肠外肠内营养学会推荐采用间接测热法动态监测患儿的实际静息能量消耗值(measurement of resting energy expenditure,MREE),个体化指导营养方案制定[4]。本研究采用间接测热法计算患儿MREE,评定其能量代谢状态和喂养状态,分析能量代谢状态与临床结局的关系,为机械通气患儿制定合理的营养支持奠定基础。
选择2013年2月至2013年11月上海儿童医学中心PICU收治的37例机械通气危重症儿童为研究对象。入选标准:(1)年龄:1个月~18岁,纠正胎龄大于41周的早产儿。(2)符合间接测热法纳入标准[3,4]的机械通气患儿:体重指数小于第5百分位或大于第85百分位;非预期的体重降低或增加>10%;临床疑似喂养不足或过度喂养;临床怀疑存在持续炎性状态(如肿瘤、全身炎症反应综合征等);与代谢变化相关的疾病状态(如惊厥持续状态、甲状腺功能亢进或自主神经异常等);PICU滞留时间>4周;不明原因的撤机困难或辅助通气逐步升级。排除标准:(1)入PICU 48 h内诊断脑死亡或疑似脑死亡者;(2)气管插管管道不通畅;(3)呼吸机管路漏气,即吸气流量与呼气流量相差≥15%;(4)放置胸腔引流管或患有支气管胸膜瘘者;(5)吸入氧浓度≥60%;(6)应用高频振荡通气或体外膜肺氧合器者;(7)病情恶化需不间断的床旁复苏者。研究方案经由本院伦理委员会批准,批件登记号:SCMCIRB-K2013002。
本研究应用美国麦加菲营养能量代谢测定系统获取MREE。患儿于测试前禁食2 h以上,安静平卧至少30 min以上(30 min内无医源性操作,如吸痰、拍背等)开始测试。每次测量时间至少30 min,测量过程中受试者需达稳态,即至少连续5 min内每分钟氧耗量和CO2产生量差异≤10%,且呼吸商波动幅度≤5%[5]。MREE取达到稳态后30 min的平均测量值。
入选患儿于入PICU 24 h内参照WHO公布的正常儿童及青少年生长标准[6,7],采用WHO Anthro和WHO AnthroPlus软件获取年龄别身高(length/height for age Z-score,HAZ)、年龄别体重(weight for age Z-score,WAZ)、身高别体重(weight for height Z-score,WHZ)和年龄别体重指数(body mass index for age Z-score,BAZ)数值,上述任一指标<-2判定为营养不足,而WAZ>+2(适用于0~5岁)或BAZ>+1(适用于5~18岁)为超重。存在营养不足或超重者判定为营养不良,其中Z值<-3或>+3为重度营养不良。对入PICU时年龄≤24个月伴有早产出生史患儿均进行年龄校正。校正年龄=测量时年龄-(40周-实际孕周)。测量体重采用电子秤;身长或身高采用身长测量床或身高测量计。体重测定校正至±0.1 kg,身高标尺校正至±0.5 cm。
所有入选患儿自符合间接测热法纳入标准[3,4]的第1、4、7、10、14和21天时应用代谢车(The MedGrapics CCM/D System能量代谢测定系统)对受试者实施间接测热法,测得数据分别记为MREE1、MREE4、MREE7、MREE10、MREE14和MREE21,同时采用Schofied-HTWT公式[8](表1)推算PREE。
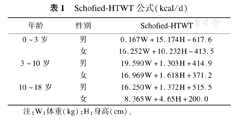
Schofied-HTWT公式(kcal/d)
Schofied-HTWT公式(kcal/d)
| 年龄 | 性别 | Schofied-HTWT |
|---|---|---|
| 0~3岁 | 男 | 0.167W+15.174H-617.6 |
| 女 | 16.252W+10.232H-413.5 | |
| 3~10岁 | 男 | 19.590W+1.303H+414.9 |
| 女 | 16.969W+1.618H+371.2 | |
| 10~18岁 | 男 | 16.250W+1.372H+515.5 |
| 女 | 8.365W+4.65H+200.0 |
注:W:体重(kg);H:身高(cm)。
评估患儿入PICU 24 h内的第三代小儿死亡危险评分(pediatric risk of mortality score,PRISM Ⅲ)[11],监测患儿住院期间是否发生医院感染[12]、机械通气时间、是否发生多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)[13]、PICU滞留时间、住院时间和住院费用等,随访出PICU后28 d病死率。
采用SPSS 17.0进行统计学分析,正态分布计量资料以均数±标准差( ±s)表示,采用方差分析或t检验,非正态分布计量资料以中位数(四分位数间距)[M(IQR)]表示,采用秩和检验。计数资料以率表示,采用χ2检验。P<0.05表示差异有统计学意义。
±s)表示,采用方差分析或t检验,非正态分布计量资料以中位数(四分位数间距)[M(IQR)]表示,采用秩和检验。计数资料以率表示,采用χ2检验。P<0.05表示差异有统计学意义。
本研究纳入37例机械通气患儿,其中男20例,女17例;平均年龄(76.1±57.7)个月;机械通气时间7 d(2~17 d),PICU滞留天数为13 d(7~22.5 d);6例(16.2%)发生医院感染;出PICU后28 d病死率为29.7%(11/37)。原发病包括血液肿瘤疾病合并严重脓毒症18例、合并肿瘤溶解综合征1例;中枢神经系统疾病(中枢感染、颅内出血、急性播散性脑脊髓炎和吉兰-巴雷综合征)9例;呼吸系统疾病(重症肺炎)4例;心血管疾病(心肌炎和心肌病) 2例;外科术后(淋巴瘤活检术)2例和溺水1例。
入PICU时机械通气患儿营养不良患病率为29.7%(11/37),重度营养不良占13.5%(5/37)。出PICU时营养不良患病率达40.5%(15/37),重度营养不良占21.6%(8/37),与入PICU时比较,差异均无统计学意义(Fisher法,P=0.465、P=0.543)。出PICU时HAZ、WAZ、WHZ、BAZ显著低于入PICU时水平(P均<0.05),见表2。
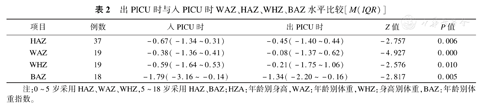
出PICU时与入PICU时WAZ、HAZ、WHZ、BAZ水平比较[M(IQR)]
出PICU时与入PICU时WAZ、HAZ、WHZ、BAZ水平比较[M(IQR)]
| 项目 | 例数 | 入PICU时 | 出PICU时 | Z值 | P值 |
|---|---|---|---|---|---|
| HAZ | 37 | -0.67(-1.34~0.31) | -0.45(-1.40~0.44) | -2.757 | 0.006 |
| WAZ | 19 | -0.38(-1.36~0.41) | -0.08(-1.37~0.62) | -4.927 | 0.000 |
| WHZ | 19 | -0.59(-1.64~0.53) | -0.21(-1.75~1.06) | -2.576 | 0.010 |
| BAZ | 18 | -1.79(-3.16~-0.14) | -1.34(-2.20~-0.16) | -2.817 | 0.005 |
注:0~5岁采用HAZ、WAZ、WHZ,5~18岁采用HAZ、BAZ;HZA:年龄别身高,WAZ:年龄别体重,WHZ:身高别体重,BAZ:年龄别体重指数。
根据Schofied-HTWT公式预测PREE(按每kg换算成PREE)为(48.6±10.8)kcal/(kg·d),于机械通气后第1、4、7、10、14、21天共进行82次间接测热,计算出MREE为(51.7±18.5)kcal/(kg·d),每位患儿的MREE如图1所示。
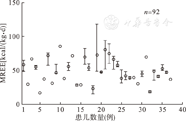

圈代表每位入选患儿通过间接测热法获取的实际能量消耗中位数值;MREE:实际静息能量消耗值。
比较不同时间点MREE与PREE(表3),40.5%患儿的MREE1小于PREE 90%,21.6%患儿的MREE1处于PREE 90%~110%之间,37.8%患儿的MREE1大于PREE 110%,机械通气第1天患儿能量代谢以低代谢状态为主;机械通气第7天,呈高代谢状态患儿比例有所增加(达46.7%),但差异不具有统计学意义(χ2=0.516,P=0.972)。
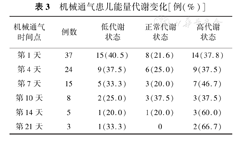
机械通气患儿能量代谢变化[例(%)]
机械通气患儿能量代谢变化[例(%)]
| 机械通气时间点 | 例数 | 低代谢状态 | 正常代谢状态 | 高代谢状态 |
|---|---|---|---|---|
| 第1天 | 37 | 15(40.5) | 8(21.6) | 14(37.8) |
| 第4天 | 24 | 9(37.5) | 6(25.0) | 9(37.5) |
| 第7天 | 15 | 5(33.3) | 3(20.0) | 7(46.7) |
| 第10天 | 8 | 2(25.0) | 3(37.5) | 3(37.5) |
| 第14天 | 5 | 1(20.0) | 1(20.0) | 3(60.0) |
| 第21天 | 3 | 1(33.3) | 0 | 2(66.7) |
按MREE1/PREE水平将入选患儿分为低代谢组、正常代谢组、高代谢组,低代谢组患儿年龄显著高于另外两组(P=0.018)。正常代谢组的男性比例显著高于高代谢组(P=0.001),且正常代谢组合并休克比例显著高于高代谢组(P<0.05)。而三组间机械通气天数、PICU滞留天数、总住院天数、医院感染比例、住院费用和出PICU 28 d病死率无明显差异(P>0.05),见表4。
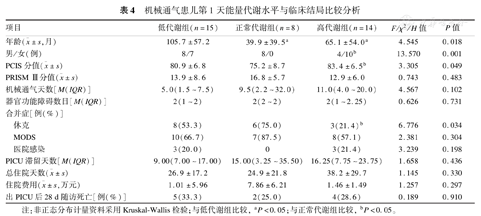
机械通气患儿第1天能量代谢水平与临床结局比较分析
机械通气患儿第1天能量代谢水平与临床结局比较分析
| 项目 | 低代谢组(n=15) | 正常代谢组(n=8) | 高代谢组(n=14) | F/χ2/H值 | P值 | |
|---|---|---|---|---|---|---|
年龄( ±s,月) ±s,月) | 105.7±57.2 | 39.9±39.5a | 65.1±54.0a | 4.545 | 0.018 | |
| 男/女(例) | 8/7 | 8/0 | 4/10b | 13.570 | 0.001 | |
PCIS分值( ±s) ±s) | 80.9±6.8 | 75.2±8.7 | 83.4±6.5b | 3.305 | 0.049 | |
PRISM Ⅲ分值( ±s) ±s) | 13.9±8.6 | 16.8±5.7 | 12.9±6.0 | 0.743 | 0.483 | |
| 机械通气天数[M(IQR)] | 5.0(1.5~7.5) | 9.5(2.2~32.0) | 11.0(4.0~20.0) | 4.567 | 0.102 | |
| 器官功能障碍数目[M(IQR)] | 2(1~2) | 2(2~2) | 2(1~2.25) | 0.626 | 0.731 | |
| 合并症[例(%)] | ||||||
| 休克 | 8(53.3) | 6(75.0) | 3(21.4)b | 6.776 | 0.034 | |
| MODS | 10(66.7) | 7(87.5) | 8(57.1) | 2.381 | 0.304 | |
| 医院感染 | 3(20.0) | 0 | 3(21.4) | 3.239 | 0.198 | |
| PICU滞留天数[M(IQR)] | 9.00(7.00~17.00) | 15.00(3.25~35.50) | 16.25(7.75~23.75) | 1.658 | 0.436 | |
总住院天数( ±s) ±s) | 26.9±17.2 | 24.9±21.8 | 38.2±29.7 | 1.145 | 0.330 | |
住院费用( ±s,万元) ±s,万元) | 1.01±5.96 | 7.86±6.21 | 1.46±1.49 | 1.257 | 0.297 | |
| 出PICU后28 d随访死亡[例(%)] | 5(33.3) | 2(25.0) | 4(28.6) | 0.189 | 0.910 | |
注:非正态分布计量资料采用Kruskal-Wallis检验;与低代谢组比较,aP<0.05;与正常代谢组比较,bP<0.05。
本研究共纳入37例机械通气患儿,21例(56.8%)采用肠内营养,5例(13.5%)采用肠外营养,4例(10.8%)采用肠内和肠外混合喂养,另有7例(18.9%)因病情不稳定持续禁食,且未给予肠外营养。
在PICU滞留期间,30例(81.1%)患儿应用营养支持,累计实施间接测热82次,计算MREE为(53.7±17.4)kcal/(kg·d),而每日热量摄入值为(33.4±22.2)kcal/(kg·d),显著低于MREE水平,差异有统计学意义(t=6.505,P<0.001)。在实施营养支持过程中,机械通气患儿有62 d(75.6%)热量摄入低于MREE 90%,提示喂养不足;8 d(9.8%)热量摄入处于MREE 90%~110%之间,提示喂养适当;12 d(14.6%)热量摄入高于MREE 110%,提示喂养过度。
危重症儿童普遍存在营养不良,已有研究表明营养不良与临床结局不良存在相关性,且合理的营养支持有助于疾病恢复[14,15]。因此,营养支持是救治危重症儿童的一个重要组成部分,营养支持目标是针对那些无法经口摄入足够热量者,以治疗营养不良或预防营养状况恶化[16]。
在临床实践中,由于静息能量消耗预测公式难以准确计算危重症儿童能量消耗,且危重症儿童受疾病状态、药物等因素影响,能量代谢状态也在不断发生着变化。本研究共纳入37例机械通气危重症儿童,多数存在基础疾病,其中血液肿瘤疾病占51.4%,监测其机械通气后能量代谢变化,发现患儿机械通气第1天以低代谢状态(40.5%)为主,而自第7天起,患儿的能量代谢转变成以高代谢状态(46.7%)为主。这与Oosterveld等[9]和Mehta等[17]研究结果相似。
对于能量代谢状态不断变化着的危重症儿童,合理的热量供应成为营养支持的一个重要组成部分。既往多采用呼吸商(respiratory quotient,RQ)评价热量供应是否充足,但是以RQ<0.85判定喂养不足,敏感性和特异性分别为27%和87%;以RQ>1.0判定喂养过度,敏感性和特异性分别为21%和98%,故推荐采用热量摄入与实际热量消耗的比值判定喂养状态[18]。本研究动态监测了30例应用营养支持的机械通气危重症患儿能量消耗变化(共计82次),并记录其每日热量摄入情况,结果显示喂养不足、喂养适当和喂养过度比例分别为75.6%、9.8%和14.6%。这与Oosterveld等[9]和de Oliveira Iglesias等[10]研究结果相似。亦有研究报道,由于临床医师高估了危重症儿童能量消耗,或是疾病状态、镇静镇痛药物应用等引起的能量需求改变,或是液体超载,危重症儿童在实施营养支持中出现了喂养过度[17,18,19]。
本研究通过间接测热法计算出机械通气危重症儿童的MREE均值为(51.7±18.5)kcal/(kg·d),高于Dokken等[18]和Taylor等[19]报道的MREE水平,分别为37.2 kcal/(kg·d)[16.8~66.4 kcal/(kg·d)]和37.2 kcal/(kg·d)[11.9~66.6 kcal/(kg·d)]。这可能与入选患儿的年龄组成、疾病种类和测定时间跨度有关。本研究的入选患儿年龄均值为(76.1±57.7)个月,高于Dokken等[18]和Taylor等[19]研究中入选患儿年龄,分别为8.8岁(0.8~15.8岁)和15.5个月(3~168个月)。Mayer等[20]对39例处于第一次缓解期的急性淋巴细胞白血病患儿进行调查,并与正常同龄儿对照,结果发现,治疗后较治疗前肥胖患病率显著增高,接受头部放疗患儿较未放疗患儿,其MREE水平显著减低,同时伴机体活动量减少。Tan等[21]对53例急性白血病患儿在化疗诱导期及巩固期的营养状况和膳食情况进行了调查研究,并以同地区53名健康儿童作为对照,结果连续3 d的膳食调查显示,白血病患儿组的膳食热量、蛋白质摄入明显低于对照组(P<0.01);但白血病患儿组的超重(BAZ>1)或肥胖(BAZ>2)患病率达24.5%,高于对照组的13.2%。本研究采用间接测热法随访机械通气患儿近3周的能量消耗变化,纳入病例以血液肿瘤疾病合并严重脓毒症为主,且大多数患儿处于化疗后骨髓抑制期,肿瘤细胞代谢状况、化疗所使用的细胞毒性药物及机体对严重脓毒症的急性期应答等都可能对机体能量代谢状态产生影响。
尽管本研究中受试患儿营养支持应用率达81.1%,但出PICU时HAZ、WAZ、WHZ和BAZ明显低于入PICU时水平(P均<0.05),这提示危重症儿童在PICU滞留期间,营养状况呈恶化趋势。这考虑与每日摄入热量不足有关,一方面,危重症儿童因病情不稳定、喂养不耐受或液量限制,故降低处方热量;另一方面,因病情评估和治疗所需,影像学检查和有创操作颇多,造成喂养中断,影响处方热量完成。
综上,Schofied-HTWT公式无法准确预测机械通气患儿PREE,在机械通气期间,患儿的能量代谢状态并非持续不变,且普遍存在喂养不足。尽管我们可采用间接测热法动态监测患儿的MREE,但绝大多数危重症儿童因疾病、治疗措施等因素影响,如应激性溃疡、肠麻痹、内环境紊乱、肝功能损害,限液、各类有创操作等,无法实施肠内和肠外营养。危重症儿童营养支持的合理有效实施仍是个亟待解决的难题。



























