
评估伴发畸形的婴儿喉软化症的转归及中长期预后情况,探讨婴儿喉软化症的临床管理规范。
回顾性收集2013年1月至2015年12月在我院确诊的中-重度喉软化症婴幼儿的临床资料及随访结果。将这些患儿分为伴发畸形组(37例)及不伴发畸形组(19例)。
56例喉软化患儿纳入研究。伴发畸形组呼吸症状消失月龄[(10.00±3.56)个月]大于不伴发畸形组[(7.89±3.03)个月],差异有统计学意义(P<0.05)。伴发畸形组患儿在确诊后3、6及12个月时的体重百分位明显低于不伴发畸形组(P<0.05)。而确诊后24个月两组患儿的体重百分位比较差异无统计学意义。伴发畸形组共有5例患儿接受声门上成形术,其中1例最终需行气管切开术;不伴发畸形组共有3例患儿接受声门上成形术。
中-重度喉软化患儿呼吸症状及体格发育落后均可随月龄增长而逐渐改善,目前没有证据提示伴发畸形的此类患儿需要更积极的声门上成形术。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
喉软化症(laryngomalacia)是最常见的喉先天性畸形,也是婴幼儿非感染性喉鸣的最常见原因。其解剖变异在于喉的声门上结构(杓突、杓会厌襞、会厌)软弱,部分或全部随吸气向声门内塌陷,导致呼吸道变窄,产生喉鸣、呼吸困难、吞咽困难等。中-重度喉软化可引致生长发育迟缓、呼吸暂停,甚至出现危及生命的呼吸事件。喉软化症婴儿常伴有先天性心脏病、气道结构异常及染色体异常等先天性畸形,伴发畸形可加重呼吸症状,导致生长发育停滞,对于这类患儿是否应在治疗伴发畸形的同时更积极地进行声门上成形术等手术治疗,改善呼吸及喂养状况,目前国内未见相关研究报道。现对我院近年诊治的中-重度喉软化症婴儿的临床资料及随访情况进行回顾性分析,报道如下。
回顾性分析2013年1月至2015年12月因喉鸣、气促等呼吸症状在我院NICU、PICU住院的0~12月龄患儿的临床资料。全部患儿行纤维支气管镜检查,经儿科医师及耳鼻喉科医师共同证实存在明显声门上组织塌陷,以2007年Thompson[1]提出的喉软化严重程度分类为基础,临床诊断为中-重度婴幼儿喉软化症者,进入观察队列,详细采集病史、症状资料及伴发畸形情况,临床跟踪随访至少3个月以上。
纤维喉镜/支气管镜是确诊喉软化的金标准。依据支气管镜检查所见,参考Olney等[2]的标准进行诊断,诊断要点包括:杓突组织肥厚,黏膜冗余;杓会厌皱襞短;会厌卷曲呈"Ω"形或管状,两侧明显遮盖声门;会厌薄而软,吸气时向声门塌陷,甚至像活瓣样被吸入声门等。
以Thompson[1]提出的喉软化严重程度分类为基础,按存在的症状分为轻、中及重度。轻度患儿因症状轻微,不需特殊处理故排除在本次研究之外,中度症状包括吸气性喉鸣合并下列症状之一:喂养困难伴或不伴体重减轻但未达生长发育停滞,喂养时呛咳,反复反流,口周发绀,不需要药物治疗的间歇性呼吸困难或窒息发作。重度症状包括伴威胁生命的吸气性喉鸣合并下列症状之一:生长发育迟缓(体重小于同龄儿第5百分位),需医学干预的发绀及呼吸困难,继发性漏斗胸,低氧血症,肺动脉高压及肺源性心脏病。
经纤维支气管镜检查确诊为非喉软化者及轻度喉软化者。
采用我院OLYMPUS BF-XP260型电子支气管镜(镜身外径2.8 mm),BF-XP60及BF-3C40光学支气管镜(外径分别为2.8 mm、3.6 mm),配合CLV-260及CLK-4处理器及电脑图文处理系统。检查时患儿取仰卧位,避免使用镇静剂,经右侧鼻道进镜通过鼻腔放置在喉部上方,动态观察喉部情况,确定声门上组织塌陷的部位和程度。在2%利多卡因局部麻醉,酌情使用咪唑安定(力月西)镇静后支气管镜再次进入气道,观察声门下、气管及支气管的情况,以明确气道的其他畸形。
伴发畸形患儿按所涉及系统分别完善心脏彩超、胸部CT、消化道造影、头颅MRI、染色体及基因测序等检查明确畸形类型。
符合入组条件的患儿根据是否存在伴发畸形分为伴发畸形及不伴发畸形两组,分别记录患儿基本情况,出生史及既往患病史,喉鸣、呼吸困难、喂养困难、生长发育落后等症状情况。初诊后均给予相应的对症治疗,包括头高脚低俯卧位,呼吸困难者氧疗或呼吸支持,使用高热卡配方奶/母乳强化剂,抗酸抗反流治疗,喂养困难或伴发唇腭裂者行鼻饲管喂养等。全部患儿均安排特定的儿科医师定期随访,记录初诊时及初诊后3个月、6个月、12个月、24个月患儿的体重变化,矫正胎龄40周前采用Fenton-2013早产儿生长曲线,40周后参照WHO儿童生长标准曲线[3]将体重数值转变成同月龄体重百分位数;记录呼吸症状的改变,其他伴发畸形的治疗情况等,根据患儿呼吸症状的变化调整治疗方案;记录最终需行声门上成形术、气管切开术等手术情况。
采用SPSS 23.0统计学软件对相关数据行统计分析,符合正态分布的计量资料以均数±标准差( ±s)表示,采用独立样本t检验;偏态分布的计量资料以P50 (P25~P75)表示,采用非参数检验;计数资料采用卡方检验或Fisher确切概率法。P<0.05为差异有统计学意义。
±s)表示,采用独立样本t检验;偏态分布的计量资料以P50 (P25~P75)表示,采用非参数检验;计数资料采用卡方检验或Fisher确切概率法。P<0.05为差异有统计学意义。
研究期间共有56例患儿符合条件进入观察队列,伴发其他畸形患儿37例(66.1%),其中36例为心脏畸形或(和)气道畸形,15例为多发畸形;心脏畸形23例(室间隔缺损9例,动脉导管未闭4例,主动脉弓病变3例,法洛四联症2例,完全性心内膜垫缺损1例,完全性大血管转位1例,完全性肺静脉异位连接1例,肺动脉吊带1例,复杂先天性心脏病1例),最终心脏外科手术13例;气道畸形22例(小下颌6例,咽喉部囊肿5例,先天性气管狭窄3例,气管化支气管3例,唇腭裂3例,声门活动受限1例,舌根后坠1例),染色体及基因异常4例,消化道畸形3例,耳廓、外耳道畸形2例,神经系统异常1例,颈部血管瘤伴KM综合征1例;不伴发畸形者19例(33.9%)。
最终死亡3例,病死率为5.4%,均为伴发畸形组(1例为重度主动脉狭窄、重度肺动脉高压、左主支气管狭窄,1例为完全性心内膜垫缺损、重度肺动脉高压、气管化支气管,均为家长放弃心脏手术后反复肺炎、呼吸循环衰竭死亡;1例为室间隔缺损、气管化支气管并支气管狭窄,先后行室间隔缺损修补及支撑喉镜下CO2激光喉狭窄扩张术,术后持续呼吸困难,反复肺炎,呼吸衰竭死亡);失访患儿7例,其中4例出院后失访,1例随访至2个月后失访,2例随访至3个月后失访。
两组患儿的性别、出生体重、是否早产、症状出现的日龄、初诊体重、喉软化分型等临床资料比较差异无统计学意见(P>0.05),见表1。
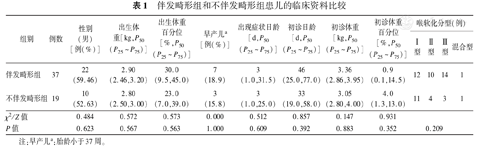
伴发畸形组和不伴发畸形组患儿的临床资料比较
伴发畸形组和不伴发畸形组患儿的临床资料比较
| 组别 | 例数 | 性别(男) [例(%)] | 出生体重[kg,P50 (P25~P75)] | 出生体重百分位[%,P50 (P25~P75)] | 早产儿a [例(%)] | 出现症状日龄[d,P50 (P25~P75)] | 初诊日龄[d,P50 (P25~P75)] | 初诊体重[kg,P50 (P25~P75)] | 初诊体重百分位[%,P50 (P25~P75)] | 喉软化分型(例) | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Ⅰ型 | Ⅱ型 | Ⅲ型 | 混合型 | ||||||||||
| 伴发畸形组 | 37 | 22 (59.46) | 2.90 (2.46,3.20) | 30.0 (9.5,45.0) | 7 (18.9) | 3 (1.0,31.5) | 46 (25.0,77.0) | 3.36 (2.86,3.95) | 0.9 (0.1,14.5) | 12 | 10 | 14 | 1 |
| 不伴发畸形组 | 19 | 10 (52.63) | 2.80 (2.50,3.00) | 23.0 (7.0,39.0) | 3 (15.8) | 3 (1.0,25.0) | 33 (19.0,58.0) | 3.05 (2.80,4.00) | 4.0 (1.3,13.0) | 11 | 4 | 3 | 1 |
| χ2/Z值 | 0.484 | 0.572 | 0.573 | 0.000 | 0.512 | 0.857 | 0.147 | 0.931 | |||||
| P值 | 0.623 | 0.567 | 0.563 | 1.000 | 0.609 | 0.392 | 0.883 | 0.352 | 0.209 | ||||
注:早产儿a:胎龄小于37周。
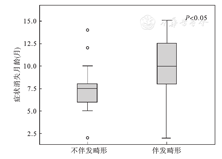
不伴发畸形组(n=18)呼吸症状消失月龄为(7.89±3.03)个月;伴发畸形组(n=31)呼吸症状消失月龄为(10.00±3.56)个月。两组间差异有统计学意义(t=2.11,P=0.04),伴发畸形组呼吸症状消失月龄大于不伴发畸形组,见图1。

两组患儿确诊后3、6及12个月时的体重比较差异有统计意义(P<0.05),伴发畸形组患儿确诊后3、6及12个月时的体重百分位明显低于不伴发畸形组。而确诊后24个月两组患儿的体重百分位比较差异无统计学意义(P>0.05),见表2。
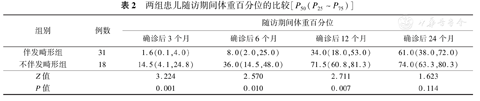
两组患儿随访期间体重百分位的比较[P50(P25~P75)]
两组患儿随访期间体重百分位的比较[P50(P25~P75)]
| 组别 | 例数 | 随访期间体重百分位 | |||
|---|---|---|---|---|---|
| 确诊后3个月 | 确诊后6个月 | 确诊后12个月 | 确诊后24个月 | ||
| 伴发畸形组 | 31 | 1.6(0.1,4.0) | 8.0(2.0,25.0) | 34.0(18.0,53.0) | 61.0(38.0,72.0) |
| 不伴发畸形组 | 18 | 14.5(4.1,24.8) | 36.0(14.5,48.0) | 71.5(60.8,81.3) | 74.0(63.3,80.3) |
| Z值 | 3.224 | 2.570 | 2.711 | 1.623 | |
| P值 | 0.001 | 0.010 | 0.007 | 0.114 | |
伴发畸形组共有5例接受声门上成形术,其中1例最终需行气管切开术;不伴发畸形组共有3例接受了声门上成形术,手术指征均为阻塞性呼吸困难需呼吸支持。两组患儿最终需手术治疗比例差异无统计学意义(P>0.05),见表3。
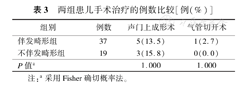
两组患儿手术治疗的例数比较[例(%)]
两组患儿手术治疗的例数比较[例(%)]
| 组别 | 例数 | 声门上成形术 | 气管切开术 |
|---|---|---|---|
| 伴发畸形组 | 37 | 5(13.5) | 1(2.7) |
| 不伴发畸形组 | 19 | 3(15.8) | 0(0.0) |
| P值a | 1.000 | 1.000 |
注:a采用Fisher确切概率法。
喉软化是婴儿期常见的喉部疾病,是婴儿喘鸣的最常见原因,不使用镇静的纤维喉镜/纤维支气管镜检查可明确诊断,大部分病例的喘鸣症状有自限倾向,故无需手术干预[4,5]。而中-重度喉软化患儿因其严重、迁延的呼吸道症状,可能导致喂养困难、体格发育落后,需要密切的临床观察随访,以确定最佳的治疗方式及干预时机[6]。同时伴发其他畸形如气道结构异常、先天性心脏病、神经系统异常及潜在的胃食管反流等,往往与较差的临床结果联系在一起[7,8]。本研究中,伴发畸形组患儿有36例为心脏畸形或(和)气道畸形,因心脏增大、肺动脉高压、血管畸形压迫气道或气道先天发育畸形加重呼吸道症状,增加护理难度,导致疾病早期患儿体重明显落后;本研究最终死亡3例,总病死率为5.4%,均伴发心脏及气道畸形,导致呼吸循环衰竭而死亡。
Landry和Thompson[9]报道,不论是否伴发畸形,绝大多数中-重度喉软化患儿的呼吸症状都会逐渐改善。从图1可看出,本研究伴发畸形组的呼吸症状消失月龄相对较长,这是否意味伴发畸形组患儿在治疗伴发畸形的同时必须更积极地治疗喉软化?如何选择一个客观的量化指标评估喉软化的疗效至关重要。Preciado和Zalzal[10]早在2012年报道,判断喉软化治疗效果的潜在评估定量指标包括体重百分位和生长曲线的测量。因为体重容易被测量,而且是定量的,常反映婴幼儿的健康状况,因而本研究选取它作为主要的评价指标,为了便于比较不同月龄患儿的体格发育,将体重数值换算为WHO儿童生长标准曲线中同月龄体重百分位。
本研究通过随访监测及比较伴发畸形及不伴发畸形两组中-重度喉软化患儿的体重变化,评估组间干预治疗的合理时机与方式,探讨两组患儿疾病管理的规范。两组患儿在初诊时体重百分位P50均小于5.0,均存在生长发育停滞(表1)。在确诊后3个月、6个月、12个月及24个月时,两组患儿均出现了体重的正增长,但伴发畸形组在确诊后3个月、6个月、12个月的体重增长明显落后于不伴发畸形组,这可能与伴发畸形患儿的伴发疾病引致心肺负担加重、营养物质消耗增加、喂养困难改善缓慢有关;随着严重伴发畸形的矫治,缺氧纠正,氧耗减少,喂养好转,两组患儿的体重百分位在确诊后24个月差异已无统计学意义,最终两组患儿体重均增长良好(表2)。
目前,对重度喉软化进行手术干预被认为是主流方案,而且倾向于早期手术[11];Czechowicz和Chang[12]在一项回顾性研究中提出,在6月龄内行声门上成形术可以在术后获得更好的追赶性体重增长。我们认为对于呼吸道症状不严重,早期体重增长欠佳的中-重度喉软化患儿,声门上成形术并非必要。本研究的病例共有8例需进行声门上成形术,其中1例最终行气管切开术。手术指征均为阻塞性呼吸困难需呼吸支持。说明不管是否伴发畸形,声门上成形术的手术指征并无差异,提示伴发畸形组在治疗畸形的同时无需更积极地进行声门上成型手术。因喂养困难导致的体重不增甚至生长发育迟缓,可以通过改变喂养技巧如体位的改变,停留鼻胃管鼻饲,奶嘴的选择,看护者的经验,高热卡配方奶/母乳添加剂的应用等得以改善[13],并非绝对的手术指征。
综上所述,绝大部分中-重度喉软化患儿呼吸症状及体格发育均可逐渐改善,目前没有证据提示伴发畸形的此类患儿需要更积极的声门上成形术。
本研究中,伴发其他畸形共37例(66.1%),其中以心脏异常(41.1%)及气道畸形(39.3%)发生率最高。而且据报道,有8%~50%伴发畸形病例与多发畸形综合征有关[14]。Hamilton等[15]研究就发现,唐氏综合征儿童普遍存在喉气管支气管的异常。因此,确诊喉软化者进行完整的儿科临床检查,包括基因测序用以检测相关联的伴发疾病极为必要。本研究仅有4例患儿进行了基因测序,其中2例确诊22q11微缺乏综合征,1例确诊为唐氏综合征。此外,本研究对喉软化容易并发的阻塞性睡眠呼吸暂停综合征及吞咽功能障碍并没有做出有效的跟进,需在之后的研究中更加关注喉软化患儿的生活质量[16,17,18]。



























