
探讨小儿侧裂池蛛网膜囊肿伴发硬膜下血肿的临床特点、手术适应证和术式选择。
回顾性分析2005年7月至2015年8月,中国医科大学附属第一医院神经外科收治的50例小儿侧裂池蛛网膜囊肿伴硬膜下血肿患儿的临床资料,其中亚急性硬膜下血肿者20例,慢性硬膜下血肿者30例,所有患儿均行血肿清除、显微囊肿切除、脑池沟通术,术中尽可能全切囊肿壁,并与蛛网膜下腔、脑池相沟通。
所有患儿手术过程均较顺利,术后未出现严重并发症。患儿术后原有症状及影像学表现均有不同程度的改善,平均随访5.7年无复发病例。
小儿侧裂池蛛网膜囊肿可引发硬膜下血肿,一旦发生,适合行显微囊肿切除、脑池沟通、血肿清除术。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
颅内蛛网膜囊肿是脑实质外非肿瘤性、囊性占位性病变,由蛛网膜所构成的囊壁包裹脑脊液样的无色透明液体组成,约占颅内占位性病变的13% [1,2,3]。其中以外侧裂蛛网膜囊肿最为常见,可引起头痛、癫痫、颅内出血等临床症状。亚急性或慢性硬膜下血肿是其临床偶见的一类并发症,其治疗方案始终存在争议。本文通过对50例手术治疗的小儿侧裂池蛛网膜囊肿伴发硬膜下血肿患儿的临床资料加以分析总结,旨在探讨该病手术适应证的选择及手术方案的制定。
收集中国医科大学附属第一医院神经外科病房2005年7月至2015年8月行手术治疗的50例小儿侧裂池蛛网膜囊肿伴发硬膜下血肿患儿的临床资料,其中,男38例,女12例,年龄最小5岁,最大14岁,平均年龄9.3岁。
头痛、头晕症状进行性加重者32例;对侧肢体活动不灵者12例;突发抽搐者4例;嗜睡2例。伴随症状及体征:注意力不集中、记忆力减退者8例;视力下降者2例。有头部轻微外伤史者37例(74%)。病程2 d至3个月,平均病程25 d。
CT示颅中窝外侧裂区圆形、椭圆形囊性病灶,囊内及硬膜下高密度、等密度或混杂密度影。MRI示病变内呈短T1、长T2混杂信号。血肿厚度均>1 cm,中线移位>0.5 cm。病变部位及大小:左侧36例,右侧14例,无双侧病例;血肿均位于囊肿同侧;囊肿直径3~6 cm 42例,6~9 cm 6例,9 cm以上2例,平均约为5.5 cm。
50例患儿均行大脑开颅血肿清除术、显微镜下囊肿切除+脑池沟通术,术中均采用翼点入路额颞发际内弧形切口,显微镜下全部切除囊肿壁层,根据囊肿脏层与周围神经、血管及脑组织等重要结构粘连程度争取全切,但局部粘连过于紧密者不必勉强切除。术中尽量广泛地打通囊腔与侧裂池、鞍上池、脚间池、环池等周围脑池之间的通道。手术完毕时止血彻底,严密缝合硬脑膜并悬吊,以防止血液进入残腔和形成硬膜外血肿。硬膜下放置引流管48~72 h。
术中见陈旧性血性液体50例,其中6例在颞部蛛网膜囊肿中亦有陈旧性积血;6例伴有部分血肿机化,为额颞顶部厚度约1 cm的血肿机化膜,机化血块局部与硬膜及蛛网膜粘连,另有2例伴有钙化。
所有患儿手术过程均较为顺利,术后未出现严重并发症,无死亡病例。2例术后CT发现少量硬膜外血肿,给予对症观察,血肿自行吸收;2例术后颅内感染,给予全身应用抗生素、腰大池引流等对症治疗后痊愈。
50例患儿术后6个月内原有症状有不同程度改善。所有患儿出院前及术后6个月均复查头部CT,所有患儿侧裂池低密度影范围均较术前有不同程度的缩小。囊肿消失者30例,囊肿仍然存在者20例(其中囊肿明显缩小16例,囊肿略有缩小4例)。术后判定囊肿缩小的指标:(1)囊肿基本消失;(2)囊肿明显缩小(囊肿缩小30%以上,图1);(3)囊肿略有缩小(囊肿缩小10%~30%)。无患儿出现再发硬膜下血肿。
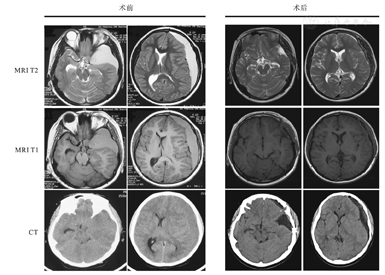

患儿,男,13岁,以头痛2周加重3 d伴呕吐为主诉入院,查体未见神经系统阳性体征。术前CT示左侧颞极、硬膜下等密度新月形占位性病变。MRI T1及T2加权像示左侧颞极、硬膜下稍长T1、稍长T2信号病变,占位效应明显,左侧侧脑室受压,中线结构右移。患儿诊断为左侧颞极蛛网膜囊肿伴硬膜下血肿,于全身麻醉下行开颅显微囊肿切除,血肿清除,脑池沟通术。术后10 d CT示血肿完全清除。术后6个月MRI示蛛网膜囊肿明显缩小。
小儿侧裂池蛛网膜囊肿大多为先天性病变,少数由外伤、出血、炎症等后天因素继发引起,属于良性占位性病变,可随年龄增长而逐渐增大。囊肿多为单侧性,左侧者居多,双侧同时存在者罕见。男性多于女性,有症状者多在20岁以前发病[1,2]。随着CT、MRI广泛应用于临床及人们健康意识的不断增强,小儿侧裂池蛛网膜囊肿的发现率和手术治疗的比例有增多趋势[4]。
小儿侧裂池蛛网膜囊肿分类[5]:(1)非交通性蛛网膜囊肿(真性囊肿):囊肿与蛛网膜下腔不相通,完全由蛛网膜包裹脑脊液而构成,多为先天性。(2)交通性蛛网膜囊肿(假性囊肿):实质上是局部蛛网膜下腔的扩大,囊壁由蛛网膜和软脑膜构成,脑脊液在囊腔与蛛网膜下腔间交通或间隙性交通,多为后天性,与外伤、炎症、出血等因素有关。小儿侧裂池蛛网膜囊肿的临床表现:(1)进行性颅内压增高:逐渐加重的头痛、视力减退;(2)周围结构受压:颅骨受压变薄、膨隆;额、颞叶脑组织受压萎缩、变性、发育不良,出现精神障碍、智能障碍、癫痫等症状,其中以癫痫症状尤为常见;(3)颅内出血:囊肿破裂,累及囊肿外侧壁上较大的血管,就可能发生囊内出血和(或)硬膜下血肿,亦有文献报道,若受累血管为颅底大动脉,可引起致命性出血;(4)非特异性症状:包括不典型头痛、头晕,可能与颅内压波动相关;(5)无症状:部分患者可终身无任何症状[6]。
目前,小儿侧裂池蛛网膜囊肿的手术指征仍存在争议。我们通过对本院治疗患儿临床资料的总结,结合国内外文献报道,认为其手术指征主要包括:(1)囊肿逐渐增大,颅内压进行性增高;(2)囊肿压迫,引起局灶性神经功能障碍;(3)顽固性癫痫,经规范药物治疗无效;(4)占位性病变效应明显,囊肿体积>3 cm,局部颅骨隆起、周围脑组织受压明显,甚至中线移位;(5)合并囊内出血或硬膜下血肿者;(6)为防止影响脑发育、继发癫痫等情况,儿童及青少年患者应适当放宽手术适应证,一经发现应相对积极地进行手术治疗[7,8]。
小儿侧裂池蛛网膜囊肿合并硬膜下血肿发病率较低,可表现为急性出血或慢性出血,以慢性出血较为多见,因此,当临床上表现为小儿慢性硬膜下血肿时,应警惕此病存在的可能性。患儿可能在无明显原因、头部受伤或捏鼻鼓气的情况下,发生创伤性或自发性囊肿破裂,累及囊肿外侧壁上较大的血管(通常是缺乏支撑的桥静脉)而发生囊内出血和(或)硬膜下血肿[9]。若对此病采取钻孔引流术,由于术后蛛网膜囊肿依旧存在,可能导致出血复发,需再次行钻孔引流术或行开颅手术治疗[10,11]。但对于存在基础疾病、全身麻醉风险较大的患儿,可考虑局部麻醉下行钻孔引流术。另外,囊肿-腹腔分流手术也是治疗蛛网膜囊肿的主要术式,但是不适用于并发出血的病例。在临床实践中,我们对此病主要采取开颅显微囊肿切除+脑池沟通术,术中尽量充分地打通囊腔与侧裂池、鞍上池和脚间池之间的通道,保证脑脊液循环通畅,从解剖学上彻底消除囊肿,防止复发。硬膜下留置引流48~72 h,彻底清除硬膜下积血,效果较好,无复发病例。近年来,随着神经内镜技术的广泛应用,内镜下行显微囊肿切除+脑池沟通术可以获得更加微创的效果[8]。尽管内镜技术具有美好的前景,但由于内镜技术难以应对术中剧烈出血等情况,目前尚无法取代开颅手术。



























