
探讨以播散性马尔尼菲蓝状菌感染为首发的先天性免疫缺陷病患儿的特点,提高临床医师对该病的认识。
回顾性分析复旦大学附属儿科医院肝病中心收治的2例以播散性马尔尼菲蓝状菌感染为首发的先天性免疫缺陷病患儿的临床表现、治疗及转归情况。
2例患儿均为男性,年龄分别为2岁4个月和6岁。既往均无严重感染性疾病史;均以发热起病,伴有贫血、肝脾大、淋巴结肿大、腹水,影像学提示肺部有渗出。例1患儿血培养示马尔尼菲蓝状菌生长,腹腔淋巴结病理活检可见孢子。例2患儿骨髓培养示马尔尼菲蓝状菌生长。两例患儿血病原体二代测序均提示马尔尼菲蓝状菌感染。家系全外显子基因证实两例患儿存在常染色体显性先天性免疫缺陷病,例1检测到基因STAT1杂合突变;例2检测到基因NFKB2杂合突变,父母验证两例均为自发(de novo)突变。两例患儿治疗采用静脉滴注及口服伏立康唑序贯治疗取得良好效果,临床症状缓解。
以播散性马尔尼菲蓝状菌感染为首发的患儿需警惕存在先天性免疫缺陷病的可能;早期及时进行病原体检测及病原体二代测序有利于早期诊断及改善预后;静脉滴注后改口服伏立康唑序贯治疗马尔尼菲蓝状菌可取得良好的抗感染效果。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
例1,患儿,男,2岁4个月,因"精神差10 d,发热4 d"为主诉入住复旦大学附属儿科医院。患儿入院前10 d出现精神差,不愿下地活动,睡眠增多。入院前4 d出现高热,当地予头孢哌酮舒巴坦抗感染治疗3 d后症状无好转,腹部B超提示肝脾大,为进一步诊治转至复旦大学附属儿科医院肝病中心。患儿系第1胎第1产,母孕期主诉无异常,孕38周顺产分娩,出生体重2 800 g。
入院查体:患儿神清,精神差,无特殊面容,双侧颈部触及蚕豆大小淋巴结,心肺查体无阳性体征,腹部膨隆,腹壁静脉显露,肝肋下5 cm,剑突下4 cm,质中,无触痛,脾肋下5 cm,质中,肠鸣音正常。实验室检查结果见表1。尿培养2次均阴性;入院第5天普通血培养无细菌生长;X线胸片示两肺片状渗出影,心影大,两侧胸腔积液;胸腹部CT(图1)及B超示肝脾肿大,肝门区至胰腺周围多发实质占位性病变,脾内多发实质占位性病变,腹腔内多发实质欠均质占位性病变,胸腔积液、心包积液、腹腔积液。入院后予头孢哌酮舒巴坦抗感染、氟康唑抗真菌,输注血浆、纤维蛋白原、悬浮红细胞,白蛋白等对症支持治疗,外送血病原体二代测序第4天回报马尔尼菲蓝状菌感染,患儿精神仍差伴高热,凝血示肝功能衰竭,第3天改用伏立康唑静脉滴注抗真菌。第6天患儿热峰下降,第9天患儿体温正常,复查血常规示血红蛋白107 g/L,血小板81×109/L,凝血功能:凝血酶原时间13.8 s,国际标准化比值1.07,患儿病情平稳,第10天行腹腔淋巴结、肠系膜淋巴结病理活检均见孢子(图2)。第15天血真菌培养示马尔尼菲蓝状菌生长。静脉滴注伏立康唑25 d复查血真菌(1,3)-β-D葡聚糖138.5 pg/mL;B超示肝大较前缩小,腹腔内占位性病变减小,少量腹腔积液、未见胸腔积液,改为伏立康唑口服治疗。患儿治疗5个月后复查肝功能、凝血功能未见异常;血培养、尿培养、3次胃液找抗酸杆菌均阴性;全身骨扫描未见异常,胸部CT示渗出较前吸收,腹部增强CT示肝脾多发低强化灶较前减少,血病原体二代测序未检出真菌。患儿伏立康唑治疗6个月后停用,随访至今无复发。
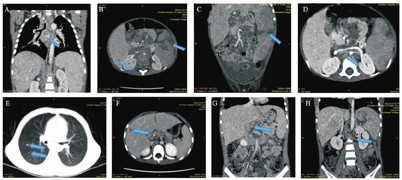

A-D:例1患儿上腹部增强CT;A:箭头示纵隔淋巴结肿大伴钙化,B、C:箭头示肝脾内低强化灶,D:箭头示后腹膜淋巴结。E-H:例2患儿胸部增强CT;E:箭头示肺部小结节,F:箭头示肝内低密度灶,G:箭头示肝门区淋巴结,H:箭头示后腹膜淋巴结。
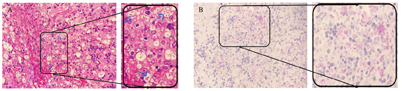

A.HE染色见孢子(×400);B.PAS染色见孢子(×400)。
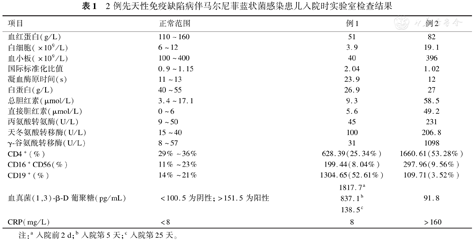
2例先天性免疫缺陷病伴马尔尼菲蓝状菌感染患儿入院时实验室检查结果
2例先天性免疫缺陷病伴马尔尼菲蓝状菌感染患儿入院时实验室检查结果
| 项目 | 正常范围 | 例1 | 例2 |
|---|---|---|---|
| 血红蛋白(g/L) | 110~160 | 51 | 82 |
| 白细胞(×109/L) | 6~12 | 3.9 | 19.1 |
| 血小板(×109/L) | 100~400 | 40 | 396 |
| 国际标准化比值 | 0.9~1.15 | 2.04 | 1.02 |
| 凝血酶原时间(s) | 11~13 | 23.9 | 12 |
| 白蛋白(g/L) | 40~55 | 26.9 | 27 |
| 总胆红素(μmol/L) | 3.4~17.1 | 9.3 | 58.5 |
| 直接胆红素(μmol/L) | 0~6 | 5.6 | 49.2 |
| 丙氨酸转氨酶(U/L) | 9~50 | 45 | 231 |
| 天冬氨酸转移酶(U/L) | 15~40 | 100 | 206.8 |
| γ-谷氨酰转移酶(U/L) | 8~57 | 31 | 1098 |
| CD4+(%) | 29%~36% | 628.39(25.34%) | 1660.61(53.28%) |
| CD16+CD56(%) | 11%~23% | 199.44(8.04%) | 297.96(9.56%) |
| CD19+(%) | 14%~21% | 1304.65(52.61%) | 109.71(3.52%) |
| 血真菌(1,3)-β-D葡聚糖(pg/mL) | <100.5为阴性;>151.5为阳性 | 1817.7a | 91.8 |
| 837.1b | |||
| 138.5c | |||
| CRP(mg/L) | <8 | 8 | >160 |
注:a入院前2 d;b入院第5天;c入院第25天。
例2,患儿,男,6岁,因"间断发热1月余,咳嗽20余天"为主诉入住复旦大学附属儿科医院。患儿入院前1个月无明显诱因出现间断发热,体温波动在37.7~40.1 ℃,入院20 d前开始出现咳嗽,咳痰,13 d前患儿出现皮肤黄染及转氨酶升高,腹部B超示肝脾大,在当地医院先后予中药及头孢曲松、阿奇霉素、舒普深、美罗培南抗感染,还原型谷胱甘肽、复方甘草酸苷、丁二磺酸腺苷蛋氨酸、熊去氧胆酸护肝、退黄、利胆治疗,患儿病情无好转,遂来我院。患儿系第2胎第2产,母孕期无异常,孕39周顺产分娩,出生体重3 000 g。
入院查体:患儿全身皮肤巩膜轻度黄染,未见皮疹及出血点。双侧颈部触及蚕豆大小淋巴结。心肺查体无阳性体征,腹软,肝肋下约3 cm,质软(+),脾肋下未触及。实验室检查结果见表1。铜蓝蛋白正常范围;自身抗体提示抗核抗体弱阳性,余阴性;尿培养2次均阴性;入院第5天普通血培养无细菌生长;第2天普通痰培养无细菌生长,无嗜血杆菌生长。血(1,3)-β-D葡聚糖91.8 pg/mL;胸腹部CT示(图1)双肺多发小结节,右肺中叶胸膜至胰腺周围多发实质占位性病变,脾内多见纤维条索灶,肝、脾、双肾多发低强化影,肝门区及后腹膜见多发增大淋巴结。少量腹腔积液,盆腔少量积液。入院后予美罗培南抗感染,第4天血病原体二代测序提示马尔尼菲蓝状菌感染,加伏立康唑静脉滴注抗真菌,第8天患儿体温正常,骨髓培养示马尔尼菲蓝状菌生长,第9天再次发热,咳嗽增多,病原体示腺病毒、肺炎支原体感染,加用阿奇霉素抗肺炎支原体感染,甲泼尼龙抗炎,丙种球蛋白免疫支持等治疗,第15天患儿未再发热,咳嗽减少。患儿静脉滴注伏立康唑14 d后改为伏立康唑口服治疗,治疗1个月后患儿皮肤无黄染,无咳嗽,肝肿大较前缩小。随访6个月复查血常规、CRP正常范围,肝功能除谷氨酰转移酶(99 U/L)轻度升高外,其他指标均在正常,胸部CT提示双肺结节大部分吸收,伏立康唑治疗6个月后停用。现复查肝功能指标均正常,无复发,仍随访中。
两例患儿出生史均无异常,均否认家族遗传性疾病史,父母非近亲结婚。既往均无严重感染性疾病史,无外出旅游史。例1患儿既往有反复鹅口疮病史,例2患儿既往有鼻窦炎病史1次。2例患儿入院后查巨细胞病毒、弓形虫、疱疹病毒、风疹病毒IgM抗体阴性;肝炎病毒、梅毒、艾滋病毒抗体均阴性;EB病毒、肠道病毒(CA16、EV71)、T-SPOT、寄生虫血清学均阴性。在获得患儿父母知情同意后,抽取患儿及其父母外周静脉血(EDTA抗凝)各2 mL,对基因组DNA进行全外显子组捕获和测序。例1检测到基因STAT1杂合突变,exon10∶c.821G> A(p.R274Q),致慢性黏膜皮肤念珠菌病;例2检测到基因NFKB2杂合突变,exon22∶c.2540dupT,致普通变异性免疫缺陷病。两例患儿经父母验证均为自发(de novo)突变。例2姐姐未检测到基因变异。
检索年限从建库至2020年1月20日,以关键词"马尔尼菲蓝状菌或马尔尼菲青霉菌"and"儿童"and"免疫缺陷"在中国知网检索到2篇先天性免疫缺陷病合并马尔尼菲蓝状菌感染相关中文文献[1,2];以"Talaromyces (Penicillium) marneffei"and"immunodeficiency"and"children"在PubMed数据库上检索到4篇相关英文文献[3,4,5,6]。中文文献报道2例先天性高IgM综合征感染马尔尼菲蓝状菌[1,2],2例患儿中1例临床表现为反复发热、腹胀,脾大,胸腔积液,血培养马尔尼菲蓝状菌阳性,给予伊曲康唑治疗3个月后治愈;另1例表现为反复发热、肝脾大、嗜酸性粒细胞增多,血培养、肝活检均提示马尔尼菲蓝状菌感染,先后予卡泊芬净、两性霉素B抗真菌治疗,40 d后患儿死于难以纠正的高血钾、严重代谢性酸中毒、低血糖、血压不稳、心律失常。英文文献报道19例儿童先天性免疫缺陷病感染马尔尼菲蓝状菌(包含中文已报道的2例)[3,4,5,6],泰国5例,中国14例,其中1例为我国香港的30岁男性STAT3突变所致的高IgM综合征,死于呼吸衰竭,其余13例先天性免疫缺陷病中9例为高IgM综合征(CD40L突变7例,STAT3突变1例,1例突变基因未述),STAT1突变所致的慢性黏膜皮肤念珠菌病4例。复习文献发现,非艾滋病成人及13例免疫缺陷病患儿马尔尼菲蓝状菌感染的临床表现为发热、咳嗽、淋巴结大、肝脾大、皮疹/皮损、乏力、体重减轻等,部分伴呼吸困难、骨髓炎、关节炎、腹泻/腹痛及神经系统表现,实验室检查可见白细胞升高或降低、贫血、转氨酶升高、凝血障碍等[1,2,3,4,5,6]。
马尔尼菲青霉菌是1956年Capponi从越南竹鼠肝脏中首次分离出的深部致病真菌,2011年从青霉菌属中独立出来更名为马尔尼菲蓝状菌(talaromyces marneffei)。易感人群为免疫功能低下者,主要流行在亚热带,尤其是泰国、越南等地[7,8]。在我国,多见于南方地区,如广东、广西、云南、中国台湾、中国香港、福建等地,可能与气候潮湿温暖相关。马尔尼菲蓝状菌主要宿主是人和竹鼠,携带马尔尼菲蓝状菌的竹鼠及其排泄物经水污染土壤,可通过呼吸道、消化道或皮肤破损等途径感染人。马尔尼菲蓝状菌可侵入身体多个器官,在巨噬细胞中增殖,通过内皮网状系统播散,特别是血液、骨髓、皮肤、肺和网状内皮组织[9,10]。临床上将马尔尼菲蓝状菌感染分为局限性和播散性,前者见于免疫功能健全者,常无明显症状或被其他疾病所掩盖;后者多见于免疫缺陷(先天性或获得性)、长期使用免疫制剂、免疫功能低下者,也有部分早期病变局限在皮肤黏膜或肺部,通过血液循环向全身播散[8]。播散性马尔尼菲蓝状菌感染常表现为2个或2个以上脏器受累,以血液、骨髓、肺部、皮肤、肝脏、淋巴结等部位受累为主,通常是致命的,不治疗病死率可达91.3%,治疗后病死率仍达26.7%[8]。其主要表现为发热、咳嗽、贫血、淋巴结肿大、特征性皮疹、肝脾肿大、乏力、体重减轻等[8,10],肺脏是最常累及的器官。本例例1患儿主要是血液、淋巴结(腹腔和肠系膜)及腹腔感染;例2患儿以血液、骨髓及皮肤感染为主。两例患儿均表现为2个以上脏器受累,符合播散性马尔尼菲蓝状菌感染特征。两例先天性免疫缺陷病患儿既往无重症感染病史,以播散性马尔尼菲蓝状菌感染为首发表现,值得临床医师注意。例1患儿既往有反复鹅口疮病史,其原因考虑为STAT1基因突变导致的慢性黏膜皮肤念珠菌病。文献报道其机制为STAT1结构域的突变导致Th1和Th17反应不良,使干扰素-γ、白细胞介素-17和白细胞介素-22的产生减少。而这些细胞因子对皮肤和黏膜的抗真菌防御至关重要。因此,STAT1突变可增加患者对真菌、病毒和分支杆菌的易感性,也可使自身免疫病、食管癌和口腔癌的发生率升高[4]。例2患儿为NF-κB2基因杂合突变所致常染色体显性遗传的先天性免疫缺陷病,NF-κB是调节感染免疫反应的关键蛋白复合物,NF-κB2突变使记忆B细胞、浆细胞、Treg、Tfh及Th17细胞比例下降,Th2细胞比例升高,NK细胞细胞毒功能受损。在儿童早期表现为普通变异性免疫缺陷病,其最常见的临床表现为低丙种球蛋白血症、抗体反应缺陷和反复感染,部分伴有ACTH缺乏、生长激素缺乏及甲状腺功能减退,秃头,砂纸甲等表现[11]。与文献报道有所不同,本例患儿既往无严重及反复感染,无秃头、砂纸甲表现,甲状腺功能正常,在随访中发现患儿生长激素缺乏。
马尔尼菲蓝状菌感染诊断的金标准是从临床标本中分离培养出马尔尼菲蓝状菌。常用标本为皮肤、血液、骨髓、淋巴结、支气管肺泡灌洗液、尿液。其中,骨髓和淋巴结标本最敏感,其次为皮肤、血液、脑脊液、关节液、肺泡灌洗液等[12]。例1患儿血培养示马尔尼菲蓝状菌生长,腹腔淋巴结病理活检可见孢子。例2患儿骨髓培养示马尔尼菲蓝状菌生长。2例患儿血病原体二代测序均在送检后2 d提示马尔尼菲蓝状菌感染。提示早期行血培养、骨髓培养及病原体二代测序检测有利于马尔尼菲蓝状菌感染的早期诊断。
目前尚无儿童播散性马尔尼菲蓝状菌感染的统一治疗方案,两性霉素B和伊曲康唑是播散性马尔尼菲蓝状菌感染最主要的治疗方法,重症播散性马尔尼菲蓝状菌感染者常选择静脉注射两性霉素B两周后口服伊曲康唑10周的方法。因两性霉素B不良反应多,严重的肾毒性而不利于儿童用药。伏立康唑是新型广谱三唑类抗真菌药,因其有效的抗真菌活性和耐受性强,用于马尔尼菲蓝状菌全身性感染的治疗[13]。本文两例患儿,例1静滴伏立康唑6 d后体温正常,25 d后改口服序贯治疗6个月;例2静滴伏立康唑4 d后体温正常,14 d后改口服序贯治疗6个月。本组患儿在静脉注射伏立康唑及口服序贯治疗后病情逐渐好转,随访至今无复发,提示伏立康唑静脉注射及口服序贯治疗播散性马尔尼菲蓝状菌感染可取得良好效果。
总之,以播散性马尔尼菲蓝状菌感染为首发的患儿需警惕存在先天性免疫缺陷病的可能;早期及时进行病原体检测及病原体二代测序有利于早期诊断及改善预后;静脉滴注后改口服伏立康唑序贯治疗马尔尼菲蓝状菌感染可取得良好的抗感染效果。
所有作者均声明不存在利益冲突



























