
探讨黑素皮质素受体-4(melanocortin-4 receptor,MC4R)基因突变致重度肥胖合并重症肺炎患儿的临床表现、诊断及治疗特点。
回顾性分析1例MC4R基因突变相关重度肥胖合并重症肺炎患儿的临床资料及诊治经过。
1例15岁患儿因"咳嗽2周,呼吸困难半天"入我院治疗。患儿10岁确诊存在MC4R基因突变,入院时体重200 kg(BMI 76 kg/m2),属于重度肥胖患儿,针对患儿重度肥胖合并重度肺炎的情况,我们采取了特殊呼吸治疗技术(肺保护性通气策略、体位管理等)、营养支持、早期康复等综合诊疗措施,最终患儿病情好转出院。
MC4R基因突变可引起早发性肥胖,此类患儿合并重症肺炎时往往比较危重,临床诊疗需要采取一系列特殊的综合干预措施,指导患儿及家属出院后进行家庭机械通气及定期随访也是治疗策略中不可或缺的环节。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
黑素皮质素受体-4(melanocortin-4 receptor,MC4R)基因突变是最早发现的导致人类肥胖的单基因突变之一,其临床表现为食欲亢进引起的早发性肥胖。目前尚未有临床合并重症肺炎患儿的病例报道。本文对我院收治的1例MC4R基因突变致重度肥胖合并重症肺炎患儿的临床特点进行回顾,并结合文献复习报道如下。
患儿,男,15岁,因"咳嗽2周,呼吸困难半天"于2020年8月25日入复旦大学附属儿科医院(我院)PICU。2020年8月25日凌晨曾至外院就诊,考虑肺部感染,予鼻导管吸氧、头孢呋辛抗感染、二羟丙茶碱解痉、甲泼尼龙对症支持治疗,未见好转,后出现呼吸困难,查动脉血气示PaCO2 100 mmHg(1 mmHg=0.133 kPa),立即予头罩吸氧并转运至我院。我院急诊完善相关检查,予气管插管后收入PICU。患儿既往反复喘息发作14年,每年冬季发作1~2次,予顺尔宁、盐酸丙卡特罗治疗后可缓解。7岁因"生后无明显诱因出现体重明显增加至今"于我院门诊检查,门诊查身高130 cm,体重73 kg,BMI 43.19 kg/m2,门诊拟诊为"肥胖症",此后未规律随访。10岁于我院内分泌科行全外显子测序(WES),检测到MC4R基因突变。入院查体:体温36.7 ℃,脉搏108次/min,呼吸32次/min,血压174/72 mmHg,体重200 kg(BMI 76 kg/m2),气管插管下SpO2 93%。神志清,烦躁不安,口唇无发绀,呼吸急促,双肺呼吸音粗,可闻及湿啰音,心律齐,心音中等,未闻及病理性杂音,腹软,皮下脂肪极厚,肝脾触诊不清。四肢、腹股沟皮肤褶皱处可见暗红色潮湿斑片状皮损,双侧阴囊肿大,透光试验(+)。四肢肌张力未见异常,生理反射可引出,四肢肢端暖。个人史:患儿系第二胎第二产,足月顺产,出生体重3 400 g,生后奶粉喂养至6个月左右添加辅食,食量较大,生长发育过程中体重重度超重。家族史:父母体健,体重正常,否认家族遗传病史,父母非近亲婚配。姐姐22岁,重度肥胖儿,曾于我院内分泌科就诊,MC4R基因突变。实验室及影像学检查:动脉血气分析:pH 7.27,PaCO2 61.7 mmHg,PaO2 65.3 mmHg,K+ 3.6 mmol/L,Na+ 142 mmol/L,Lac 0.4 mmol/L,HCO3-24.4 mmol/L。血糖、血清胰岛素、甲状腺功能未见异常。纤维支气管镜提示,气管管径偏小,左右主支气管开口可见,右侧各级支气管开口通畅,左主支气管压迫性狭窄闭塞(图1),2.8 mm纤维支气管镜可通过,可见左肺上、下叶各级支气管开口处较多黄白色分泌物阻塞气道。因机器载重限制,患儿X线胸片、胸部CT及其他影像学资料均无法获得。
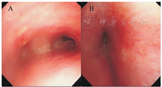

A.隆突,左主支气管压迫性狭窄闭塞;B.左主支气管开口。
诊疗经过:患儿入院后予气管插管机械通气,初始治疗给予头孢曲松联合阿奇霉素抗感染,米力农强心,氨茶碱平喘,咪达唑仑、芬太尼联合右美托咪定镇静镇痛,白蛋白支持治疗。入院第3天行纤维支气管镜检查,提示患儿气管管径偏小,左主支气管压迫性狭窄闭塞。入院第5天,血气分析提示PaCO2波动在61.7~108 mmHg,予放置食道测压管监测跨肺压,并滴定最佳呼气末正压(positive end-expiratory pressure,PEEP)保持肺开放。入院第15天,患儿机械通气中,出现烦躁不安,气管插管内可见淡血性黏痰,肺出血可能。复查凝血功能,PT 21.2 s,INR 1.81,予输注血浆2 U、维生素K1对症治疗。入院第32天,痰培养、痰宏基因提示鲍曼不动杆菌、肺炎克雷伯菌,外送GM试验阳性,且患儿呼吸机参数仍较高,予加用伏立康唑及替加环素。患儿入院治疗35 d,呼吸情况好转,予拔除气管插管改为无创通气(non-invasive ventilation,NIV)序贯,并实施主动康复锻炼,嘱患儿下床活动(图2);拔管12 d后撤离无创呼吸机改为面罩吸氧。考虑患儿重度肥胖,存在左主支气管狭窄,夜间深度睡眠时SpO2可降至50%左右,建议家属自行购买家用无创呼吸机,患儿夜间使用家用无创呼吸机后可安睡,SpO2可维持在90%以上。患儿住院初期在严格限制液体基础上制定的营养方案均无法完全达到患儿目标热卡(2 400~2 700 kcal/d),后多次请营养科会诊,调整营养方案,最终使用了肠内营养乳剂(enteral nutritional emulsion,TP-HE)进行肠内营养。治疗59 d后患儿好转出院(图3),出院时体重为175 kg(BMI 66.5 kg/m2)。


MC4R基因突变是最早发现的人类单基因突变导致肥胖的原因,文献表明,目前已有超过170个MC4R自然突变被相继报道,有2%~6%的重度肥胖儿童携带该基因突变[1]。MC4R基因突变最典型的临床特征是食欲过强引起的早发性肥胖[2],此外,该基因突变的患者还可能伴有高血糖、高瘦素血症,高胰岛素血症等代谢紊乱表现[3]。本例患儿入院时主要表现为呼吸窘迫,诊断为"重症肺炎,Ⅱ型呼吸衰竭,重度肥胖",自出生后便食欲过盛,生长发育过程中重度超重,但未见高血糖、高瘦素血症、高胰岛素血症等其他异常代谢反应。经过文献复习,尚未有MC4R基因突变致重度肥胖合并重度肺炎的病例报道,因此,本文旨在为此类特殊患儿的诊疗提供一些思路与经验。
肥胖(BMI≥30 kg/m2)[4]特别是腹部肥胖和严重肥胖,会对人体呼吸解剖及生理产生极大影响,BMI每增加5 kg/m2,功能残气量会减少5%~15%[5],而功能残气量的下降可能会促进气道陷闭和肺不张的形成。因此,在机械通气过程中的气道管理和恰当的呼吸机参数设置十分重要[6]。有创机械通气中应根据患者理想公斤体重(依赖于患者的身高和性别)选择较低的潮气量(tide volume,VT)(6~8 ml/kg),且往往需要设置较高的PEEP来维持呼气末肺容积(end-expiratory lung volume,EELV)和动脉氧合[7],PEEP可以通过维持肺泡的开放避免肺不张的发展,若可以监测食管压,将有助于滴定合适的PEEP。为更准确滴定合适的PEEP,我们在入院第5天为患儿安置了食管测压装置来监测其胸内压及跨肺压变化,在监测下不断提高PEEP使呼气末跨肺压>0,最终滴定出的最佳PEEP为28 cmH2O(1 cmH2O=0.098 kPa)。在为患儿滴定PEEP后,患儿氧合情况明显改善,PaCO2也较之前稳定。经文献复习,发现肥胖患者的最佳PEEP水平多在10~26 cmH2O[8],这与我们滴定出的最佳PEEP水平大致接近。
由于耗氧量和呼吸功的增加以及肺不张的形成,肥胖患者发生低氧血症是十分常见的。肥胖通过增加气道脂肪沉积导致气道受压后狭窄,将肥胖患者置于平卧位可能导致其猝死,"沙滩椅姿势"或坐姿可以改善病态肥胖症患者的呼吸顺应性和气体交换情况[9]。因此,将肥胖患者置于倾斜或坐位,甚至早期活动,都可能有助于将膈肌从增加的腹部压力中剥离出来,改善相关肺区的通气[7]。本例患儿在有创机械通气期间的体位管理极其困难,为优化该患儿的体位管理,我科曾尝试用使用多种电动护理床抬高床头30~45°来帮助患儿保持半卧位,但由于患儿极度肥胖,超出护理床载重,故导致多张电动护理床损坏,无法到达预期疗效。之后,我科采用了在床头叠加多层床垫保持其半卧位的措施,患儿的体位管理较前改善。患儿顺利拔除气管插管改为NIV后,我科定制了沙发使患儿下床保持坐位,在改善患儿体位的同时加强患儿的康复锻炼。由于患儿机械通气时间较长,后期迫切想要撤离呼吸机支持,人机对抗明显,于是我科请心理科、社工部及游戏治疗师介入进行心理疏通,综合治疗后患儿的呼吸情况逐步好转。
肥胖还可能增加急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)和感染(主要是肺炎)发生的风险,增加患者ICU住院时间和机械通气的持续时间[10]。本例患儿ICU住院时间达57 d,机械通气(含NIV)时间达47 d,为长期机械通气患儿。患儿拔除气管插管后,我科立刻采用了无创序贯通气(S/T模式,IPAP 20 cmH2O,EPAP 10 cmH2O,FiO2 40%)。由于该患儿存在阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS),我们建议患儿家属为其准备家用无创呼吸机改善患儿的夜间通气及睡眠治疗,并建议患儿家属每3个月来我院长期机械通气MDT门诊随访,经过充分的临床监测及家属宣教后,患儿顺利出院。
重症肥胖合并重症肺炎的患儿除面临特殊呼吸管理的挑战,更需要全面化、系统化的诊疗方案,对于本例患儿,我们还采用了严格限制液体(-200~-300 mL/d)、定期随访心功能、感染指标等措施,积极抗感染治疗,优化营养方案,速碧林预防深静脉血栓等。由于该患儿须严格限制液体,我科在此基础上多次调整患儿营养方案均无法实现患儿目标热卡(2 400~2 700 kcal/d),且患儿为机械通气状态,处于高分解状态,需要进行足够的营养支持,故经多次营养科会诊后,最终在科内首次使用了肠内营养乳制剂。肠内营养乳制剂是一种高分子,中链脂肪酸含量明显高于其他营养制剂,可提供更多的能量,且易于代谢,能有效纠正低蛋白血症,有利于维持胃肠和肝脏的正常生理功能[11]。
本病例报道在今后MC4R基因突变所致的重度肥胖患儿合并重症肺炎的治疗中可以提供诊治经验,有助于为重度肥胖人群的气道管理、机械通气等方面开辟新思路。目前,MC4R基因突变的治疗主要采取保守方法,如增加运动量和减少热量摄入。此外,《新英格兰医学杂志》研究显示,RM-493可使MC4R基因突变所致的肥胖患儿获益[12],但具体疗效还未得到广泛证实,需进一步研究观察。
所有作者均声明不存在利益冲突



























