
阑尾黏液腺癌十分罕见。该病起病隐匿,无特异性,临床医师缺乏经验,故术前确诊困难。2013年3月解放军第二一○医院术前成功诊断1例曾被多家医院误诊为阑尾周围脓肿的阑尾黏液腺癌的患者。术中冷冻切片病理学检查确诊为阑尾黏液腺癌,行扩大切除术,效果良好。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
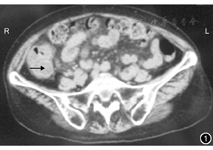
患者女,71岁。因右髂区疼痛反复发作8个月余,加重1周于2013年3月12日入院。8个月前无明显诱因出现右髂区疼痛,疼痛持续不缓解,恶心无呕吐,发热(体温未测),无寒战,无腹胀及腹泻。曾在外院就诊,诊断为阑尾周围脓肿。保守治疗缓解后出院。此后又反复发作3次,就诊于当地多家医院,均诊断为阑尾周围脓肿,保守治疗好转。此次入院前1个月在外院行胃镜及肠镜检查未发现异常。1周前无明显诱因再次出现上述症状,为求进一步诊断与治疗,收入我院。患者精神欠佳,食欲差,大、小便无明显异常,体质量无明显下降。既往有甲状腺功能亢进、颈椎病病史。入院体格检查:体温正常。急性病容,表情痛苦,全身皮肤及巩膜无黄染。腹部轻度膨隆,无胃肠型及蠕动波,右髂区饱满,未触及明确包块,局部压痛、反跳痛及轻度肌紧张,叩诊无异常,肠鸣音正常。B超检查:(1)阑尾区见一低回声以实性为主的混合性包块,大小为9.9 cm×4.8 cm×4.9 cm,轮廓尚清晰,回声不均,内见点状血流。(2)与之相连的回盲部肠壁不规则增厚,最大厚度为1.7 cm,回声减低。(3)包块周围见多个肿大淋巴结,回声减低,轮廓清晰。B超检查诊断为右髂区新生物,多考虑阑尾肿瘤(恶性),回盲部淋巴结肿大。CT检查:右髂区局部肠管壁增厚,管腔扩张,管壁周围密度欠均匀(图1)。CT检查诊断为阑尾占位性病变可能性大。肿瘤学指标:AFP正常,CEA为14.04 μg/L,CA50>300 kU/L,CA19-9>200 kU/L。因患者1个月前在外院已行肠镜检查,拒绝再次行肠镜检查。因包块与肠管包裹,超声引导下穿刺活组织检查操作可能导致副损伤,而放弃此项检查。

吕永柱主治医师:老年女性患者,右髂区疼痛反复发作8个月余,加重1周。曾在外院按"阑尾周围脓肿"治疗效果不佳。根据术前检查结果考虑为占位性病变。腹腔内肿块分为先天性、外伤性、炎症性和良性、恶性肿瘤等[1]。该患者为实性包块,排除先天及外伤。炎症首先考虑回盲部结核、肠系膜结核、阑尾脓肿。但结核菌素试验、血沉、淋巴细胞分类等正常,不支持结核的诊断。而多项肿瘤学指标升高,因此考虑恶性肿瘤可能性大。
罗逸潜副主任医师:腹腔内肿瘤的诊断步骤:(1)先排除腹腔内可能形成的非病理性包块。(2)继而根据部位及包块的质地等推断受累器官和病变性质。(3)必要时可选做相应的特殊检查以明确诊断。(4)最后可行活组织病理学检查或开腹探查以明确病变性质和病情进展程度,选择治疗方案[1]。该患者根据病变部位、实性质地,侵犯周围组织,淋巴结肿大等,考虑为恶性肿瘤。入院前1个月胃肠镜检查未见明显异常。B超及CT检查提示占位性病变。多项肿瘤学指标升高,因此考虑恶性肿瘤可能性大。具体性质可穿刺进行活组织检查或术中探查,由于与肠管关系密切,穿刺操作可能导致副损伤,建议剖腹探查,术中行冷冻切片病理学检查进行鉴别。
高建军主任医师:根据病史及相关检查,考虑阑尾恶性肿瘤。阑尾肿瘤比较罕见,诊断困难,多为偶然或意外发现,其中绝大多数为良性,仅17%属恶性。良性主要有阑尾黏液囊肿等,恶性主要有阑尾黏液假瘤、阑尾类癌、阑尾腺癌。根据患者的临床资料,前两者诊断基本可以排除,主要考虑阑尾腺癌。阑尾腺癌十分罕见,其中位发病年龄较高。阑尾腺癌没有特征性临床表现,与急、慢性阑尾炎表现相似,术前诊断困难。半数以上的患者发现时已属晚期,不但局部浸润明显,还可能有远处转移。晚期的阑尾腺癌有时可触及包块,B超及CT检查可发现占位性病变,但临床上常误诊为阑尾炎性包块而行保守治疗,以致延误手术[1]。该患者肿瘤为混合性,因此,临床上诊断首先考虑为阑尾黏液腺癌,待术中行病理学检查进一步明确诊断。
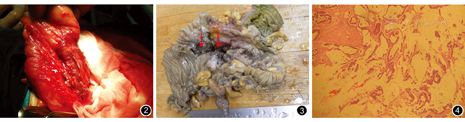
2013年3月21日患者在静脉和吸入复合麻醉下手术。术中探查右髂区回盲部粘连成团状,与侧腹膜、右侧附件均有浸润、粘连。分离粘连后见阑尾肿瘤大小约6.0 cm×4.0 cm,质地坚硬,暗红色,穿透阑尾全层并侵犯结肠及周围组织,肠壁水肿明显(图2)。可见半透明胶冻样物质,肠系膜可见肿大淋巴结,阑尾黏液腺癌诊断明确,行右半结肠切除术。术中冷冻切片病理学检查:阑尾黏液腺癌。回盲部及部分升结肠标本:阑尾附着于结肠壁,盲端与结肠腔相通,结肠内形成2个溃疡,相距约1.5 cm,阑尾增粗至3.5 cm,长约6.5 cm(图3)。术后病理学检查:阑尾全层均为癌组织,癌细胞为柱状,排列呈腺样、乳头状结构,细胞核大深染,多靠近基底,分泌大量黏液,形成大量黏液池,阑尾腔扩张充满黏液或癌细胞漂浮于黏液中(图4)。肠周淋巴结见转移癌1/18。

高建军主任医师:阑尾腺癌分为黏液腺癌、结肠型腺癌和皮革型癌。术前诊断困难,因其无特征性临床表现,而与阑尾炎表现相似,加之十分罕见,临床医师对其缺乏认知,故多数患者发现时已属晚期,不但局部浸润明显,且可能有远处转移。刘文莉和李代生[2]总结国内原发性阑尾黏液腺癌17例,术前无一例确诊。Nitecki等[3]总结94例阑尾黏液腺癌患者的临床资料,亦无一例术前确诊,术中仅有30例确诊。其中位发病年龄较高,为50岁左右,这一特点在临床上有一定的诊断意义。阑尾黏液腺癌发现时多数为晚期,有时局部可扪到包块,超声和CT检查可发现占位性病变,钡剂X线检查可以发现回盲肠间有不规则占位性病变,但临床上常误诊为阑尾炎性包块而行保守治疗,以致延误手术,其治疗原则与结肠癌相同,以根治性右半结肠切除术为主要手术方式[4,5]。行根治性右半结肠切除术5年生存率可达68%,而仅行阑尾切除术者5年生存率为20%[3]。
本例患者为高龄女性,右髂区疼痛反复发作8个月余,疼痛持续,缓解不明显。B超及CT检查均提示阑尾区病变,曾就诊于多家医院,均诊断为"阑尾周围脓肿",给予保守治疗。胃镜及肠镜检查亦未发现异常。提示该病缺乏特异性,极易与阑尾炎性疾病混淆。术中探查见病变已侵犯周围组织及器官,伴淋巴结转移。上述特点与阑尾黏液腺癌相符。临床医师应加强对本病的认识,对中、老年患者出现右髂区疼痛,伴包块,类似阑尾炎症状,尤其是病程迁延,应考虑本病的可能。B超、胃肠钡剂X线、CT及纤维结肠镜检查有助于诊断。手术时肉眼所见非一般阑尾炎所能解释时,更应警惕本病,如阑尾增粗、壁增厚且与周围组织粘连,分离时有胶冻样物质溢出,切除阑尾时根部有黏液,或阑尾腔隙狭窄,内有黏液,非脓液,应考虑本病的可能。术中应送标本行病理学检查,以便明确诊断。



























