
探讨改良自牵引Overlap法在Ivor Lewis手术食管胃胸内吻合中的应用价值。
采用回顾性描述性研究方法。收集2018年1—5月复旦大学附属中山医院收治的12例行Ivor Lewis手术的下段食管癌患者的临床资料;男9例,女3例;中位年龄为61岁,年龄范围为50~73岁。患者均采用改良自牵引Overlap法行食管胃胸内吻合,利用结扎线作为牵引,下拉食管,将食管顺时针旋转45°,行食管胃侧侧吻合,用腔镜直线切割闭合器关闭共同开口,形成食管胃Overlap三角形吻合口,最后离断食管。观察指标:(1)术中和术后情况。(2)随访情况。采用门诊和电话方式进行术后随访,随访内容为患者生存情况和肿瘤复发转移情况。随访时间截至2019年1月。计量资料采用M(范围)表示。
(1)术中和术后情况:12例患者均顺利完成Ivor Lewis手术,无中转开胸开腹。12例患者手术时间为145 min(125~189 min),管状胃食管吻合时间为20 min(16~35 min),术中出血量为98 mL(78~135 mL),术后首次肛门排气时间为4 d(3~5 d),术后恢复进食流质食物时间为6 d(5~7 d)。患者均未出现并发症,术后5 d均行上消化道碘水造影检查,未发现吻合口漏和吻合口狭窄。患者术后均恢复良好出院,术后住院时间为8 d(7~11 d)。(2)随访情况:12例患者均获得随访,随访时间为8.0~12.0个月,中位随访时间为10.6个月。患者均生存良好,未出现肿瘤复发和转移。
Ivor Lewis手术中采用改良自牵引Overlap法行食管胃胸内吻合操作简便,安全可行。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
腔镜技术在食管癌手术中的应用越来越多,然而,即使对于专业的食管外科医师,全腔镜下食管胃胸腔内吻合术在技术上亦具有挑战性。其主要原因之一为胸腔镜下食管胃吻合时操作位置深且空间狭窄,对技术要求较高,一旦发生并发症则后果严重。笔者团队自2018年1月起对符合手术指征的食管下段癌和食管胃结合部肿瘤行胸腹腔镜联合食管癌切除术(Ivor Lewis手术),参考胃肠外科常用的Overlap法经过适当改良后,行食管胃胸内吻合术[1,2,3,4]。本研究回顾性分析2018年1—5月我院收治的12例行Ivor Lewis手术的下段食管癌患者的临床资料,探讨改良自牵引Overlap法在Ivor Lewis手术食管胃胸内吻合中的应用价值。
采用回顾性描述性研究方法。收集12例行Ivor Lewis手术的下段食管癌患者的临床资料,男9例,女3例;中位年龄为61岁,年龄范围为50~73岁。5例患者术前行新辅助治疗(包括新辅助化疗、新辅助放化疗)。肿瘤部位:12例患者中,食管下段鳞癌11例,食管胃结合部Siewert Ⅰ型腺癌1例。根据美国癌症联合会(AJCC)第7版分期,12例患者术前临床分期为cT1~3N0~1M0期,术后病理学检查证实为局部进展期食管癌(其中Ⅱ期7例、Ⅲ期5例)。本研究通过我院医学伦理委员会审批,批号为B2016-177R。患者及家属均签署知情同意书。
纳入标准:(1)病理学类型确诊为鳞状细胞癌或腺癌。(2)原发肿瘤位于胸下段食管,上自下肺静脉水平,向下终于胃,内镜检查距门齿30~40 cm;或位于食管胃结合部上下5 cm范围以内并跨越或接触食管胃结合部。(3)淋巴结清扫数目均≥15枚,肿瘤均达R0切除。
排除标准:(1)既往患有其他肿瘤。(2)凝血功能异常、具有出血倾向(如活动性消化道溃疡)或正在接受溶栓或抗凝治疗。(3)肿瘤非R0切除。
患者均采用改良自牵引Overlap法行Ivor Lewis手术,食管胃吻合均由同一术者进行操作,术者具有>1 000例食管胃吻合和>1 000例全腔镜下食管癌根治术经验。患者均采取插管全身麻醉,双肺通气。
患者先取仰卧收手分腿人字位,建立人工气腹,采用5孔法操作。采用超声刀游离胃大弯和胃小弯,Hemlock结扎胃左血管后离断。清扫贲门旁、胃大弯、胃小弯、胃左血管旁淋巴结。胃完成游离后,结扎胃右动脉,用腔镜直线切割闭合器制作管状胃,保留胃底与管状胃连接,以便胸腔内上提管状胃。充分游离食管膈肌裂孔,将下段食管经裂孔游离至下肺静脉水平。缝合腹部伤口。
患者取左侧俯卧位,采用4孔法操作。采用Hemlock结扎奇静脉后离断,交替使用超声刀和电钩完成胸段食管游离,清扫全胸段食管旁、左右喉返神经旁、隆突下、左右主支气管旁、膈肌上淋巴结。其中左侧喉返神经旁淋巴结沿气管左侧壁探查,右侧喉返神经旁淋巴结沿右侧迷走神经由下向上逆行探查,连同周围脂肪组织整块切除淋巴结。
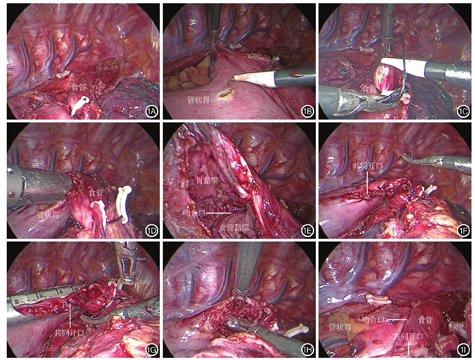
改良自牵引Overlap法胸腔内吻合:(1)暂不离断食管,套线结扎食管,利用结扎线作为牵引,下拉食管(图1A)。(2)于管状胃近系膜处开一小孔(图1B),开口尽量小,刚好放进吻合器即可,检查无假道、无出血。将食管顺时针旋转45°,于食管左后侧壁预离断处开一小孔(图1C),同样开口尽量小,刚好放进吻合器即可。(3)上提管状胃,将吻合钉匣伸入管状胃,将吻合器钉座伸入食管内,闭合后激发直线切割闭合器,应用自牵引Overlap吻合法行食管胃侧侧吻合术,形成线性食管胃吻合口(图1D)。(4)查看吻合口情况(图1E),直视下检查吻合口有无出血和假道形成,放置鼻胃管。(5)用V-loc缝线将食管胃侧侧吻合术形成的共同开口缝合后提起,并向右侧牵引(图1F)。(6)置入腔镜直线切割闭合器,关闭共同开口,尽可能保证吻合器垂直于食管长轴方向(图1G),形成食管胃Overlap三角形吻合口。(7)最后离断食管(图1H)并检查吻合口(图1I),检查术野有无出血。(8)观察孔留置胸管,副操作孔留置乳胶管至食管床(吻合口下方),关闭胸部各切口。

患者术后禁食;根据患者术后恢复情况,术后5 d行上消化道碘水造影检查,如无吻合口漏和吻合口狭窄则拔除鼻胃管,开始进食流质食物,恢复良好后出院。
(1)术中和术后情况:手术完成情况、手术时间、管状胃食管吻合时间、术中出血量、术后首次肛门排气时间、术后恢复进食流质食物时间、术后并发症、术后住院时间。(2)随访情况:患者生存情况和肿瘤复发转移情况。
采用门诊和电话方式进行术后随访,随访内容为患者生存情况和肿瘤复发转移情况。随访时间截至2019年1月。
应用SPSS 18.0统计软件进行分析。计量资料以M(范围)表示。
(1)术中和术后情况:12例患者均顺利完成Ivor Lewis手术,无中转开胸开腹。12例患者手术时间为145 min(125~189 min),管状胃食管吻合时间为20 min(16~35 min),术中出血量为98 mL(78~135 mL),术后首次肛门排气时间为4 d(3~5 d),术后恢复进食流质食物时间为6 d(5~7 d)。患者均未出现并发症,术后5 d均行上消化道碘水造影检查,未发现吻合口漏和吻合口狭窄。患者术后均恢复良好出院,术后住院时间为8 d(7~11 d)。(2)随访情况:12例患者均获得随访,随访时间为8.0~12.0个月,中位随访时间为10.6个月。患者均生存良好,未出现肿瘤复发和转移。
目前食管癌Ivor Lewis手术中的消化道重建,食管-管状胃吻合存在诸多吻合技术,但哪种吻合技术更有优势尚无明确定论。使用圆形吻合器进行消化道重建的优势是重建后消化道管腔为圆形通道,更符合正常生理结构及生理功能,但其缺点主要是抵钉座放置较困难,且目前尚无腔镜专用的圆形吻合器械[5,6]。文献报道较多的是OrVil™技术以及反穿刺器技术[7,8,9,10,11,12,13]。使用直线切割闭合器进行消化道重建的优势是操作难度低,吻合通道不受管腔直径限制,更重要的是可实现全腔镜下操作。此外,由于目前应用的圆形吻合器吻合线均为两排钉,而腔镜用直线吻合器采用三排钉技术,这使得吻合更为确切、安全。
2010年,Inaba等[1]首次提出"Overlap"的直线切割闭合器侧侧吻合方法。其最早应用于腹腔镜全胃切除术后食管空肠吻合,使食管与空肠的生理蠕动方向一致,且避免了空肠系膜的折叠。随着Overlap吻合法应用越来越多,临床实践中发现其存在一些技术问题,虽简化了消化道重建过程,但仍存在反复夹持食管壁、损伤食管肌层的可能,从而增加吻合口漏发生风险。由于Overlap吻合法存在明显的优势和劣势,国内外许多医疗中心都尝试进行改良,但绝大多数仍应用该方法行食管空肠吻合[2,3,4,14,15,16,17,18,19,20,21]。
笔者团队在临床实践中按照上述方法对Overlap吻合法进行改良,将其应用于胸腔镜食管癌切除术胸内吻合。改良Overlap吻合法通过结扎线牵引食管,一方面减少反复夹持食管,损伤食管肌层的风险,另一方面使食管获得更大的面积进行管状胃食管吻合,同时将线性吻合口变成三角吻合口,降低了发生吻合口狭窄的风险。此外,改良后共同开口的角度便于使用直线切割闭合器关闭,使得关闭共同开口更加简易,降低了发生吻合口漏的风险。然而,使用闭合器关闭共同开口时仍要注意夹闭组织的多少,避免切除过多组织导致吻合口过短而发生狭窄。
自牵引Overlap吻合法应有选择性地应用。为了避免吻合口狭窄,吻合时多使用60 mm线性切割闭合器,这要求游离食管长度尽量>6 cm。笔者团队将此方法选择性地应用于12例食管下段癌患者。食管胃吻合时间是衡量此方法的重要指标之一。本研究中胸腔镜下食管胃吻合时间为20 min(16~35 min)。本研究中除探索阶段的2例患者吻合时间较长外,其余患者吻合时间均约为20 min,且随着学习曲线的延长,吻合时间逐渐缩短。吻合口出血是术后常见并发症之一,在行胃食管侧侧吻合后关闭共同开口前,应常规检查是否发生吻合口出血。如果术中发现切缘渗血可电凝止血;如果有活动性出血,可在胸腔镜下缝合止血。术后常规留置胃管观察吻合口出血情况。
Overlap吻合法技术难点主要在于需手工缝合关闭共同切口,因此,对于腔镜下缝合经验不足的术者具有一定困难。而采用吻合器关闭共同开口可有效解决该问题。但机械吻合可能导致吻合口狭窄,因此,手工缝合共同开口属于合理的方式。连续或间断缝合需根据术者团队的技术习惯而定。笔者认为:目前V-loc缝线及3D胸腔镜的应用均降低了腔镜下缝合的难度,提高了可行性。此外,手工缝合是在无法完成机械吻合时的重要保障,应当掌握该技术,保证手术安全性。若能安全施行机械吻合,则不必拘泥于手工吻合,酌情使用机械吻合可缩短手术时间、提高手术效率。而对于使用直线切割闭合器关闭共同开口存在张力时,应选择手工缝合共同开口,避免并发症的发生。
直线吻合器在全腔镜手术中的优势已得到公认[22,23,24]。目前Overlap及其改良方法也成为食管癌切除术后消化道重建的一种手术方式,但技术操作尚受到食管离断高度的限制,断端越高操作难度越大。开展应用此技术时需选择合适患者,结合笔者团队经验,建议选择食管下段癌或食管胃结合部Siewert Ⅰ型、Ⅱ型肿瘤患者,逐步熟悉腔镜下直线吻合器应用过程。这将有助于过渡学习,缩短全腔镜下胃食管胸内吻合的学习曲线。
综上,Ivor Lewis手术中采用改良自牵引Overlap法行食管胃胸内吻合操作简便,安全可行。
所有作者均声明不存在利益冲突



























