
探讨住院艾滋病(AIDS)患者合并巨细胞病毒(CMV)感染的临床特点及危险因素,为临床诊治提供参考。
收集2015年6月至2016年8月武汉大学中南医院诊治的471例AIDS患者的临床资料,其中173例合并CMV感染,298例未感染CMV,采用多因素Logistic回归分析AIDS合并CMV感染的危险因素。
173例合并CMV感染患者中,单纯CMV血症103例(59.54%);CMV终末器官疾病(EOD)70例(40.46%),其中以CMV肺炎(33例)、CMV视网膜炎(22例)多见。单因素分析结果显示性传播途径、低CD4+T淋巴细胞数、首诊患者、合并结核病、肺孢子菌肺炎、住院时间长、败血症是AIDS合并CMV感染发生的危险因素(P<0.05)。多因素分析显示,CD4+T淋巴细胞数<50个/μL [OR=3.897,95%可信区间(CI)2.354~6.453]、合并结核病(OR=4.619,95%CI 2.501~8.529)、肺孢子菌肺炎(OR=4.062,95%CI 2.345~7.038)和败血症(OR=2.553,95%CI 1.098~5.936)是AIDS合并CMV感染的独立危险因素,而抗反转录病毒治疗(OR=0.559,95%CI:0.342~0.912)是其保护性因素。
住院AIDS患者CMV感染发病率较高,可引起多器官损害,临床上应尽可能避免危险因素对疾病的影响。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
巨细胞病毒(Cytomegalovirus,CMV)感染是艾滋病(Acquired immune deficiency syndrome,AIDS)患者常见的机会性感染之一。近年来随着我国艾滋病患者数量的增加,AIDS患者中CMV感染越来越受到临床医师的重视。AIDS晚期患者机体免疫功能重度抑制,易引发CMV的活动性感染。在AIDS死亡病例尸检中发现有16.7%~73.7%同时感染巨细胞病毒,感染率仅次于肺孢子菌肺炎(PCP)[1,2]。CMV感染可累及AIDS患者的眼部、肺脏、消化道和神经系统等多器官、多系统。若不及时诊治,会出现各种并发症,导致严重后果。目前我国针对AIDS患者CMV感染临床特征的研究报道较少。本研究通过对武汉大学中南医院2015年6月至2016年8月收治的173例AIDS合并CMV感染的临床资料进行回顾性总结,分析CMV感染的临床特征,探讨AIDS患者发生活动性CMV感染的危险因素,以期提高对该病的诊疗水平。
收集武汉大学中南医院感染科2015年6月至2016年8月收治的AIDS患者471例,其中合并CMV感染患者173例,男性144例,女性29例,年龄(41.62±11.95)岁;未感染CMV患者298例,其中男性227例,女性71例,年龄(42.78±13.06)岁。
所有患者均符合《艾滋病诊疗指南》(2011)版诊断标准[3]。
(1)血液/肺泡灌洗液/尿液/脑脊液等体液中CMV DNA阳性。(2)血清CMV-IgM阳性。(3)眼科诊断为CMV视网膜炎。(4)CMV肺炎:主要表现为发热、咳嗽、咳痰、胸闷等肺部感染的临床特征,影像学提示间质性肺炎,纤支镜提示支气管炎征象,肺泡灌洗液检测CMV DNA阳性。(5)CMV食管炎或肠炎:表现为发热、吞咽困难或吞咽疼痛、腹泻、水样便或血水样便,伴有腹痛。胃镜或肠镜可见黏膜溃疡,本组资料相关患者组织病理学检测均未见CMV包涵体,诊断性抗CMV治疗有效。(6)CMV脑炎:表现为神经精神改变,昏睡、精神错乱、意识模糊、迟钝、失语、视力障碍、无力、癫痫发作及面瘫等,脑脊液或脑组织CMV DNA检测阳性。(7)CMV肝炎诊断:表现为发热、肝功能异常、肝区不适,肝组织穿刺检测CMV DNA阳性。
制定Excel表格收集数据,对患者的临床资料进行回顾性研究。
采用实时荧光定量PCR法,CMV DNA提取试剂盒(S20060056)购于中山大学达安基因股份有限公司,DNA载量超过500拷贝/mL定为CMV阳性。
艾滋病患者的血样通过流式细胞仪(美国BD公司,Aria)进行淋巴细胞亚群分析测定CD4+T淋巴细胞计数。
采用SPSS 20.0软件进行统计学处理。计量资料用 ±s表示,组间比较采用t检验;计数资料用例数(百分率)表示,采用χ2检验。采用多因素Logistic回归分析住院AIDS患者发生CMV感染的危险因素。P<0.05为差异有统计学意义。
±s表示,组间比较采用t检验;计数资料用例数(百分率)表示,采用χ2检验。采用多因素Logistic回归分析住院AIDS患者发生CMV感染的危险因素。P<0.05为差异有统计学意义。
173例CMV感染者中血清CMV DNA(+)140例,占80.92%,CMV-IgM(+)11例,占6.36%,CMV DNA和CMV-IgM同时阳性7例占4.05%。
173例CMV感染者中,103例(59.54%)存在CMV血症,但无CMV终末器官疾病(End-organ disease,EOD),70例(40.46%)合并CMV EOD,其中CMV肺炎33例(19.08%),CMV视网膜炎22例(12.72%), CMV肠炎12例(6.94%),CMV神经炎或脑膜脑炎10例(5.78%),CMV食管炎2例(1.16%),CMV肝炎1例(0.58%),有10例(5.78%)患者同时出现两种CMV EOD疾病(表1)。
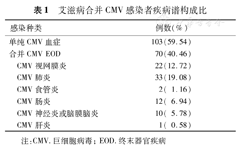
艾滋病合并CMV感染者疾病谱构成比
艾滋病合并CMV感染者疾病谱构成比
| 感染种类 | 例数(%) | |
|---|---|---|
| 单纯CMV血症 | 103(59.54) | |
| 合并CMV EOD | 70(40.46) | |
| CMV视网膜炎 | 22(12.72) | |
| CMV肺炎 | 33(19.08) | |
| CMV食管炎 | 2( 1.16) | |
| CMV肠炎 | 12( 6.94) | |
| CMV神经炎或脑膜脑炎 | 10( 5.78) | |
| CMV肝炎 | 1( 0.58) | |
注:CMV.巨细胞病毒;EOD.终末器官疾病
未发现年龄和性别因素在CMV感染和非CMV感染者的差异存在统计学意义。性途径传播HIV者合并CMV感染的感染率高于其他途径感染HIV,差异具有统计学意义(P<0.01)。对CD4+T淋巴细胞计数分组后发现CD4+T淋巴细胞<50个/μL时,CMV感染者的比例显著高于非CMV感染者,差异具有统计学意义(P<0.01)。按是否为首诊患者分组,发现首诊患者更易合并CMV的感染,差异具有统计学意义(P<0.01)。CMV感染者中,仅39.88%的患者接受抗反转录病毒治疗(ART)治疗,非CMV感染者中,67.79%的患者接受ART治疗,两者比较差异具有统计学意义(P<0.01)。两组患者在结核病、肺孢子菌肺炎(PCP)、口腔/食管真菌感染、败血症的发生率方面差异有统计学意义(P值均<0.05)。此外,CMV感染组的平均住院时间高于对照组,差异具有统计学意义(P<0.01),对照组住院期间的病死率高于CMV感染组,但差异无统计学意义(P>0.05)(表2)。
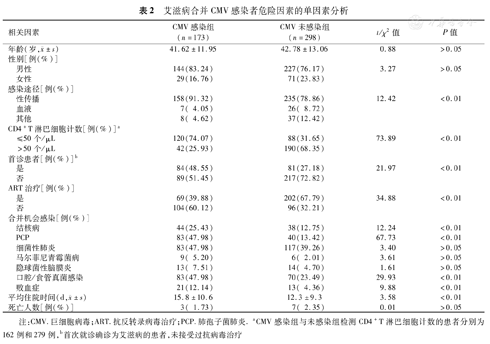
艾滋病合并CMV感染者危险因素的单因素分析
艾滋病合并CMV感染者危险因素的单因素分析
| 相关因素 | CMV感染组(n=173) | CMV未感染组(n=298) | t/χ2值 | P值 | |
|---|---|---|---|---|---|
年龄(岁, ±s) ±s) | 41.62±11.95 | 42.78±13.06 | 0.88 | >0.05 | |
| 性别[例(%)] | |||||
| 男性 | 144(83.24) | 227(76.17) | 3.27 | >0.05 | |
| 女性 | 29(16.76) | 71(23.83) | |||
| 感染途径[例(%)] | |||||
| 性传播 | 158(91.32) | 235(78.86) | 12.42 | <0.01 | |
| 血液 | 7( 4.05) | 26( 8.72) | |||
| 其他 | 8( 4.62) | 37(12.42) | |||
| CD4+T淋巴细胞计数[例(%)]a | |||||
| ≤50个/μL | 120(74.07) | 88(31.65) | 73.89 | <0.01 | |
| >50个/μL | 42(25.93) | 190(68.35) | |||
| 首诊患者[例(%)]b | |||||
| 是 | 84(48.55) | 81(27.18) | 21.97 | <0.01 | |
| 否 | 89(51.45) | 217(72.82) | |||
| ART治疗[例(%)] | |||||
| 是 | 69(39.88) | 202(67.79) | 34.88 | <0.01 | |
| 否 | 104(60.12) | 96(32.21) | |||
| 合并机会感染[例(%)] | |||||
| 结核病 | 44(25.43) | 38(12.75) | 12.24 | <0.01 | |
| PCP | 83(47.98) | 40(13.42) | 67.73 | <0.01 | |
| 细菌性肺炎 | 83(47.98) | 117(39.26) | 3.40 | >0.05 | |
| 马尔菲尼青霉菌病 | 9( 5.20) | 6( 2.01) | 3.61 | >0.05 | |
| 隐球菌性脑膜炎 | 13( 7.51) | 14( 4.70) | 1.61 | >0.05 | |
| 口腔/食管真菌感染 | 83(47.98) | 70(23.49) | 29.93 | <0.01 | |
| 败血症 | 21(12.14) | 13( 4.36) | 9.88 | <0.01 | |
平均住院时间(d, ±s) ±s) | 15.8±10.6 | 12.3±9.3 | 3.58 | <0.01 | |
| 死亡人数[例(%)] | 3( 1.73) | 7( 2.35) | 0.01 | >0.05 | |
注:CMV.巨细胞病毒;ART.抗反转录病毒治疗;PCP.肺孢子菌肺炎. aCMV感染组与未感染组检测CD4+T淋巴细胞计数的患者分别为162例和279例,b首次就诊确诊为艾滋病的患者,未接受过抗病毒治疗
将表1中的9个单因素变量(P<0.01)进一步纳入多因素Logistic回归分析,包括感染途径、CD4+T淋巴细胞计数、首诊患者、ART治疗、合并结核病、合并PCP、合并口腔/食管真菌感染、合并败血症、平均住院时间,使用向前逐步引入法将其引入多变量回归方程,结果显示,CD4+T淋巴细胞<50个/μL、合并结核病、合并PCP、合并败血症是住院AIDS患者发生活动性CMV感染的独立危险因素(P<0.05或<0.01),而ART治疗是预防CMV感染的保护因素(表3)。
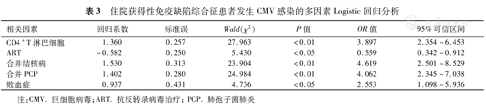
住院获得性免疫缺陷综合征患者发生CMV感染的多因素Logistic回归分析
住院获得性免疫缺陷综合征患者发生CMV感染的多因素Logistic回归分析
| 相关因素 | 回归系数 | 标准误 | Wald(χ2) | P值 | OR值 | 95%可信区间 |
|---|---|---|---|---|---|---|
| CD4+T淋巴细胞 | 1.360 | 0.257 | 27.963 | <0.01 | 3.897 | 2.354~6.453 |
| ART | -0.582 | 0.250 | 5.430 | <0.05 | 0.559 | 0.342~0.912 |
| 合并结核病 | 1.530 | 0.313 | 23.904 | <0.01 | 4.619 | 2.501~8.529 |
| 合并PCP | 1.402 | 0.280 | 24.984 | <0.01 | 4.062 | 2.345~7.038 |
| 败血症 | 0.937 | 0.431 | 4.736 | <0.05 | 2.553 | 1.098~5.936 |
注:CMV.巨细胞病毒;ART.抗反转录病毒治疗;PCP.肺孢子菌肺炎
CMV是一种在自然界普遍存在,但又具有严格种属特异性的病毒。人类CMV感染非常普遍,并且是人巨细胞病毒(Human cytomegalovirus,HCMV)的唯一宿主。巨细胞病毒可通过胎盘、接触、注射、输血、呼吸、性交或器官移植等途径感染。人一旦发生CMV感染,常终身带毒,免疫功能正常时,感染常无症状,病毒持续潜伏寄生在呼吸道、泌尿生殖道等部位,免疫功能缺陷时,病毒便会侵入血液系统,播散至全身,引起病毒血症等症状。艾滋病患者因免疫功能低下而易合并多种机会性感染,CMV感染是艾滋病患者常见的机会性感染之一。
本研究结果显示,住院AIDS患者合并CMV感染的阳性率为36.73%,高于李晓灵等[7]和张路坤等[8]报道的21.58%和34.34%,可能因本研究对CMV的检测更加全面,收集的样本不仅有血液、尿液、肺泡灌洗液,还有脑脊液、房水液。此外,还可能与地域、AIDS临床分期不同有关。
为探讨AIDS患者合并CMV感染的危险因素,我们比较了CMV感染组与对照组患者临床资料,多因素分析表明,CD4+T淋巴细胞<50个/μL、合并结核病、PCP、败血症是住院AIDS患者发生活动性CMV感染的独立危险因素,而ART是保护因素,CMV感染与性别、年龄无关。CMV感染组中,CD4+T淋巴细胞<50个/μL的患者占74.07%,明显高于对照组,本研究结果和既往报道[7]结果一致。因此,在艾滋病患者的管理中,对于CD4+T淋巴细胞<50个/μL的患者,应主动排查CMV感染。本研究发现AIDS合并CMV结核病、PCP和败血症是发生活动性CMV感染的独立危险因素,对上述人群需警惕CMV感染的发生。CMV肺炎常和肺结核和(或)PCP同时存在,可导致发热、咳嗽、呼吸困难和肺间质浸润,这类患者常易漏诊,应引起临床医师高度重视。本研究表明,ART是CMV感染的保护因素,ART能抑制HIV复制,促进AIDS免疫重建,可降低CMV感染率,改善预后。
尽管在多因素分析中HIV感染途径不是住院AIDS患者合并活动性CMV感染的独立危险因素,但在临床实践中不能忽视其重要性。本研究中单因素分析表明,经性传播途径感染HIV者CMV感染发病率明显高于经其他途径感染HIV者,有研究报道CMV感染高度流行于男同性恋者之间[8],提示对于男同性恋患者要注意排查CMV的感染。另外,首次确诊HIV感染的患者,特别CD4+T淋巴细胞计数低下的患者,也要注意排查CMV的活动性感染。
当然,本研究所纳入的危险因素分析有一定的局限性,如HIV载量和基因型、个体基因多态性等因素对CMV感染是否有影响还有待进一步研究。
血清学检测显示,CMV-IgM阳性率为6.36%,远远低于CMV DNA阳性检出率,说明晚期艾滋患者筛查CMV DNA要比筛查CMV-IgM更准确。
CMV感染会引起多器官多系统的病变,严重威胁AIDS患者的生命。既往文献报道视网膜炎是最常见的CMV相关疾病,其次为肠炎[9]。本研究结果表明,CMV感染患者最常出现的是CMV肺炎,阳性率为19.08%,其次是视网膜炎,我科对肺部感染有临床表现的AIDS患者进行了肺泡灌洗液CMV DNA的检查,提高了CMV肺炎的诊断率,发现CMV肺炎是AIDS患者较常见的机会感染,应引起临床医生的警惕。此外,CMV感染还引起了肠炎、脑膜脑炎和神经炎、食管炎、肝炎等病变,但发生率均较低。
鉴于CMV EOD可引起重要器官的严重病变,临床上诊断确立后都会给予抗CMV治疗,但对于无症状的CMV血症患者是否需要抗CMV治疗目前尚有争议。国内外多项研究发现,即使CD4+T淋巴细胞计数较低,其发生CMV EOD的概率较低,因此不推荐常规使用更昔洛韦治疗无症状的CMV血症[6,10];而Mihailescu等[11]与闻颖等[12]的研究表明,先占性抗CMV治疗可改善12个月时CD4+T淋巴细胞计数,即有利于艾滋病患者的细胞免疫重建,且抗CMV治疗可明显缩短阳性CMV血症的持续时间,这将大大减少CMV相关器官损害的发生。由于本研究对单纯CMV血症患者出院后的情况未进行随访观察,所以不能提供相关资料以阐明该类患者的合理管理方案。鉴于已有的报道,对于存在CMV血症而无相关临床表现的AIDS患者,积极处理其他机会性感染并尽早使用合适的ART方案可能比抗CMV治疗更为重要。不过,未予积极抗CMV治疗的CMV血症患者需要密切监测。
AIDS晚期患者由于机体免疫功能受到严重破坏,容易导致各种机会性感染与恶性肿瘤的发生。本研究发现,在住院AIDS患者的机会性感染中,CMV感染率仅次于细菌性肺炎,高于口腔念珠菌病、结核病及PCP等的感染率,与以往多项研究结果存在差异[13,14]。机会性感染的感染率与分布的差异可能受到地域、经济条件、CD4+T淋巴细胞、实验室条件以及HIV感染途径的影响。
综上所述,CMV感染是AIDS晚期患者常见的机会性感染,可引起多器官多系统的病变,以肺炎、视网膜炎多见。CD4+T淋巴细胞<50个/μL、合并结核病、PCP及败血症是住院AIDS患者发生活动性CMV感染的独立危险因素,而ART治疗是保护因素。对于单纯CMV血症患者是否需要抗CMV治疗有待于进一步研究。
利益冲突 无



























