
回顾性分析1例2型糖尿病合并慢性肾功能不全、高血压、冠心病的患者,治疗中血糖控制差、波动大,最终调整为利拉鲁肽联合胰岛素及口服药降糖,血糖控制良好,患者满意。利拉鲁肽是一种胰高糖素样肽-1受体激动剂,其主要的作用机制是增加高血糖诱导的胰岛素分泌,抑制高血糖或正常血糖时的胰高糖素分泌,减慢胃排空防止餐后血糖大幅增加,以及减少热量的摄入和减轻体重。可与胰岛素及二肽基肽酶Ⅳ抑制剂外的其他口服降糖药物联合使用。利拉鲁肽可以有效地预防心血管事件的发生并降低心血管疾病相关的死亡风险,且可有助于预防2型糖尿病的肾脏并发症,以及在体重控制方面的优势,在降糖药物中的地位逐渐凸显。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
利拉鲁肽是一种胰高糖素样肽-1受体激动剂(glucagon-like peptide-1 receptor agonist,GLP-1RA),通过与胰高糖素样肽-1受体结合,以葡萄糖浓度依赖的方式刺激胰岛素分泌、抑制胰高糖素分泌及抑制胃排空等机制降低血糖。GLP-1RA可降低体重,降糖治疗的安全性高,不良事件(包括低血糖)风险低,既可以单药治疗,也可以联合二甲双胍、磺脲类、噻唑烷二酮类或胰岛素治疗[1, 2]。近年来大量研究表明,GLP-1RA还有潜在的β细胞保护效应,兼具心脏获益和内皮保护作用。2020年美国糖尿病学会指南推荐,对于明确诊断动脉粥样硬化性心血管疾病(atherosclerotic cardiovascular disease,ASCVD)、慢性肾脏病(chronic kidney disease,CKD)或心力衰竭的患者,在全面生活干预(包括运动及体重管理)联合二甲双胍降糖治疗基础上,推荐联用GLP-1RA。我们报道1例2型糖尿病合并多种并发症的患者,在使用胰岛素强化治疗后血糖仍难以达标,存在肾功能及心脏功能不全,最终联合利拉鲁肽治疗而使血糖控制达标,并结合患者治疗随访情况,进行相关文献回顾,以期为此类型患者的治疗提供参考。
患者 女,68岁。因“发现血糖升高8年,血糖控制不佳3个月”入院。患者8年前因胸痛于我院心内科住院治疗期间,查血糖20 mmol/L,完善口服葡萄糖耐量试验后明确诊断为2型糖尿病,予二甲双胍口服降糖治疗(具体用药情况不详),偶测空腹血糖7.0~8.0 mmol/L,餐后血糖未监测。入院前5年,患者因血糖控制不佳启用胰岛素:门冬胰岛素早餐前8 U、晚餐前6 U,地特胰岛素睡前10 U,联合伏格列波糖0.2 mg、3次/d降糖治疗。随病程进展,血糖逐渐升高(具体监测情况不详),自行根据血糖调整地特胰岛素剂量。病程中逐渐出现双眼视物模糊、泡沫尿,无四肢肢端皮肤麻木、刺痛、感觉异常、间歇性跛行等,未特殊诊治,症状持续。3个月前患者监测空腹血糖反复波动于10~12 mmol/L之间,门诊查空腹血糖13.02 mmol/L,糖化血红蛋白(glycated hemoglobin A1c,HbA1c)10.4%,调整降糖方案为伏格列波糖0.2 mg、3次/d,瑞格列奈1 mg、3次/d,门冬胰岛素早餐前16 U、晚餐前14 U、地特胰岛素睡前20 U,血糖控制仍较差,偶测空腹血糖波动于10~11 mmol/L之间,门诊复查HbA1c 11.3%,空腹血糖11.27 mmol/L,为调整降糖方案入院。患者于8年前因活动后胸痛、胸闷伴心悸、出汗,完善冠状动脉造影诊断为“冠状动脉粥样硬化性心脏病”,并植入支架2枚;患者于7年前再次因反复喘累、胸闷不适行冠状动脉造影后植入支架1枚;长期口服“氯吡格雷75 mg、1次/d,比索洛尔1.25 mg、1次/d,瑞舒伐他汀10 mg、每晚1次”二级预防治疗,平素活动后仍时有胸闷、喘累症状,持续数分钟,休息或含服硝酸甘油后可缓解。于入院前8年住院期间发现血压高,最高血压220/100 mmHg(1 mmHg=0.133 kPa),诊断:高血压病3级(很高危),予“坎地沙坦酯4 mg、1次/d,左氨氯地平1.25 mg、1次/d”降压治疗,平素血压波动于130/75 mmHg左右。6年前有脑梗死病史,经内科治疗未遗留后遗症。有痛风病史,平素长期口服“碳酸氢钠及苯溴马隆”降尿酸治疗。否认食物及药物过敏史。否认手术、外伤史。否认吸烟饮酒史。家族中兄弟患有糖尿病,否认高血压、冠心病家族史。入院查体:身高150.0 cm,体重60 kg,体重指数26.7 kg/m2,腹围94 cm,生命体征平稳。神志清楚,精神可。腹型肥胖,浅表淋巴结无肿大。心脏、肺、腹无明显异常。双下肢无水肿。病理征未引出。双侧足背动脉搏动正常,双下肢痛觉、温度觉、振动觉减退,双侧10 g弹力丝试验阳性。实验室及辅助检查如下。(1)常规化验检查:尿葡萄糖(+/-),尿酮体(-),尿蛋白(-);血肌酐102.6 μmol/L(参考值35~81 μmol/L),尿素12.60 mmol/L(参考值2.8~8.2 mmol/L),胱抑素C 1.95 mg/L(参考值0.51~1.09 mg/L),总胆固醇3.04 mmol/L(参考值3.64~5.70 mmol/L),甘油三酯3.56 mmol/L(参考值0.34~2.30 mmol/L),低密度脂蛋白胆固醇1.91 mmol/L(参考值2.00~3.62 mmol/L)。血常规、大便常规、感染疾病标记物(乙肝两对半、梅毒抗体、艾滋病抗体和丙肝抗体)、肿瘤标志物筛查、凝血功能、血脂、肝功能未见异常。(2)甲状腺相关检查:甲状腺功能未见异常。(3)糖尿病相关检查:HbA1c 11.13%,尿白蛋白/肌酐比值200.66 mg/g,胰岛细胞抗体、胰岛素自身抗体及谷氨酸脱羧酶抗体均阴性。(3)影像学检查:腹部超声提示轻度脂肪肝;超声心动图示主动脉瓣轻度钙化伴轻度反流,主动脉硬化,左心室壁轻度对称性增厚,未见阶段性室壁运动异常。颈动脉彩色超声:双侧颈总及右侧颈内静脉粥样硬斑形成(无明显狭窄)。下肢血管超声未见明显异常。踝肱指数:双下肢胫后动脉、足背动脉未见明显硬化及闭塞。振动感觉阈值:提示有周围神经病变。综上,诊断考虑:(1)2型糖尿病,糖尿病肾脏病,糖尿病周围神经病变。(2)冠状动脉粥样硬化性心脏病,支架植入术后。(3)高血压病3级(很高危),高血压性心脏病。(4)颈动脉粥样硬化斑块形成。入院后予胰岛素泵(基础率用量为1.49 U/h,三餐前大剂量为10 U)强化治疗,逐步调整胰岛素泵泵速,患者血糖控制较前改善,加用利拉鲁肽0.6 mg、1次/d及罗格列酮4 mg、1次/d,逐渐减少胰岛素剂量。患者血糖逐渐改善,空腹血糖维持在8 mmol/L左右,餐后2 h血糖7~10 mmol/L,遂停用胰岛素泵,过渡为门冬胰岛素三餐前12~14 U及地特胰岛素34 U,逐渐滴定利拉鲁肽剂量至1.2 mg、1次/d,联合罗格列酮4 mg、1次/d降血糖,患者血糖控制良好(表1),遵医嘱出院。其他用药如下。(1)糖尿病神经病变:胰激肽原酶40 U、1次/d肌肉注射。(2)糖尿病肾脏病:羟苯磺酸钙0.5 g、3次/d,黄葵胶囊2.5 g、3次/d。(3)冠状动脉粥样硬化性心脏病:氯吡格雷75 mg、1次/d,比索洛尔1.25 mg、1次/d,瑞舒伐他汀10 mg、每晚1次,红花黄色素150 mg、1次/d静脉注射。(4)高血压:左氨氯地平1.25 mg、1次/d,坎地沙坦4 mg、1次/d。出院后患者遵嘱规律用药,逐渐滴定利拉鲁肽至1.8 mg、1次/d,逐渐减少胰岛素剂量,后调整为德谷门冬胰岛素(早餐前6 U、晚餐前8 U),利拉鲁肽1.8 mg、1次/d,罗格列酮4 mg、1次/d。随访HbA1c波动于6.3%~7.4%之间,血肌酐在100 μmol/L左右,尿微量白蛋白/肌酐比值维持在200~516 mg/g。出院至今4余年,体重逐渐下降至54.6 kg,体重指数24.9 kg/m2,无双下肢水肿、急性心脑血管意外、急性心力衰竭发生。
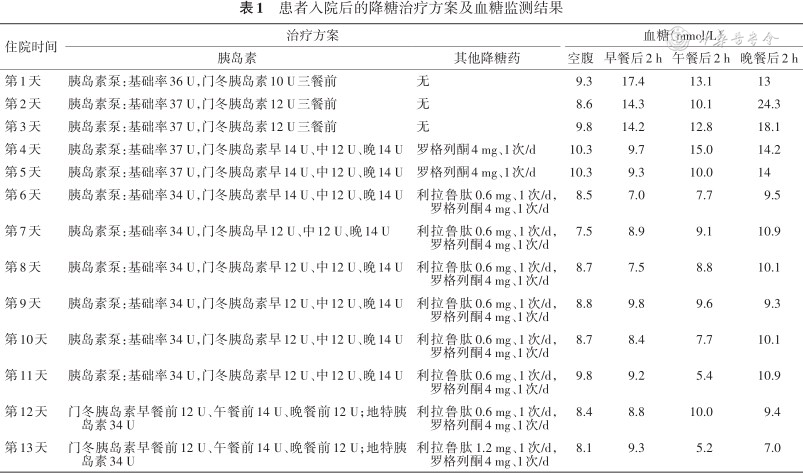
患者入院后的降糖治疗方案及血糖监测结果
患者入院后的降糖治疗方案及血糖监测结果
| 住院时间 | 治疗方案 | 血糖(mmol/L) | ||||
|---|---|---|---|---|---|---|
| 胰岛素 | 其他降糖药 | 空腹 | 早餐后2 h | 午餐后2 h | 晚餐后2 h | |
| 第1天 | 胰岛素泵:基础率36 U,门冬胰岛素10 U三餐前 | 无 | 9.3 | 17.4 | 13.1 | 13 |
| 第2天 | 胰岛素泵:基础率37 U,门冬胰岛素12 U三餐前 | 无 | 8.6 | 14.3 | 10.1 | 24.3 |
| 第3天 | 胰岛素泵:基础率37 U,门冬胰岛素12 U三餐前 | 无 | 9.8 | 14.2 | 12.8 | 18.1 |
| 第4天 | 胰岛素泵:基础率37 U,门冬胰岛素早14 U、中12 U、晚14 U | 罗格列酮4 mg、1次/d | 10.3 | 9.7 | 15.0 | 14.2 |
| 第5天 | 胰岛素泵:基础率37 U,门冬胰岛素早14 U、中12 U、晚14 U | 罗格列酮4 mg、1次/d | 10.3 | 9.3 | 10.0 | 14 |
| 第6天 | 胰岛素泵:基础率34 U,门冬胰岛素早14 U、中12 U、晚14 U | 利拉鲁肽0.6 mg、1次/d,罗格列酮4 mg、1次/d | 8.5 | 7.0 | 7.7 | 9.5 |
| 第7天 | 胰岛素泵:基础率34 U,门冬胰岛早12 U、中12 U、晚14 U | 利拉鲁肽0.6 mg、1次/d,罗格列酮4 mg、1次/d | 7.5 | 8.9 | 9.1 | 10.9 |
| 第8天 | 胰岛素泵:基础率34 U,门冬胰岛素早12 U、中12 U、晚14 U | 利拉鲁肽0.6 mg、1次/d,罗格列酮4 mg、1次/d | 8.7 | 7.5 | 8.8 | 10.1 |
| 第9天 | 胰岛素泵:基础率34 U,门冬胰岛素早12 U、中12 U、晚14 U | 利拉鲁肽0.6 mg、1次/d,罗格列酮4 mg、1次/d | 8.8 | 9.8 | 9.6 | 9.3 |
| 第10天 | 胰岛素泵:基础率34 U,门冬胰岛素早12 U、中12 U、晚14 U | 利拉鲁肽0.6 mg、1次/d,罗格列酮4 mg、1次/d | 8.7 | 8.4 | 7.7 | 10.1 |
| 第11天 | 胰岛素泵:基础率34 U,门冬胰岛素早12 U、中12 U、晚14 U | 利拉鲁肽0.6 mg、1次/d,罗格列酮4 mg、1次/d | 9.8 | 9.2 | 5.4 | 10.9 |
| 第12天 | 门冬胰岛素早餐前12 U、午餐前14 U、晚餐前12 U;地特胰岛素34 U | 利拉鲁肽0.6 mg、1次/d,罗格列酮4 mg、1次/d | 8.4 | 8.8 | 10.0 | 9.4 |
| 第13天 | 门冬胰岛素早餐前12 U、午餐前14 U、晚餐前12 U;地特胰岛素34 U | 利拉鲁肽1.2 mg、1次/d,罗格列酮4 mg、1次/d | 8.1 | 9.3 | 5.2 | 7.0 |
本例患者糖尿病病史长,起病隐匿,因胸痛于心内科住院期间发现血糖高,诊断2型糖尿病,诊断初始就同时合并高血压、冠状动脉粥样硬化性心脏病,并行冠状动脉造影及支架植入术,病程中血糖逐渐升高,血糖控制差,逐渐出现泡沫尿、双眼视物模糊,均未正规诊治,于我科就诊时明确诊断2型糖尿病,糖尿病肾脏病、糖尿病周围神经病变[3]、糖尿病眼病、肾功能不全[4],冠状动脉粥样硬化性心脏病,高血压病3级很高危。患者并发症及合并症多,有肾功能不全、高危心血管风险,腹型肥胖、胰岛素用量大、血糖控制差,基于此,我们调整了降糖方案,予胰岛素强化治疗后联用利拉鲁肽降糖治疗。
利拉鲁肽属于胰高糖素样肽-1受体激动剂(glucagon-like peptide-1 receptor agonist,GLP-1RA)类降糖药,通过与胰岛β细胞中的受体结合,以葡萄糖浓度依赖的方式促进胰岛素的产生、刺激胰岛β细胞的增殖和分化;通过抑制胰腺α细胞分泌胰高糖素,减少肝糖原的产生来控制血糖;作用于消化道,延缓胃排空,增加餐后饱腹感;通过作用于中枢神经系统来减少食欲和食物消耗,从而减轻体重[5, 6]。随着研究的深入,GLP-1RA类降糖药物在糖尿病的治疗中逐步变得举足轻重。
2型糖尿病是一种进展性疾病,随着疾病进展,血糖逐渐升高,初始单一药物可以良好控制血糖的患者,逐渐进展为需要多药联合才能维持HbA1c达标,同时伴随着糖尿病周围神经病变及血管并发症的出现。在制定联合降糖方案的时候,需结合患者的临床特点进行考虑,包括糖尿病并发症及合并症情况,如已确诊的ASCVD或存在ASCVD高风险、心力衰竭、CKD、其他共病等。本例患者的主要特点是腹型肥胖、血糖控制差、肾功能不全、确诊的冠心病、高血压,因此在考虑调整方案时需首先考虑药物降糖效果,不增加体重,最好可有助于减少内脏脂肪,同时兼具改善心脏及肾脏的预后,降低全因死亡风险。
根据《中国糖尿病肾脏病防治指南》,2型糖尿病慢性肾功能不全的患者,需根据估算的肾小球滤过率分期调整降糖药物剂量,肾功能不全CKD 3b期的患者二甲双胍、磺脲类禁用,钠-葡萄糖共转运蛋白2抑制剂慎用,二肽基肽酶Ⅳ抑制剂减量使用,格列奈类、α-糖苷酶抑制剂、噻唑烷二酮类及GLP-1RA可常规剂量使用。本例患者肾功能不全CKD 3b期,虽有已确诊的ASCVD,但病程中并无水肿、胸闷、心悸等不适,结合患者体型肥胖、严重胰岛素抵抗,全天血糖均明显高于正常,持续高血糖将进一步增加患者急性心血管事件风险,故加用噻唑烷二酮类降糖药罗格列酮,后续需密切关注患者双下肢水肿及冠心病控制情况[7]。加用罗格列酮时,全天胰岛素总量达74 U,患者血糖控制仍差,因此在没有禁忌的情况下联用利拉鲁肽,联合用药后患者血糖迅速下降并达标,且未增加低血糖的风险。利拉鲁肽以葡萄糖浓度依赖的方式降低血糖,在与甘精胰岛素比较的随机对照试验中也可以看到,其降血糖的达标率更高,同时可改善胰岛β细胞功能,低血糖发生率更低。而在与安慰剂的对比试验中,其HbA1c的达标率显著高于安慰剂组。在真实世界的观察性研究中,也发现利拉鲁肽在改善成年2型糖尿病患者的血糖控制和减轻体重方面是有效的,且主要减轻内脏型肥胖。因此推荐,对于需多次注射胰岛素,血糖控制差,同时还需考虑体重问题的2型糖尿病患者,可考虑联用利拉鲁肽[8, 9, 10]。
此外,本例患者在确诊2型糖尿病时即明确诊断冠心病、高血压,并行2次支架植入术,存在高危心血管事件风险,需作为药物选择的重要依据。在2016年的一项随机双盲试验中就发现,利拉鲁肽可使2型糖尿病患者首次因心血管原因、非致死性心肌梗死或非致死性卒中死亡的发生率低于安慰剂组[11]。2019年一项关于GLP-1RA在治疗2型糖尿病患者的心血管、死亡率和肾脏结局的系统回顾和荟萃分析显示,GLP-1RA治疗可使主要心血管不良事件降低12%、心力衰竭住院率降低9%,通过对复合肾脏结局[如新发大蛋白尿的发生、估算的肾小球滤过率下降(或增加肠促胰岛素)、进展为终末期肾病或肾衰竭导致的死亡]的评估发现,GLP-1RA通过减少尿蛋白,显著降低了肾功能衰竭的风险[12]。而其潜在的心脏保护作用归因于它们在心血管系统中的多种非降血糖作用,包括胰岛素抵抗的改变、体重减轻、血压降低、改善血脂水平和对心脏和血管内皮的直接影响等[13]。
基于GLP-1RA对胃肠道的作用机制,常见的不良反应主要表现为胃肠道症状,也是影响持续治疗的主要原因,利拉鲁肽作为代表药物,以标准化给药,逐渐滴定的方式,其胃肠道不良反应的风险已大大减少。且在荟萃分析中也并未发现严重低血糖、胰腺炎或胰腺癌风险的增加。而其对眼睛健康的影响目前并无定论,还需进一步观察研究。同时,我们在临床工作中,需根据患者的糖尿病年龄、体重、胰岛功能情况、糖尿病病程、并发症及合并症情况综合制定降糖方案,同时还需考虑患者的依从性等情况。利拉鲁肽可作为在接受以二甲双胍为基础的背景治疗的心血管风险增加的患者的一线选择,同样也推荐用于需多次注射胰岛素的患者[14]。
综上所述,新型降糖药不断上市,随着研究的深入,GLP-1RA类药物在糖尿病治疗过程中所表现出良好的降糖效果好,HbA1c达标率高,低血糖风险更低,同时兼具减轻体重、对心血管及肾脏具有保护作用,为糖尿病药物治疗提供了更优的选择,以实现血糖长远达标,同时控制体重、减轻心血管时间风险、延缓CKD的进展、降低全因死亡率,改善患者的生活质量。
所有作者声明无利益冲突



























