
本刊刊出的所有论文不代表本刊编委会的观点,除非特别声明
血友病是一种与性别相关的隐形遗传性出血性疾病,其特点为轻微创伤后或自发性出血[1]。在社会群体中,血友病的发生率为每10万人中有5~10人。血友病性关节炎是血友病患者继发的关节改变,患者常有出血倾向,且出血后凝血不良。未凝固性的血液可导致关节内压力迅速增加,导致关节突然肿胀、疼痛和活动受限[2]。影响最严重的关节是膝关节,其次是肘关节、踝关节、髋关节和肩关节。在疾病的早期通常只有一处关节出现病变,随着病情进展可出现多处关节受累。关节反复出血可引起慢性损伤、滑膜炎、关节软骨损伤、骨质增生、关节萎缩、关节表面脂肪样增生、骨赘形成、关节腔狭窄、骨坏死、囊性病变,最终导致关节畸形和功能障碍[3]。血友病性关节炎并不罕见,且由于血液病性关节炎无特异性临床表现,发病隐匿、发生部位复杂,极易误诊。随着检验医学与影像医学的发展,血友病性关节炎的诊断逐渐引起同行的重视,在此分享2例在昆明医科大学第二附属医院(以下简称“我院”)就诊并确诊为血友病性关节炎的病例,为该病提供影像诊断思路。
病例1,患者,男性,43岁,“因反复黑便2年,伴呕血3次”入院,两年前无明显诱因出现黑便,当地医院胃镜提示十二指肠球后溃疡并出血,反复治疗无效后至我院就诊,行走入院,否认遗传倾向性疾病及传染病家族史。查体:贫血貌,巩膜无黄染,全身皮肤黏膜无瘀点瘀斑,全身浅表淋巴结无肿大,胸骨无压痛,双肺呼吸音清晰,未闻及干湿啰音,心律齐,未闻及杂音,腹平软,无压痛,肝脾无肿大,双下肢无水肿,右上肢肘关节活动受限,双下肢关节畸形,伴活动受限;肌力、肌张力正常。实验室检查:白细胞4.1×109/L[参考范围:(3.5~ 9.5)×109/L],红细胞2.79×1012/L[参考范围:(3.8~ 5.1)×1012/L],血红蛋白84 g/L[参考范围:(115~ 150) g/L],血小板244×109/L[参考范围:(125~350)×109/L],网织红细胞比值为7.13%(参考范围:5%~15%),网织红细胞绝对值198.9×109/L[参考范围:(24~ 84)×109/L],尿酮体阳性,粪便常规及隐血实验:颜色棕黑,性状稀,隐血实验(+),活化部分凝血活酶时间(activated partial thromboplastin time,APTT) 103.5 s(参考范围:男性31.5~43.5 s;女性32~43 s),FIB 8.18 g/L(参考范围:1.75~5.54/L),VⅢ因子活性600% (参考范围:77.3%~128.7%),IX因子活性1%(参考范围:67.7%~128.5%)。MRI所见:T1加权像(T1WI)矢状位、冠状位(图1A、图1C)示:左膝关节间隙狭窄,髌骨形态增大并向前突出,关节构成诸骨边缘骨质增生变尖,关节面下骨质侵蚀、破坏、缺损,髁间窝加深;质子密度加权像(proton density weighted image,PDWI)矢状位、冠状位(图1B、图1D)示:左侧股骨下段、左侧胫骨上段见多发斑片、片状稍长T2信号及多发大小不等类圆形长T2信号。左膝关节滑膜增厚,骨软骨变薄、缺损;内外侧半月板显示不清;前、后交叉韧带肿胀见斑片状稍长T2信号。结合临床及实验室检查,诊断为血友病性关节炎。
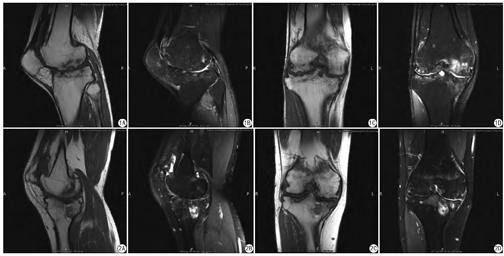

病例2,患者,男性,25岁。因“反复鼻,皮肤瘀斑20余年,右膝关节肿痛1 d”入院,因“右膝关节滑膜炎”至外院就诊,诊断为血友病,否认遗传倾向性疾病及传染病家族史。查体:患者体温、呼吸、脉搏均无明显异常,右膝关节肿胀、压痛明显(评估疼痛评分5分,严重程度为中度)。白细胞4.78×109/L[参考范围:(3.5~ 9.5)×109/L],血红蛋白170 g/L(参考范围:115~ 150 g/L),血小板178×109/L[参考范围:(125~ 350)×109/L],凝血因子IX活性25.8%(参考范围:67.7%~128.5%)。MRI所见:T1WI矢状位、冠状位(图2A、图2C)示:右膝关节毗邻正常,关节间隙变窄,关节构成诸骨边缘骨质增生变尖,关节面下骨质侵蚀、破坏、缺损。PDWI矢状位、冠状位(图2B、图2D)示:股骨下段、胫骨上段骨质见片状稍长T2信号,胫骨平台骨质见多发类圆形长T2信号,股骨下端及胫骨平台软骨缺损。外侧半月板前角及内侧半月板后角内见线状稍长T2信号,未达关节面,髌上囊及关节腔内少量积液。综上,实验室指标诊断为轻型血友病B型,影像学诊断为符合血友病性关节炎影像表现。该病例较特殊,因患者凝血因子活性较高,为临床轻度血友病,但影像学所示关节炎严重程度较重,与血友病病程严重程度不符。本病例提示血友病性关节炎所致的关节损伤程度可与血友病病程的严重程度不一致,严重关节破坏可在轻型血友病患者中出现。
血友病性关节炎发病机制与滑膜炎、关节软骨退行性变、骨代谢异常有关[3]。血友病性关节炎的基本病理特征包括自发性关节内出血或微创伤性出血。血友病性关节炎的病理改变过程是:(1)单纯积血期:关节内急性出血、关节囊肿胀、滑膜增厚,关节结构未受破坏;(2)全关节炎期:关节内反复长期出血,关节囊和滑膜增生,关节软骨侵蚀,骨质吸收、囊变,股骨髁间凹增宽、加深,骨质疏松,骨骺生长加速,骺骨生长早闭;(3)修复期:关节内积血逐渐吸收,炎症逐渐消退,关节囊及滑膜组织纤维变形,软组织钙化,重者继发骨性关节病或关节变形、强直,可伴发废用性肌萎缩[4]。也有文献报道,A型血友病患者凝血因子VⅢ水平高于20%的,无论有无关节出血史,通常不会发展为血友病性关节炎。然而,凝血因子VⅢ水平在6%~20%的患者中,有近1/3患有慢性关节炎[5]。血友病的临床诊断标准包括:(1)出血相关临床表现:关节、肌肉和深部组织出血,胃肠道、泌尿道、中枢神经系统出血以及拔牙后出血不止、外伤或手术后延迟性出血等;(2)部分实验室检测结果异常:重型血友病患者部分激活的凝血活酶时间延长,轻型血友病患者APTT仅轻度延长或正常。确诊血友病依赖于FⅧ活性(FⅧ:C)、FIX :C以及血管性血友病因子抗原(VWF:Ag)的测定。血友病A患者FⅧ:C减低或缺乏,VWF:Ag正常,FⅧ:C/VWF:Ag比值明显降低。血友病B患者FIX :C减低或缺乏。(3)血友病典型家族史[6]。
血友病患者关节病变的影像学表现较为典型,有利于与其他关节疾病的鉴别诊断。血友病性关节炎特征性影像表现是一般在患者未受外伤的情况下出现关节腔内出血、含铁血黄素沉积并可见骨质水肿、坏死、骨囊肿形成、骨质密度改变、关节间隙改变、关节形态异常、骨骺过度生长等情况。早期少量出血可完全吸收而不留痕迹,但长期反复大量出血可导致滑膜、关节软骨、软骨下骨等一系列改变,甚至导致关节僵硬畸形。刺激铁沉积会导致滑膜炎并释放细胞因子。反复滑膜炎可导致软骨和软骨下骨的进行性损伤。关节间隙会随着病情的发展而缩小。关节损伤、角化和关节强直可能发生在最后阶段。到目前为止,骨和软骨的破坏被认为是不可逆的损伤[7]。X线、CT、MRI在诊断血友病性关节炎有不同的优势。针对血友病性关节病X线表现,国外学者制定了Arnold e Hilgartner评分系统及Pettersson评分系统用于评估血友病性关节炎关节病变严重程度,但该评分对早期与中期病变鉴别意义不大。有学者认为患者X线平片上若已出现关节病变征象,则提示血友病性骨关节病已达中晚期并不可逆转[8]。CT薄层扫描和多平面重建技术使其在显示微小病变、病变准确定位及骨质变化较X线有明显优势。X线、CT判断软骨病变情况需通过关节间隙、关节周围软组织情况间接判断,而MRI可清晰显示滑膜增生、滑膜炎、关节腔积液、含铁血黄素沉积、骨质损伤、软骨情况信息。MRI可区分关节腔内积液和积血,并区分出血时相。MRI功能序列对血友病性关节炎有早期诊断价值,对发现早期软骨改变、滑膜含铁血黄素沉积对早期治疗有重要意义。软骨基质破坏后,正常软骨组织内网状纤维排列结果紊乱,软骨内水含量增加,能反映水含量改变的序列图像可显示这些细微的变化。扩散加权成像(diffusion weighted imaging,DWI)及表观扩散系数(apparent diffusion coefficient,ADC)、扩散张量成像(diffusion-tensor imaging,DTI)、T2 mapping成像、对比增强MRI (dynamic contrast-enhanced MRI,DCE-MRI)均提高了软骨基质病变检出率[9]。至于鉴别诊断,血友病性关节炎的早期表现与浆液性及粘液性滑膜炎难以鉴别,也难以与骨骺损伤合并关节血肿相鉴别。血友病性关节炎较退行性骨关节炎更容易出血囊变。当血友病性关节炎合并骨质疏松时难以与类风湿性关节炎鉴别。通常可以通过临床病史和实验室检查作出明确诊断,也可以通过MRI中含铁血黄素的存在作出鉴别诊断[10]。
关于血友病性关节炎的治疗,局部止血和全身置换治疗是可行的。对于关节明显肿胀、疼痛的血友病患者,应在补充凝血因子和严格局部消毒的条件下进行关节穿刺抽吸技术,以减轻压力、减轻疼痛、减少积血对关节软骨和骨的损伤。为防止局部感染,治疗期间不应进行慢性瘘管形成和致死性败血症的抽吸、引流和活检。对于晚期关节疾病,应根据病变的严重程度进行滑膜切除术、关节冲洗、关节固定术或关节成形术[11]。系统治疗包括以下几个方面:(1)替代治疗。(2)药物辅助治疗:雷尼替丁、去氨加压素、达那唑、抗纤溶剂等。(3)脾细胞移植或脾移植。(4)基因治疗[12]。自20世纪90年代以来,重组凝血因子的广泛应用不仅提高了疗效,而且避免了传统的人源性凝血因子应用产生抗体和病毒感染的副作用。基因疗法在动物实验中获得成功,基因治疗在初步临床试验中的结果也给血友病患者带来了希望[13]。
本文报道的病例2为一名年轻的轻度血友病患者(血友病B型),关节改变与实验室检查所提示的病情严重程度不一致,其关节软骨破坏、滑膜炎、骨质退变、髌上囊及关节腔积液表现严重。患者膝关节单侧发病,评估对侧关节情况,未表现出与患侧对称的病变情况。血友病性骨关节病的严重程度与血友病病情严重程度可存在不一致的情况,分析其原因,有学者报道血友病关节间隙狭窄可出现在关节面侵蚀和囊变前,关节间隙是否狭窄来判断血友病性关节炎患者的严重程度是有局限性的[14,15]。可以推论,血友病性关节炎的临床表现、影像学骨质及周围软组织损伤的严重程度与血友病病情严重程度不是绝对成正比的。血友病性关节炎是血友病病情的继发改变,其临床表现、影像表现严重程度反映的是关节损害情况,诊断血友病病情严重是由实验室指标决定的,两者评价标准不相同,这提示临床不可因临床诊断为轻症血友病而忽视患者继发的关节损伤病情[16]。
虽然血友病确诊依赖临床症状及实验室检查,对于实验室检查提示轻症患者如出现严重关节疼痛症状时,需要引起重视。完善影像学检查,对发现血友病患者是否伴发血友病性骨关节炎、实现早期治疗有重要意义,以免患者出现不可逆性关节改变,延误最佳治疗时机。
无。


























