
探讨肝血管瘤超声、电子计算机断层扫描(computed tomography,CT)和MRI影像学特征及诊断价值。
选取2018年8月至2019年9月肝血管瘤疑似病例168例,所有患者均接受腹部超声和CT检查,21例患者接受MRI检查。分析3种检查的影像学特征及诊断价值。
超声检查回声表现:强回声及高回声占84.52%(142/168),混合性回声占10.71%(18/168),低回声占4.76%(8/168)。超声血流信号表现:周边和内部未见血流信号占77.98%(131/168);斑块状血流信号或点状血流信号占22.02%(37/168)。CT增强扫描呈典型"快进慢出"表现占80.36%(135/168)。超声检查诊断肝血管瘤的灵敏度为87.69%,特异度为81.58%。CT检查诊断肝血管瘤的灵敏度为99.23%,特异度为84.21%。CT对肝血管瘤的检出率为80.36%(135/168),明显高于超声的72.02%(121/168),差异有统计学意义(χ2=8.450,P=0.004)。MRI检出率为100%,T1WI为低信号,T2WI为高信号,血管瘤内呈现典型"灯泡征"表现。
在肝血管瘤的影像学诊断中,超声简单易行,可作为初步检查方法;CT和MRI的准确率较高,对于超声表现不典型者可作为补充。

本刊刊出的所有论文不代表本刊编委会的观点,除非特别声明
肝血管瘤是最常见的肝脏良性肿瘤,文献报道,肝血管瘤在人群中的超声检出率或尸检率为0.4%~2%,女性患病率远高于男性[1,2]。肝血管瘤生长缓慢,且缺乏特异性临床症状,血常规、肝功能及肿瘤标志物等实验室检查一般无诊断价值。超声简单易行,广泛应用于肝血管瘤的诊断及鉴别,也是随访中最常见的检查手段[3]。近年来,随着电子计算机断层扫描(computed tomography,CT)和MRI设备的完善和技术的提升,使得肝血管瘤的诊断准确率明显提高。3种检查方法各具优势,相互补充。本研究对我院近年来肝血管瘤患者的超声、CT和MRI的影像学特征及诊断价值进行分析,为临床诊断提供参考。
选取2018年8月至2019年9月肝血管瘤疑似病例168例。纳入标准:年龄≥18岁,既往无肝硬化、病毒性肝炎、肝包虫病,既往未服用肝毒性药物。排除标准:精神病、认知障碍、不配合检查的患者。本研究经医院伦理委员会批准,患者签署知情同意书。男性52例,女性116例,年龄29~67岁,平均年龄(46.82±7.63)岁。患者多于体检触诊或B超发现,其中66例患者表现为囊性感腹部包块,听诊时有传导性血管杂音;37例患者表现为右上腹隐痛不适及消化不良症状;12例患者表现为脾大或腹水;1例患者出现肝血管瘤破裂出血。168例患者均接受腹部超声和CT检查,其中21例患者因诊断不明确自愿接受MRI检查。经病理检查确诊肝血管瘤130例,符合肝血管瘤诊断标准[1],其中男性39例,女性91例,平均年龄(45.03±7.41)岁;单发101例,多发29例;病灶大小为0.5 cm × 0.3 cm至14.0 cm × 10.5 cm;病理类型:海绵状血管瘤97例,毛细血管瘤15例,血管内皮细胞瘤8例,硬化性血管瘤10例。
采用飞利浦IE elite彩色多普勒超声仪(荷兰飞利浦公司),探头频率2.0~5.0 MHz。患者检查前空腹8 h,取仰卧位或侧卧位,平静呼吸。常规检查肝脏位置、大小、形态、边缘,肝实质回声的强度和均匀性,局灶性异常回声区,肝内管道结构如胆管、门脉、肝静脉、肝动脉有无管壁回声异常,管腔有无狭窄或扩张,有无栓子形成,肝门部有无淋巴结肿大。检查病灶形态是否规则,边缘是否清楚,有无晕圈,病灶内回声强度,分布特点,是否有液化、钙化,后方回声有无变化等。患者行超声造影时,将超声仪调节至低机械指数,经肘静脉注射对比剂,采用静脉团注法推注,对比剂为声诺维,注射剂量为2.4 mL,随后推注5 mL生理盐水冲洗。嘱咐患者屏气观察动脉期灌注,存储动态增强影像资料。
采用64排螺旋CT扫描仪(日本东芝公司)。患者检查前空腹4 h,取仰卧位,头足方向,先进行常规CT平扫,观察肝实质和病灶的位置、形态和密度。再进行增强扫描,肘静脉注射对比剂,流速2~3 mL/s。动脉期延迟扫描时间25~30 s,门脉期延迟扫描时间60~70 s,实质期延迟扫描时间85~90 s。若怀疑肝血管瘤,则实质期的延迟扫描时间延长至3 ~5 min,直至病灶内对比剂充满为止。动脉期采用薄层准直、大螺距高速扫描模式,观察有无异常肝动脉供血和强化。门脉期和动脉期采用高质量扫描模式,观察一过性强化病灶,门静脉成像时加大扫描范围,获得门脉血管流入图像。延迟期扫描病灶层面,观察病灶延迟强化特征。
采用3.0 T超导型磁共振成像仪(荷兰飞利浦公司),设置层距为1 mm,层厚为5~8 mm,矩阵为512 × 512。患者检查前空腹4 h,取仰卧位,两前臂交叉抱头,足先进,腹部呼吸明显位置外加呼吸门控,软管上下缘放置软垫避免线圈压迫。线圈中心对准胸骨剑突,确保肝脏位于线圈中心,三平面定位图像肝脏显影居中。常规检查序列T1WI、T2WI、动态增强扫描等,观察病变部位、形态及信号变化等。扫描参数:重复时间100 ms,回波时间85 ms,翻转角800° ,扫描视野36 cm,间距1.5 mm,层厚6 mm,带宽45~60 Hz,矩阵256 × 256。
所有患者同一项检查均有2名影像科医师(1名为中级职称、1名为副高级职称)共同操作和诊断,避免因医师经验水平导致的差异。若2名医师诊断结果一致,则采取该种诊断结果;若2名医师的诊断结果不一致,则提交给另外1名高级职称影像学医师判断,3名医师共同判断最终的诊断结果。
彩色多普勒超声及超声造影:观察168例患者的超声回声、血流信号以及超声造影的特异性表现,并分析与病理检查的一致性。CT检查:观察168例患者的病灶部位、大小、边界等情况以及CT增强扫描的特异性表现,并分析与病理检查的一致性。比较超声与CT对肝血管瘤检出率的差异,评估哪种检查方法对肝血管瘤的检出率更高。21例患者由于诊断不明确,自愿接受MRI检查,观察每位患者的T1WI和T2WI序列下的病灶形态及信号变化。
采用SPSS 22.0进行统计分析。计数资料以例和百分比(%)描述,超声与CT的检出率比较采用配对χ2检验,P<0.05表示差异有统计学意义。
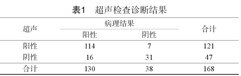
超声检查诊断肝血管瘤的灵敏度为87.69%,特异度为81.58%,阳性预测率为94.21%,阴性预测率为65.96%,准确率为86.31%。Kappa值为0.639,与病理检查的一致性较好。16例患者由于超声表现不典型被漏诊,漏诊率为12.31%(16/130)。7例患者被误诊,误诊率为18.42%(7/38),术后病理诊断为原发性肝癌。见表1。
超声检查诊断结果
超声检查诊断结果
| 超声 | 病理结果 | 合计 | |
|---|---|---|---|
| 阳性 | 阴性 | ||
| 阳性 | 114 | 7 | 121 |
| 阴性 | 16 | 31 | 47 |
| 合计 | 130 | 38 | 168 |
超声检查回声表现:以强回声及高回声多见,占84.52%(142/168);混合性回声占10.71%(18/168);少数表现为低回声,占4.76%(8/168)。多数病灶外形不规则,边界清晰,内部管道样结构。小型病灶表现为内部强回声,回声均匀;较大病灶表现为不均匀回声,呈网状回声,边缘回声增强。超声血流信号表现:以周边和内部未见血流信号多见,主要为直径<4 cm的小型病灶,占77.98%(131/168);少数表现为斑块状血流信号或点状血流信号,主要为较大血管瘤,占22.02%(37/168)。超声造影表现:动脉期表现为环状增强多见,对比剂快进慢出,注射对比剂后3~5 s血管瘤有染色,从周边逐渐向中心完全充填,持续18 s以上,血管瘤边缘整齐,占80.36%(135/168);少见类型为动脉期表现为整体快速增强,时间较短,占19.64%(33/168)。
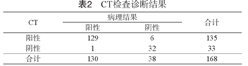
CT检查诊断肝血管瘤的灵敏度为99.23%,特异度为84.21%,阳性预测率为95.56%,阴性预测率为96.97%,准确率为95.83%。Kappa值为0.875,与病理检查的一致性较好。1例患者由于CT表现不典型被漏诊,漏诊率为0.77%(1/130)。6例患者被误诊,误诊率为15.79%(6/38),术后病理诊断为原发性肝癌。见表2。
CT检查诊断结果
CT检查诊断结果
| CT | 病理结果 | 合计 | |
|---|---|---|---|
| 阳性 | 阴性 | ||
| 阳性 | 129 | 6 | 135 |
| 阴性 | 1 | 32 | 33 |
| 合计 | 130 | 38 | 168 |
CT检查表现:血管瘤病灶边界清楚,CT平扫和增强扫描下病灶密度与血管一致,密度较低。对于直径>4 cm的血管瘤,呈现不规则低密度阴影,可能与血管瘤内纤维病变、血栓形成或坏死有关。CT增强扫描主要表现为:病灶边缘明显强化,呈结节状或岛屿状,动脉期强化密度与邻近的腹主动脉相同,随着时间延长,增强范围扩展至病灶中央。门脉期和延迟期病灶呈等密度。典型表现出现在动脉早期,即对比剂注射后20~30 s,呈典型快进慢出表现。
CT对肝血管瘤的检出率为80.36%(135/168),明显高于超声的72.02%(121/168),差异有统计学意义(χ2=8.450,P=0.004)。见表3。

超声与CT对肝血管瘤的检出率比较
超声与CT对肝血管瘤的检出率比较
| 超声 | CT | 合计 | |
|---|---|---|---|
| 阳性 | 阴性 | ||
| 阳性 | 118 | 3 | 121 |
| 阴性 | 17 | 30 | 47 |
| 合计 | 135 | 33 | 168 |
21例患者接受MRI检查,对肝血管瘤的检出率为100%。MRI检查下病灶边缘清晰,T1WI为低信号或等信号,T2WI为高信号,且随回波时间延长,信号强度增加,血管瘤内呈现典型"灯泡征"表现。
文献报道,大多数患者的肝血管瘤体积较小,直径为2~4 cm,病理类型以海绵状血管瘤多见[4,5]。本研究显示超声检查下,肝血管瘤密度均匀,边界清晰,典型表现为高回声,占84.52%;少部分体积较大的肝血管瘤表现为低回声,呈网状结构;较大的血管瘤切面呈分叶状,内部仍以强回声为主,回声均匀;较大病灶表现为不均匀回声,呈网状或不规则的低回声区,边缘回声增强。在血流动力学上,病灶血流信号稀少[6,7]。肝血管瘤的病理机制是多种原因导致的肝内局部血液循环阻滞、血管内皮细胞异常增生、毛细血管海绵状扩张,最终形成血管瘤[8,9],故而病灶内的血流速度较慢,这种组织结构决定了其影像学特征。在诊断价值上,超声检查诊断肝血管瘤的灵敏度为87.69%,特异度为81.58%,阳性预测率为94.21%,阴性预测率为65.96%,准确率为86.31%。Kappa值为0.639,与病理检查的一致性较好。超声作为基本的检查手段,具有简单易行、价格便宜、无放射性风险的优势,常为临床首选方式,但其缺点主要是漏诊率较高。本研究发现,由于超声表现不典型导致的漏诊率达12.31%,这主要是由于超声对于体积大于2 cm的较大的血管瘤,检出率高,但对于体积小于2 cm的血管瘤,病变成像不够清晰,易发生漏诊。有研究[10]提出,常规超声检出不佳者可行超声造影,检出率可进一步提升。多项研究提出[11,12],超声造影可良好地反映肝细胞肝癌与肝血管瘤血流灌注的差异,具有较高的鉴别诊断价值。
对超声表现不典型的病例,可以通过增强CT或MRI确诊。CT平扫表现可见肝实质内类圆形的低密度病灶,边界清楚,与血管瘤的纤维病变或血栓机化有关。这种影像学特征与原发性肝癌的鉴别诊断价值不高,通常需进行CT增强扫描。在CT增强扫描中,肝血管瘤呈现典型"快进慢出"表现,动脉期从周边开始强化,逐渐向中心扩展[13,14],此为诊断肝血管瘤的可靠依据。在本研究中,CT检查诊断肝血管瘤的灵敏度为99.23%,特异度为84.21%,灵敏度和特异度都高于超声;而且CT对肝血管瘤的检出率为80.36%(135/168),明显高于超声的72.02%(121/168);上述提示CT对肝血管瘤的诊断效能高于超声,主要是由于CT增强扫描更容易得到特异性表现,增强了诊断的灵敏性。但是CT也存在少数的漏诊病例,本研究中CT漏诊率为0.77%(1/130),主要是表现不典型,在动脉期早期强化,但门脉期和延迟期退出不明显,与肝血管瘤不易鉴别[15]。此时可进行MRI检查,T1WI呈低信号,T2WI呈高信号,典型"灯泡征"表现,能够较好地与原发性肝癌鉴别[16]。既往研究提出[17],对于超声不易诊断的<2 cm的小血管瘤,尤其是高血流动力学的小血管瘤,MRI诊断的灵敏度较高,表现为迅速强化。本研究中对21例CT不典型表现的患者进行MRI检查,对肝血管瘤的检出率高达100%,这是MRI的显著优势,劣势是MRI检查费用较高。
综上所述,在肝血管瘤的影像学诊断中,超声简单易行,可作为初步检查方法;CT和MRI的准确率较高,对于超声表现不典型者可作为补充,也能较好地与肝癌等鉴别,减少漏诊和误诊率。
无。



























