
探讨动态对比增强磁共振成像(dynamic contrast-enhanced MRI,DCE-MRI)的定量及半定量参数在鉴别甲状腺良恶性结节中的诊断效能。
回顾性分析经手术病理证实的甲状腺结节患者45例,术前均行颈部DCE-MRI增强检查,获取定量参数:容积转运常数(volume transfer constant,Ktrans)、速率常数(rate constant,Kep)、血管外细胞外容积分数(extravascular extracellular volume fraction,Ve)和非定量参数:增强曲线下初始面积(initial area under the gadolinium curve,IAUGC)、最大增强斜率(maximum slope of increase,Max Slope)、对比增强比率(contrast enhancement rate,CER)以及时间-信号曲线(time-intensity curves,TIC);应用Mann-Whitney U检验及Fisher检验分析两组间连续变量和分类变量是否有统计学差异,并通过绘制ROC曲线来评价DCE-MRI中的各参数在鉴别甲状腺良恶性结节方面的诊断效能。
在45例甲状腺结节患者中,良性结节12个(良性组),恶性结节34个(恶性组),良性结节:平均Kep、Ktrans、Ve值分别为(3.63±2.83) min-1、(1.41±1.01) min-1、(0.48±0.19) min-1;恶性结节分别为(2.70±2.42) min-1、(1.23±1.23) min-1、(0.51±0.22) min-1,两组之间差异无统计学意义(P值均>0.05);良性结节:Max Slope、CER、IAUGC值分别为(0.10±0.10) s、(2.04±0.67) s、(0.78±0.38) s,恶性结节分别为(0.07±0.10) s、(1.55±0.67) s、(0.94±0.67) s,且两组间CER值差异有统计学差异(P<0.05),其对于区分良恶性结节的最佳特异度、敏感度分别为0.75、0.62,ROC曲线下面积AUC为0.72。TIC曲线显示甲状腺恶性结节多表现为Ⅱ型曲线,良性结节多表现为Ⅲ型曲线,且差异具有统计学意义(P=0.02)。
DCE-MRI中的半定量参数(CER)及TIC曲线类型对鉴别甲状腺良恶性结节有一定的诊断效能,初步数据显示基于DCE-MRI的定量参数在鉴别甲状腺良恶性结节方面价值有限,尚需要更大样本研究证实。

在过去的几十年中,甲状腺恶性肿瘤的发病率显著增加。随着影像学检查的广泛应用,健康人群的检出率从16%~67%不等[1]。检出的大多数结节为良性,但仍有约7%~15%结节为恶性,其中分化型甲状腺癌(主要是乳头状癌和滤泡癌)占大多数[2, 3]。甲状腺结节管理的主要挑战是识别其良恶性,以便于进一步规划治疗方案和手术干预的程度。目前,细针穿刺抽吸活检(fine needle aspiration biopsy,FNAB)是鉴别甲状腺良恶性结节最准确的工具,然而仍存在约3%~5%的假阴性以及约10%~20% FNAB产生的非诊断性结果,增加了不必要甲状腺切除次数[4, 5, 6]。
超声是甲状腺肿瘤诊断的首选方法,它可以明确结节位置、大小、特征以及甲状腺癌的风险,但诊断结果容易受到操作者水平、熟练程度及临床经验的影响[7]。动态对比增强磁共振成像(dynamic contrast-enhanced MRI,DCE-MRI)是用于评估组织灌注及毛细血管通透性等状态的一种新兴、公认的诊断工具,与传统的MRI不同,它能够揭示肿瘤的血流动力学特征。DCE-MRI在甲状腺结节中的应用研究较少,且结果不尽相同。有研究者提出DCE-MRI在甲状腺良性和恶性病变中使用定量或半定量方法没有显著差异[8];也有研究者认为在评估甲状腺结节中,弥散加权成像(diffusion weighted imaging,DWI)联合定量DCE-MRI可作为有效的诊断工具[9]。笔者旨在探讨动态增强MRI血流动力学定量和半定量参数在鉴别甲状腺良恶性结节中的效能。
回顾性研究自2019年11月至2021年4月本院经手术病理证实的甲状腺结节患者共45例,男性13例,女性32例,年龄8~69 (38.20±13.88)岁。共收集46个结节,其中良性结节12个,恶性结节34个,结节直径约1.00~9.10 cm,良性结节为(3.46±2.31) cm,恶性结节为(2.03±1.00) cm。所有患者均经手术病理证实:恶性结节均为甲状腺乳头状癌,其中包括滤泡亚型3例,嗜酸细胞型1例,余均为经典性;良性结节组包括2例甲状腺腺瘤,余均为甲状腺肿伴腺瘤样增生。
纳入标准:(1)经手术病理证实的甲状腺结节患者,且术前均行MRI常规检查与DCE-MRI动态增强扫描;(2)所有结节直径≥1 cm。排除标准:(1)完全囊变的结节;(2)图像质量差而无法进行后处理,弥漫性结节性甲状腺肿的患者。本研究经过本单位医学伦理委员会批准(批准文号:2018-37),免除受试者知情同意。
患者手术前均进行MRI扫描,采用3.0 T MR超导磁共振成像扫描仪(GE Discovery 750w),8通道甲状腺专用表面线圈(苏州众志,Medcoil TL80)。患者取头先进、仰卧位,为避免运动伪影,嘱每位患者平静呼吸,并在扫描期间避免咳嗽与吞咽动作。所有的患者均行常规MRI扫描与DCE扫描,扫描范围口咽部至主动脉弓,具体参数如下:轴位T1WI (TR 766 ms,TE 11 ms,NEX为1.5,FOV 18 cm×18 cm,层厚4 mm,采集时间2 min 21 s);轴位T2WI (TR 4500 ms,TE 48.9 ms,NEX为2.5, FOV 18 cm×18 cm,层厚4 mm,采集时间 3 min 5 s);冠状位T2WI (TR 2056 ms,TE 76 ms,NEX为1.5,FOV 20 cm×20 cm,层厚3.5 mm,层间距2 mm,采集时间3 min 5 s);轴位DWI (TR 3480 ms,TE 73.4 ms,FOV 20 cm×20 cm,层厚4 mm,b值=0、700 ms/mm²,采集时间4 min 54 s);轴位DCE (TR 4.4 ms,TE 1.6 ms, NEX为1, FOV 20 cm×20 cm,层厚4 mm,采集时间4 min 54 s),对比剂为钆特酸葡胺(Gd-DOTA,Guerbet,法国),静脉注射,注射药量按0.2 mL/kg给药。
图像分析在GE (AW Volume Share 7)后处理工作站,使用 Functool中的 Gen IQ及Ready view软件包分别进行图像后处理。所有的参数ROI由2名主治及以上放射科医生分别进行勾画,获取定量、半定量参数以及时间-信号曲线(time-intensity curves,TIC)类型(图1,2),具体步骤如下。
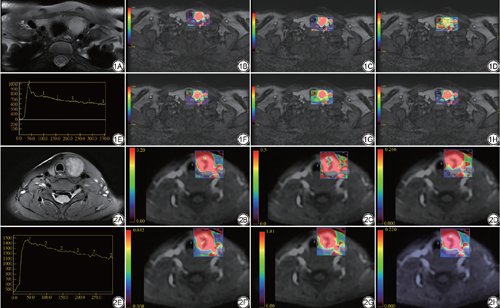

以T2WI作为参考图像,在动态增强图像上选取信号异常的最大层面画一个ROI,避免囊变、钙化、出血等区域;基于药代动力学模型计算出定量参数:容积转运常数(Ktrans)、速率常数(Kep)、血管外细胞外容积分数(Ve),单位均为min-1。
在增强图像上选取强化最明显的一层画ROI,得到半定量参数包括:(1)增强曲线下初始面积(initial area under the gadolinium curve,IAUGC),即注射对比剂开始90 s内TIC下面积;(2)最大增强斜率Max Slope=最大[Cti+1-Cti]/(ti+1-ti),其中C为对比剂浓度,ti为增强开始的时间点,ti+1为强化最明显的时间点;(3)对比增强比率(contrast enhancement rate,CER)=(增强后峰值信号强化-基线信号强度)/基线信号强度。
将图像导入GE后处理工作站中Ready view软件包进行,在结节强化最明显的地方进行勾画得到动态增强时间-信号曲线(time-intensity curves,TIC),曲线的横坐标代表时间,纵坐标代表信号强度,根据曲线形态可分为3种类型:Ⅰ型缓慢上升型(整个扫描过程中信号持续上升);Ⅱ型速升平台型(早期信号达峰后,至约增强中晚期时降低幅度<10%);Ⅲ型速升流出型(早期信号强度达峰后,至约增强中晚期时降低幅度>10%)。
应用SPSS 22.0对良恶性结节的动态增强定量及部分半定量参数进行Mann-Whitney U检查,P<0.05为差异有统计学意义; 对于甲状腺良恶性结节的三种曲线类型进行Fisher检验,P<0.05为差异有统计学意义;检验效能α=0.05,均行双边检验。另外,所有的参数绘制ROC曲线,获得最佳诊断阈值及敏感度、特异度,从而明确DCE-MRI在甲状腺良恶性结节鉴别诊断中的价值。
良性结节定量参数:Kep、Ktrans、Ve平均值分别为(3.63±2.83) min-1、(1.41±1.01) min-1、(0.48±0.19) min-1;恶性结节分别为(2.70±2.42) min-1、(1.23±1.23) min-1、(0.51±0.22) min-1,两组之间差异无统计学意义(P值均>0.05);良性结节的半定量参数:Max Slope、CER、IAUGC值分别为(0.10±0.10) s、(2.04±0.67) s、(0.78±0.38) s;恶性结节分别:(0.07±0.10) s、(1.55±0.67) s、(0.94±0.67) s,其中两组间CER值差异有统计学意义(P=0.04) (表1),其特异度、敏感度分别为0.75、0.62 (表2),AUC曲线下面积为0.72 (图3)。
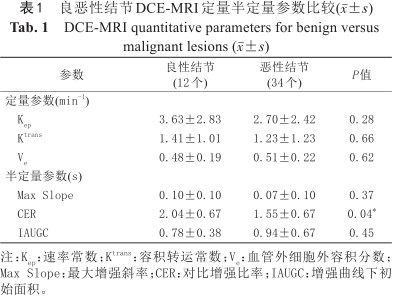
良恶性结节DCE-MRI定量半定量参数比较(±s)
DCE-MRI quantitative parameters for benign versus malignant lesions (x¯±s)
良恶性结节DCE-MRI定量半定量参数比较(±s)
DCE-MRI quantitative parameters for benign versus malignant lesions (x¯±s)
| 参数 | 良性结节(12个) | 恶性结节(34个) | P值 |
|---|---|---|---|
| 定量参数(min-1) | |||
Kep | 3.63±2.83 | 2.70±2.42 | 0.28 |
Ktrans | 1.41±1.01 | 1.23±1.23 | 0.66 |
Ve | 0.48±0.19 | 0.51±0.22 | 0.62 |
| 半定量参数(s) | |||
Max Slope | 0.10±0.10 | 0.07±0.10 | 0.37 |
CER | 2.04±0.67 | 1.55±0.67 | 0.04* |
IAUGC | 0.78±0.38 | 0.94±0.67 | 0.45 |
注:Kep:速率常数;Ktrans:容积转运常数;Ve:血管外细胞外容积分数;Max Slope:最大增强斜率;CER:对比增强比率;IAUGC:增强曲线下初始面积。
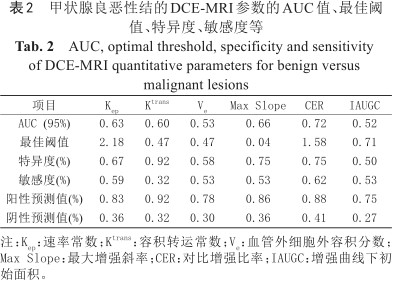
甲状腺良恶性结的DCE-MRI参数的AUC值、最佳阈值、特异度、敏感度等
AUC, optimal threshold, specificity and sensitivity of DCE-MRI quantitative parameters for benign versus malignant lesions
甲状腺良恶性结的DCE-MRI参数的AUC值、最佳阈值、特异度、敏感度等
AUC, optimal threshold, specificity and sensitivity of DCE-MRI quantitative parameters for benign versus malignant lesions
| 项目 | Kep | Ktrans | Ve | Max Slope | CER | IAUGC |
|---|---|---|---|---|---|---|
| AUC (95%) | 0.63 | 0.60 | 0.53 | 0.66 | 0.72 | 0.52 |
| 最佳阈值 | 2.18 | 0.47 | 0.47 | 0.04 | 1.58 | 0.71 |
| 特异度(%) | 0.67 | 0.92 | 0.58 | 0.75 | 0.75 | 0.50 |
| 敏感度(%) | 0.59 | 0.32 | 0.53 | 0.53 | 0.62 | 0.53 |
| 阳性预测值(%) | 0.83 | 0.92 | 0.78 | 0.86 | 0.88 | 0.75 |
| 阴性预测值(%) | 0.36 | 0.32 | 0.30 | 0.36 | 0.41 | 0.27 |
注:Kep:速率常数;Ktrans:容积转运常数;Ve:血管外细胞外容积分数;Max Slope:最大增强斜率;CER:对比增强比率;IAUGC:增强曲线下初始面积。
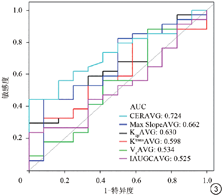

结果所示:甲状腺良性结节中常见Ⅲ型曲线,约占83.33%;而恶性结节以Ⅱ型多见(表3)。
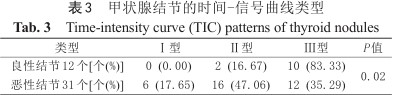
甲状腺结节的时间-信号曲线类型
Time-intensity curve (TIC) patterns of thyroid nodules
甲状腺结节的时间-信号曲线类型
Time-intensity curve (TIC) patterns of thyroid nodules
| 类型 | Ⅰ型 | Ⅱ型 | Ⅲ型 | P值 |
|---|---|---|---|---|
| 良性结节12个[个(%)] | 0 (0.00) | 2 (16.67) | 10 (83.33) | 0.02 |
| 恶性结节31个[个(%)] | 6 (17.65) | 16 (47.06) | 12 (35.29) |
DCE-MRI是基于对比剂浓度直接反映组织生理学,且与灌注及血管通透性相关。在既往研究中,DCE-MRI的定量参数如Ktrans、Kep被描述为具有潜在功能的强大工具,已被广泛应用于多个肿瘤,如腮腺良恶性肿瘤鉴别、乳腺癌及直肠癌新辅助化疗后反应等[10, 11, 12, 13]。目前,甲状腺定量研究集中在ADC值、DCE定量参数及TIC曲线,多个研究显示定量ADC值可作为鉴别甲状腺良恶性结节的有效工具[14, 15],而DCE-MRI的定量参数及灌注参数研究结果不尽相同,其作用仍待商榷。
在本研究中发现,甲状腺恶性结节的定量参数Kep、Ktrans均低于良性结节,且两组间的差异无统计学意义,这与Ben-David等[8]和Song等[9]的研究结果相一致;Sakat等[16]的研究也得出恶性结节Ktrans值低于良性结节,但两者差异有统计学意义。DCE-MRI定量参数Ktrans用于评估病变灌注,并会随着微血管血流量、血管通透性和病变组织微血管密度的增加而增加。这表明甲状腺恶性结节与其他恶性肿瘤的血管渗透率不一样,意味着甲状腺恶性结节的独特性。究其原因甲状腺恶性结节中约85%为甲状腺乳头状癌,其次是低分化甲状腺癌、甲状腺髓样癌、滤泡性甲状腺癌等。甲状腺结节的生长扩散与血管的生成有关,而促进新生血管生成的重要因子是血管内皮生长因子(vascular endothelial growth factor,VEGF),它能增加血管渗透性。Selemetjev等[17]称多数甲状腺乳头状癌淋巴管生成因子(VEGF-C)高表达,它只诱导淋巴管的增生而没有血管生成,因此其表达与淋巴结转移相关,且表现出低血管渗透率。另外,在甲状腺良恶性结节的微血管密度一项病理学研究表明,甲状腺癌的微血管数目更多[18]。Sakat等[16]认为虽然甲状腺恶性结节中存在许多微血管,其推测大多数可能是发育不良的微血管,而通透性测量与功能性微血管密度有关;其次甲状腺是一个内分泌器官,有丰富的血液供应,选择动脉输入功能是基于两室模型,而甲状腺结节的选择动脉输入功能仍需进一步讨论。Ben-David等[8]认为可能的解释是甲状腺拥有一个相对渗漏的血管床,以允许甲状腺激素分泌到血液中,当结节开始形成时,腺体功能减弱,肿瘤血管性的渗漏达不到生理状态下甲状腺床固有的渗漏率,从而表现出低Ktrans、Kep。另外,有研究[19]显示Ktrans值评估甲状腺乳头状癌侵袭性表现出良性的诊断效能,该研究采用改良后的两室模型TOFT模型进行分析,而本研究使用的是标准的两室模型(TOFTs model)。本研究中恶性结节平均Kep、Ktrans [(2.70±2.42) min-1、(1.23±1.23) min-1]与Ben-David等[8]研究中恶性结节平均Kep、Ktrans (3.57±3.53、0.96±0.57)及Sakat等[16]研究中恶性结节平均Kep、Ktrans (1.046、0.265)有所差异,究其原因可能是使用扫描机器及后处理软件不同。本研究采用GE公司3.0 T机器,而上述研究均使用西门子机器,这可能是造成不同研究得出Kep、Ktrans值不尽相同的原因之一;另外入组的恶性结节病理类型的不同也会造成组间差异,而本研究纳入患者均为甲状腺乳头状癌,组间差异相对较小,且纳入病例数为45例,均多于上述研究;另外,本研究首次采用8通道甲状腺专用表面线圈,大大提高了图像的质量。
在半定量参数中,甲状腺恶性结节的CER小于良性结节且两组间差异有统计学意义(P<0.05),余Max Slope、IAUGC参数在两组间的差异无统计学意义。Ben-David 等[8]研究结果同样得出恶性结节对比增强比率(enhancement ratio,ERmax)低于良性结节,但其差异无统计学意义。另外,Yuan等[20]研究结果显示与良性结节相比,甲状腺癌表现明显较低的Max Slope和较高的Tpeak,且有统计学差异,虽然本研究结果Max Slope在两组间差异无统计学意义,但恶性结节的Max Slope低于良性结节,这和既往研究有一定相似之处。究其原因可能是大多数甲状腺癌结节内部缺乏血流,只有部分亚型如包膜内滤泡型乳头状癌或滤泡状腺癌大多数为富血供,而大多数甲状腺良性结节如腺瘤、腺瘤样结节等为富血流[21]。
TIC曲线能够同时反映病灶的血流灌注与流出状况,本研究中良性结节多为Ⅲ型曲线,而恶性结节中有Ⅰ、Ⅱ、Ⅲ型三种曲线,且以Ⅱ、Ⅲ型曲线为主。这可能与甲状腺恶性结节不同亚型、增殖活性及血管密度有关,本研究结果虽然显示TIC曲线类型在良恶性结节之间有差异,但在实际工作中良恶性结节的曲线之间存在部分重叠,难以区别,需要结合其他序列考虑。孔维丹等[22]的研究结果也显示TIC类型在良恶性结节中存在显著性差异,同时恶性结节以Ⅱ型曲线居多,良性结节以Ⅲ型曲线为主,这与本研究结果相一致。这可能是因为甲状腺恶性结节与普通癌症不同,但与其他内分泌肿瘤如垂体和肾上腺皮质肿瘤相似,甲状腺癌相比于正常组织血管生成减少[23]。
本研究的局限性:本研究为回顾性研究,仅纳入术后患者,存在一定的选择偏性;另外本研究中纳入样本量较小,尤其是甲状腺良性结节,今后将扩大样本量进一步研究。
虽然本研究中的平均Ktrans、Max Slope值在良性组织和恶性组织之间没有显著性差异,但其表现出随着恶性肿瘤的增加,Ktrans、Max Slope值降低,这还需要大样本进一步验证。而半定量参数对比增强比率在鉴别甲状腺良恶性结节方面表现出良好的特异性和敏感性。另外大多数恶性结节表现Ⅱ型曲线,而良性结节多表现速升流出型Ⅲ型曲线。以上在甲状腺结节良恶性的鉴别诊断中起到一定的帮助。
This work was supported in part by the Cancer Hospital & Shenzhen Hospital, Chinese Academy of Medical Sciences and Peking Union Medical College Projects (No. SZ2020ZD005).
全体作者均声明无利益冲突。



























