
探讨MRI对老年性痴呆患者海马解剖结构的评估价值。
前瞻性纳入2019年7月至2021年7月山西省汾阳医院收治的93例老年性痴呆患者纳入病例组,另外选取同期于山西省汾阳医院体检的健康人群40例纳入对照组。所有对象均予以海马区MRI扫描,比较两组海马区MRI相关测量数据差异,采用蒙特利尔认知评估量表(Montreal Cognitive Assessment, MoCA)评分和日常生活活动能力(Activity of Daily Living, ADL)评分对两组受试者进行认知评估,分析老年性痴呆患者海马区MRI相关测量数据与认知功能的相关性。
病例组左右双侧海马面积(hippocampal area, HFA)(t=-5.533、-6.615,P<0.05)、标准化海马面积(standardized hippocampal area, SHFA)(t=-3.824、-5.198,P<0.001)、海马横径(transverse hippocampal transverse diameter, HTD)(t=-4.602、-6.212,P<0.001)、标准化海马横径(standardized hippocampal transverse diameter, SHTD)(t=-4.358、-9.464,P<0.001)明显低于对照组,而颞角宽度(temporal horn width, THW)(t=2.564、3.956,P<0.05)、标准化颞角宽度(standardized temporal horn width, STHW)(t=4.076、3.714,P<0.001)及内侧颞叶萎缩(medial temporal atrophy, MTA)(t=22.477、19.236,P<0.001)评分明显高于对照组;病例组MoCA评分较对照组低,而ADL评分较对照组高,差异有统计学意义(t=15.541、9.307,P<0.001);Pearson相关性分析显示,老年性痴呆患者左右双侧SHFA(r=0.303、0.462,P<0.05)、SHTD(r=0.233、0.557,P<0.05)值分别与MoCA评分呈正相关,左右双侧SHFA(r=0.211、0.213,P<0.05)、SHTD(r=0.330、0.288,P<0.05)值分别与ADL评分呈正相关,左侧STHW值与MoCA、ADL评分呈负相关(r=-0.452、-0.287,P<0.05)。
老年性痴呆患者海马萎缩较健康人群明显,经海马区MRI检查可准确了解老年性痴呆患者海马体萎缩程度,为临床治疗方案的制订提供参考。

本刊刊出的所有论文不代表本刊编委会的观点,除非特别声明
老年性痴呆是由脑部疾病所致的综合征,比较常见的类型为阿尔茨海默病(Alzheimer's disease, AD),以60岁以上老年人多见,临床可表现为记忆力减退、情绪、行为异常、人格障碍等[1, 2],在威胁患者生存质量的同时,亦给家庭、社会带来沉重负担[3, 4, 5]。据流行病学统计,我国现有老年性痴呆患者超过600万例,占世界总病例数的1/4[6],而随着我国老年人口比重的日益增长,老年性痴呆患病率明显提高。老年性痴呆起病隐匿,早期可无症状,大部分患者在确诊时已出现不可逆神经元变性,预后较差。为了减轻由老年性痴呆所造成的家庭、经济负担,提高患者生存质量,早期诊断和干预治疗显得尤为重要。MRI技术是临床常用影像学检查方法,适用于神经系统、脑部疾病等多种疾病的检出,具有无创、经济、可重复性强等优势,应用日益广泛。大量研究表明[7, 8, 9],人体海马结构(hippocampal formation, HPF)位于侧脑室颞角底部,与近期记忆、存储有关,还参与情绪反应、控制和其他内脏活动。目前已证实的与HPF形态改变有关的疾病包括AD、抑郁症、精神分裂症以及颞叶癫痫等[10, 11],对HPF进行的形态学测量有助于上述疾病的早期诊断。以往的神经影像多将海马组织作为整体结构进行评估,对海马区MRI数据的相关研究较少[12]。故本次研究通过对比老年性痴呆患者及健康人群的海马区MRI相关测量数据,以期为临床诊疗提供新思路。现报告如下。
前瞻性纳入2019年7月至2021年7月在山西省汾阳医院就诊的93例老年性痴呆患者为病例组。纳入标准:(1)对近远事记忆障碍,伴注意力不集中、判断障碍、失语、淡漠、失认、失结构、人格改变至少一项认知障碍,社会活动能力和日常生活能力改变,符合老年性痴呆的诊断[13];(2)年龄≥65岁;(3)痴呆相关症状持续存在,较为稳定;(4)颅脑MRI显示脑萎缩表现,脑沟扩大;(5)自愿加入本研究。排除标准:(1)血管性痴呆;(2)癫痫史或高热惊厥史;(3)合并心血管、免疫系统等严重疾患;(4)依从性较差或MRI检查禁忌证;(5)严重精神疾病。另抽取同期于山西省汾阳医院体检的健康人群40例为对照组。本研究经山西省汾阳医院医学伦理委员会批准(批准文号:SYD-202101215),入选研究对象均知情同意并签署知情同意书。
检查前要求受试者平卧位,佩戴耳塞,保持安静,尽量避免进行思维活动。使用Siemens magnetom skyra 3.0 T扫描仪(德国西门子公司)、20通道相控阵头线圈行常规MRI平扫、三维动脉自旋标记(three-dimensional arterial spin labeling, 3D-ASL)成像、动态磁敏感对比增强(dynamic susceptibility contrast, DSC)和对比增强T1WI(contrast-enhanced T1WI, CE-T1WI)检查。常规MRI包括矢状位T1WI、T2WI、T2WI-液体衰减反转恢复(T2WI-fluid attenuated inversion recoery, T2WI-FLAIR。T1WI扫描参数:TR 2000 ms,TE 8 ms,矩阵256×256,视野(FOV)220 mm×220 mm,层厚5.0 mm,层间距1.75 mm,扫描时间2 min 20 s;T2WI扫描参数:TR 6000 ms,TE 99 ms,矩阵256×256,FOV 220 mm×220 mm,层厚5.0 mm,层间距1.75 mm,扫描时间1 min 12 s;T2WI-FLAIR扫描参数:TR 8000 ms,TE 85ms,矩阵256×256,FOV 220 mm×220 mm,层厚5.0 mm,层间距1.75 mm,扫描时间2 min 16 s;3D-ASL采用伪连续标记结合3D采集,扫描参数:TR 5000 ms,TE 36 ms,矩阵256×256,FOV 192 mm×192 mm,层厚3.0 mm,激励次数3次,带宽62.5 kHz,扫描时间65 s;DSC-MRI序列采用梯度平面回波成像(GRE-EPI)技术进行扫描,注射对比剂(钆喷酸葡胺注射液,马根维显,Bayer Pharma AG生产,国药准字J20130087)0.2 mL/kg,速率3 mL/s,横断面,TR 1400 ms,TE 32 ms,FOV 230 mm×230 mm,矩阵 128×128,激励次数1次,带宽62.5 kHz,采集时间1 min 35 s。将采集到的3D-ASL、DSC-MRI数据传至Syngo Via工作站。
将所得原始数据上传至西门子工作站,分别以手动勾画、freesurfer软件2种方式分割并测量海马相关参数,取平均值。手动测量:由2名具备5年以上诊断经验的神经影像医师双盲法阅片,参考海马分割协议[14]并在解剖学专家的指导下,于冠状位图像手动勾画海马边界,以海马槽下方首先出现的灰质为海马前界,自前向后逐层勾画直至海马后界(侧脑室下角内侧卵圆形灰质结界),于矢状位图像勾画颅腔边界,以枕骨大孔作为颅腔最下界,其他界限均以硬脑膜为界。测量海马面积(hippocampal area, HFA)、海马横径(transverse hippocampal transverse diameter, HTD)、海马矢径(sagittal hippocampal diameter, HSD)以及颞角宽度(temporal horn width, THW),所测结构均测量3次,取平均值进行统计。为消除头颅个体化差异影响,对测得海马区全部原始数据经标准化处理,标准化海马面积(standardized hippocampal area, SHFA)=面积实测值/同侧端脑面积值×1000;标准化海马横径(standardized hippocampal transverse diameter, SHTD)=海马最大横径实测值/同侧端脑最大横径实测值×1000;标准化海马矢径(standardized sagittal hippocampal diameter, SHSD)=海马最大矢径实测值/同侧端脑最大矢径实测值×1000;标准化颞角宽度(standardized temporal horn width, STHW)=颞角宽度实测值/同侧端脑最大矢径实测值×1000。freesurfer软件测量:采用freesurfer6.0软件进行基于个体空间的自动分割,利用高分辨率的MRI进行大脑皮质的三维重建,手工提取ROI,上传至intel Xeon E5-2680v4工作站。
由上述2位医师分别对受试者的双侧海马进行内侧颞叶萎缩(medial temporal atrophy, MTA)分级评估[15]。0分=没有萎缩;1分=仅有脉络膜裂增宽;2分=同时伴有侧脑室颞角扩大;3分=海马体积中度缩小(高度下降);4分=海马体积重度缩小。二者意见不一时经商讨决定。
观察指标如下:(1)比较两组临床资料,包括年龄、性别、受教育年限、合并疾病(糖尿病、高血压、高脂血症);(2)比较两组海马结构测量数据及MTA等级评分;(3)采用蒙特利尔认知评估量表(Montreal Cognitive Assessment, MoCA)及日常生活活动能力(Activity of Daily Living, ADL)量表对患者认知功能、自理能力进行评估,MoCA总分值0~30分,≥26分为正常,<26分为存在认知功能障碍[16];ADL分值0~100分,分值越高,自理能力越强[17];(4)分析病例组患者海马结构测量数据与MoCA、ADL评分的相关性。
采用SPSS 20.0软件对所得数据进行统计分析。受试者年龄、受教育年限、海马MRI测量数据、MoCA及ADL评分均符合正态分布用(±s)描述,行独立样本t检验;性别、合并疾病用例或构成比(%)描述,行χ2检验;相关性检验采用Pearson相关性分析;以P<0.05为差异有统计学意义。
两组受试者在年龄、性别、受教育年限及合并疾病构成比间差异均无统计学意义(P>0.05),具有可比性,见表1。
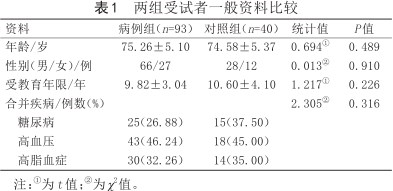
两组受试者一般资料比较
两组受试者一般资料比较
| 资料 | 病例组(n=93) | 对照组(n=40) | 统计值 | P值 |
|---|---|---|---|---|
| 年龄/岁 | 75.26±5.10 | 74.58±5.37 | 0.694① | 0.489 |
| 性别(男/女)/例 | 66/27 | 28/12 | 0.013② | 0.910 |
| 受教育年限/年 | 9.82±3.04 | 10.60±4.10 | 1.217① | 0.226 |
| 合并疾病/例数(%) | 2.305② | 0.316 | ||
| 糖尿病 | 25(26.88) | 15(37.50) | ||
| 高血压 | 43(46.24) | 18(45.00) | ||
| 高脂血症 | 30(32.26) | 14(35.00) |
注:①为t值;②为χ2值。
病例组患者双侧HFA、SHFA、HTD、SHTD、明显低于对照组,而双侧THW、STHW、MTA评分显著高于对照组(P<0.05),见表2。
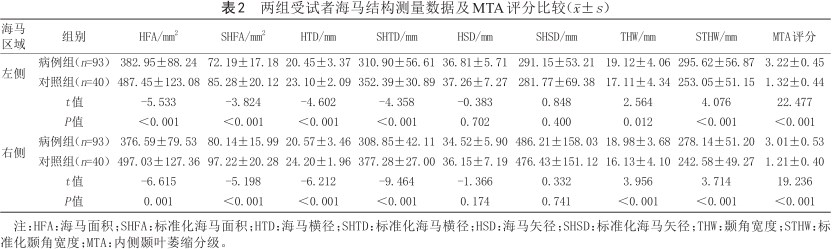
两组受试者海马结构测量数据及MTA评分比较(±s)
两组受试者海马结构测量数据及MTA评分比较(±s)
| 海马区域 | 组别 | HFA/mm2 | SHFA/mm2 | HTD/mm | SHTD/mm | HSD/mm | SHSD/mm | THW/mm | STHW/mm | MTA评分 |
|---|---|---|---|---|---|---|---|---|---|---|
| 左侧 | 病例组(n=93) | 382.95±88.24 | 72.19±17.18 | 20.45±3.37 | 310.90±56.61 | 36.81±5.71 | 291.15±53.21 | 19.12±4.06 | 295.62±56.87 | 3.22±0.45 |
| 对照组(n=40) | 487.45±123.08 | 85.28±20.12 | 23.10±2.09 | 352.39±30.89 | 37.26±7.27 | 281.77±69.38 | 17.11±4.34 | 253.05±51.15 | 1.32±0.44 | |
| t值 | -5.533 | -3.824 | -4.602 | -4.358 | -0.383 | 0.848 | 2.564 | 4.076 | 22.477 | |
| P值 | <0.001 | <0.001 | <0.001 | <0.001 | 0.702 | 0.400 | 0.012 | <0.001 | <0.001 | |
| 右侧 | 病例组(n=93) | 376.59±79.53 | 80.14±15.99 | 20.57±3.46 | 308.85±42.11 | 34.52±5.90 | 486.21±158.03 | 18.98±3.68 | 278.14±51.20 | 3.01±0.53 |
| 对照组(n=40) | 497.03±127.36 | 97.22±20.28 | 24.20±1.96 | 377.28±27.00 | 36.15±7.19 | 476.43±151.12 | 16.13±4.10 | 242.58±49.27 | 1.21±0.40 | |
| t值 | -6.615 | -5.198 | -6.212 | -9.464 | -1.366 | 0.332 | 3.956 | 3.714 | 19.236 | |
| P值 | 0.001 | <0.001 | <0.001 | <0.001 | 0.174 | 0.741 | <0.001 | <0.001 | <0.001 |
注:HFA:海马面积;SHFA:标准化海马面积;HTD:海马横径;SHTD:标准化海马横径;HSD:海马矢径;SHSD:标准化海马矢径;THW:颞角宽度;STHW:标准化颞角宽度;MTA:内侧颞叶萎缩分级。
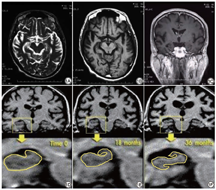
图1为1名75岁男性老年性痴呆患者首诊、18个月后及36个月后海马解剖结构改变的前后对比图,MRI可见患者18个月后及36个月后复诊时海马结构较首诊时显著萎缩。

与对照组相比,病例组MoCA评分较低,ADL评分较高,差异有统计学意义(P<0.05),见表3。
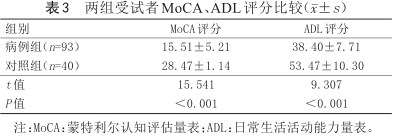
两组受试者MoCA、ADL评分比较(±s)
两组受试者MoCA、ADL评分比较(±s)
| 组别 | MoCA评分 | ADL评分 |
|---|---|---|
| 病例组(n=93) | 15.51±5.21 | 38.40±7.71 |
| 对照组(n=40) | 28.47±1.14 | 53.47±10.30 |
| t值 | 15.541 | 9.307 |
| P值 | <0.001 | <0.001 |
注:MoCA:蒙特利尔认知评估量表;ADL:日常生活活动能力量表。
相关性分析显示,老年性痴呆患者双侧SHFA、SHTD分别与MoCA评分、ADL评分呈正相关,左侧STHW值与MoCA、ADL评分呈负相关(P均<0.05)。见表4。
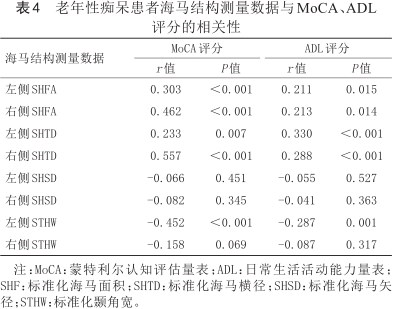
老年性痴呆患者海马结构测量数据与MoCA、ADL评分的相关性
老年性痴呆患者海马结构测量数据与MoCA、ADL评分的相关性
| 海马结构测量数据 | MoCA评分 | ADL评分 | ||
|---|---|---|---|---|
| r值 | P值 | r值 | P值 | |
| 左侧SHFA | 0.303 | <0.001 | 0.211 | 0.015 |
| 右侧SHFA | 0.462 | <0.001 | 0.213 | 0.014 |
| 左侧SHTD | 0.233 | 0.007 | 0.330 | <0.001 |
| 右侧SHTD | 0.557 | <0.001 | 0.288 | <0.001 |
| 左侧SHSD | -0.066 | 0.451 | -0.055 | 0.527 |
| 右侧SHSD | -0.082 | 0.345 | -0.041 | 0.363 |
| 左侧STHW | -0.452 | <0.001 | -0.287 | 0.001 |
| 右侧STHW | -0.158 | 0.069 | -0.087 | 0.317 |
注:MoCA:蒙特利尔认知评估量表;ADL:日常生活活动能力量表;SHF:标准化海马面积;SHTD:标准化海马横径;SHSD:标准化海马矢径;STHW:标准化颞角宽。
本研究主要探讨MRI在老年性痴呆患者海马解剖结构评估中的应用价值,发现老年性痴呆患者海马萎缩明显,结合其认知功能评分,推测老年性痴呆患者海马结构变化可早期反映患者认知功能状态,可一定程度上评估患者认知功能损害程度。既往关于老年性痴呆患者MRI海马结构的形态学研究早有文献报道,但海马结构的研究尚处于起步阶段,关于海马区MRI数据的相关研究并不多见。本研究将海马结构划分为多个亚区,有助于检测到老年性痴呆对海马局部结构的影响,同时通过对比分析海马结构参数和认知功能评分的关系,能够为老年性痴呆的早期诊断提供更多依据。此外,本研究采用手动勾画、freesurfer软件2种方式分割并测量左、右两侧海马相关参数,取平均值,增强了老年性痴呆患者普遍存在海马形态结构影像学改变这一结论的可靠性。此外,本研究进一步分析了老年性痴呆患者海马结构参数与MoCA、ADL评分的相关性,为研究老年性痴呆患者认知障碍发生的可能机制提供了新思路。
HFA、HTD、HSD以及THW线性测量指标已是临床诊断海马萎缩量化评估的常规指标[18]。海马与人类记忆有关,左右侧功能各有侧重,其左侧主要为词汇性记忆,右侧主要为非词汇性记忆,这种功能的划分对海马的大小有无影响,目前尚无定论[19, 20, 21]。既往研究表明,人脑双侧海马结构存在不对称性[22]。Kim等[23]在MRI断层影像上发现右侧海马体积大于左侧。与其他研究不同的是,本研究对两组受试者HFA、HTD、HSD、THW及MTA评分进行观测,对所得数据进行了标准化处理,结果发现病例组双侧HFA、SHFA、HTD、SHTD值明显低于对照组,而双侧THW、STHW值与MTA评分显著高于对照组,可见老年性痴呆患者海马萎缩明显,使用MRI可有效评估海马萎缩程度,这也进一步论证了使用MRI评估老年性痴呆患者海马结构的有效性及合理性。Caillaud等[24]通过分析AD患者认知功能与海马区MRI数据的相关性发现,AD患者的双侧THW和海马高度与对照组比较差异显著,本研究结果与之高度一致,提示MRI可作为观察测量老年性痴呆患者海马结构的有效技术手段。国外一项研究[25]对比分析16名AD患者、14名额颞叶痴呆患者和15名健康对照的MRI,发现区域脑容量的定量报告和常规视觉MRI合用可提高AD单独视觉评估的敏感度和准确度。可见结合MRI定量报告能够更好地评估老年性痴呆患者海马萎缩程度,提高临床诊断的敏感度和准确度。
Qu等[26]研究发现,海马萎缩可使前脑神经元特异性法尼基转移酶(FT)和香叶烯基转移酶-1(GGT)缺失,导致突触可塑性降低、记忆保留和海马树突棘密度降低,引起认知缺陷。本研究结果显示,病例组与对照组MoCA、ADL评分差异有统计学意义,与既往研究[27]报道一致,说明老年性痴呆患者认知功能较正常人更差。究其原因可能是:老年性痴呆是一种慢性大脑退行性病变,可对患者的记忆以及认知等脑高级功能造成损害,如若不及时治疗干预,病情逐日加重,最终会出现认知功能下降。相关研究指出,痴呆患者的认知状态与大脑海马结构萎缩有关[28, 29],海马萎缩可引起大脑结构改变,影响传入冲动与传出冲动支配器的正常运转,导致相应脑区的神经功能下降,随病情进展,这些病理改变越发广泛,进而发生记忆、认知功能障碍。O'Callaghan等[30]研究亦表明,痴呆患者发病初期,以海马病理学改变表现最为明显,而海马病理学改变可通过破坏额顶和默认网络区域和功能完整性诱发神经退行性改变,进而影响人的思维游走水平,损伤认知功能,降低患者自理能力。本研究采用Pearson相关性分析显示老年性痴呆患者双侧SHFA、SHTD值分别与MoCA评分、ADL评分呈正相关,左侧STHW值与MoCA、ADL评分呈负相关(P均<0.05)。说明海马形态改变及萎缩程度与老年性痴呆患者病情程度存在一定关联性,通过观察测量海马径线、面积等MRI定量分析指标有可能争取早期发现、及早治疗,提高患者生命质量,对于老年性痴呆患者来说是一种实用且可行的辅助诊断手段。
Applied Basic Research Project of Shanxi Province (No. 201801D121264).
全体作者均声明无利益冲突。



























