
探讨常规体外受精(IVF)失败后6 h和22 h进行挽救性卵胞质内单精子显微注射(ICSI)的效果。
选取2004年6月至2008年11月在本院进行的共31个完全受精失败的IVF周期为研究对象。其中2004年6月至2007年8月共计15个完全受精失败的IVF周期,对所有成熟二级卵母细胞(MⅡ卵子)在受精22 h后进行挽救性ICSI(纳入22 h组);2007年8月至2008年11月共计16个完全受精失败的IVF周期,对所有MⅡ卵子在受精6 h后进行挽救性ICSI(纳入6 h组)。对两组受精率、卵裂率、胚胎移植(ET)数和临床妊娠率进行比较(本研究遵循的程序符合本院人体试验委员会制定的伦理学标准,征得该委员会批准)。两组患者的年龄、不孕年限等比较,差异无统计学意义(P>0.05)。
6 h组的受精率(77.8%,70/90)显著高于22 h组(47.5%,58/122),两组比较,差异有统计学意义(P<0.01);6 h组的卵裂率(98.6%,69/70)显著高于22 h组(79.3%,46/58),两组比较,差异亦有统计学意义(P<0.01);6 h组的临床妊娠率(43.8%,7/16)显著高于22 h组(0, 0/15),两组比较,差异有统计学意义(P<0.05)。
常规IVF失败6 h后进行挽救性ICSI可获得更好的受精率、卵裂率和临床妊娠率。

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅。光盘如有质量问题,请向编辑部调换。
常规体外受精(in vitro fertilization,IVF)治疗通过在受精后(16~18)h观察受精卵原核形成以判断卵子是否受精。但部分IVF周期由于各种原因会发生完全受精失败,对受精失败卵子进行挽救性卵细胞质内单精子注射技术(intracytoplasmic sperm injection,ICSI)是惟一的补救方案[1,2,3]。但卵子受精22 h后进行挽救性ICSI的受精率、优质胚胎率和临床妊娠率均较低,极早判断卵子是否受精,并在最短时间内对受精失败卵子进行挽救性ICSI十分重要。90%卵子受精后6 h排出第二极体,受精后8 h所有受精卵均排出第二极体[4]。因此应在受精6 h后对受精失败卵子进行挽救性ICSI可行[5]。从2004年6月至2008年11月本中心共31个完全受精失败的IVF周期,本研究分别于受精后6 h和22 h进行挽救性ICSI,旨在探讨IVF失败后6 h与12 h采取挽救性ICSI的结局。现将研究结果,报告如下。
选取2004年6月至2008年11月共31个于本中心完全受精失败的IVF周期为研究对象。其中2004年6月至2007年8月共计15个完全受精失败的IVF周期,对所有成熟二级卵母细胞(MⅡ卵子)在受精22 h后进行挽救性ICSI,纳入22 h组,其平均年龄为(31.8±3.2)岁,不孕年限为(4.9±3.0)年,均为原发性不孕[输卵管因素为9例,多囊卵巢综合征(polycystic ovarian syndrome,PCOS)为4例,弱精症为2例];2007年8月至2008年11月共计16个完全受精失败IVF周期,对所有MⅡ卵子在受精6 h后进行挽救性ICSI,纳入6 h组,其平均年龄为(34.4±2.7)岁,不孕年限为(6.8±3.5)年,均为原发性不孕(输卵管因素为12例,弱精症为3例,卵巢功能减退为1例)(本研究遵循的程序符合本院人体试验委员会制定的伦理学标准,征得该委员会批准,并与受试者签署临床研究知情同意书)。两组患者的年龄、不孕年限等比较,差异无统计学意义(P>0.05)。
根据患者年龄和卵巢储备功能选取不同的卵巢刺激方案促排卵:①长方案促排卵:在月经周期第21天采用促性腺激素释放激素激动剂(gonadotrophin releasing hormone agonist,GnRHa)进行降调节,月经第3天采用卵泡刺激素(follicle stimulating hormone,FSH)/尿促性素(human menotrophin gonadotropin,HMG)启动。根据患者的年龄,卵巢储备,基础卵泡刺激素(basic-follicle stimulating hormone,B-FSH),体重指数(body mass index,BMI),有无手术史等情况,选择不同的启动剂量。FSH/HMG的常规启动剂量为(150~300)IU。当有1个以上卵泡直径≥18 mm、2个以上卵泡直径≥17 mm或3个以上卵泡直径≥16 mm时,于当晚9点肌内注射人绒毛膜促性腺激素(human chorionic gonadotropin,hCG) 10 000 IU,36 h后在超声引导下经阴道穿刺卵巢取卵。②拮抗剂促排卵方案:在月经周期第3天采用FSH启动,根据患者年龄、卵巢储备、B-FSH、BMI、有无手术史等具体情况,选择不同的启动剂量,常规启动剂量为(150~300)IU,于主导卵泡直径达到14 mm时,肌内注射用醋酸西曲瑞克(思则凯)0.25 mg×1次/d,最多使用3 d,hCG注射标准及时间同上。
患者于肌内注射hCG 10 000 IU后36 h取卵。经阴道穿刺取出的卵-冠-丘复合物(oocyte corona cumulus complexes, OCCC)在盛有IVF-30的NUNC 4孔培养皿中培养(4~6)h。
精液采用经改良Swim-up法处理,调整精子密度为1.0×106/mL,前向运动精子达98%以上。采用微滴法受精,每个受精滴约含1.0×105条精子,表面覆盖矿物油,在37℃,6%CO2胚胎培养箱中孵育(1~2)h。每个受精滴中加入2~6个OCCC,平均每枚卵子需(2~5)万条精子以完成受精。受精2 h后,将从OCCC上脱落的卵母细胞捞出,在平衡过的IVF-30中剥掉卵子周围的颗粒细胞,冲洗数次,移入胚胎培养微滴。
受精后(16~18)h观察受精卵原核形成情况,对无原核形成和未排出第二极体的卵子,在受精后22 h进行挽救性ICSI(即22 h组)。
受精6 h后,观察剥除颗粒细胞的卵子的极体形态。第二极体的形态为规则的圆形、椭圆形或碎片。有明显2个极体者,认为是有第二极体排出,极体全为碎片或有部分碎片者,视为可疑,可延长观察时间直至原核出现。只有一个极体者,认为无第二极体排出。对未排出第二极体的卵子,在受精6 h后进行挽救性ICSI(即6 h组)。
胚胎移植(embryo transfer, ET)于取卵后第2天或第3天进行。根据患者年龄和移植周期选择≤3个质量最好的胚胎进行ET。根据获卵数目选择不同黄体支持方案,自取卵日开始给予hCG 2000 IU,每3 d肌内注射1次×4次,或肌内注射黄体酮80 mg/d。
嘱患者在ET后第14天进行晨尿hCG或血β-hCG滴度检查,若呈阳性者,则视为生化妊娠。ET 5周后,若超声检查提示孕囊及见胎心管搏动者,则视为临床妊娠。
本研究采用SPSS 17.0统计学软件包对数据进行统计学处理,计数资料比较采用χ2检验,计量资料比较采用t检验。以P<0.05示差异有统计学意义。
IVF失败后6 h与22 h采取挽救性ICSI的结局比较(表1)。6 h组每个周期至少有1个ET成功,22 h组有2个周期无ET,校正后的平均ET数为(1.5±0.7)个。6 h组共有7个(43.8%,7/16)周期获得临床妊娠,单胎妊娠为6例(男、女婴各为3例),双胎妊娠为1例(2男婴);22 h组13个可移植周期中无一例获得临床妊娠(另2个周期因无ET而放弃)。
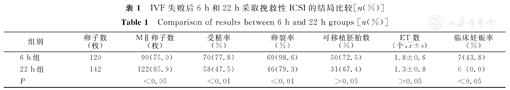
IVF失败后6 h和22 h采取挽救性ICSI的结局比较[n(%)]
Comparison of results between 6 h and 22 h groups [n(%)]
IVF失败后6 h和22 h采取挽救性ICSI的结局比较[n(%)]
Comparison of results between 6 h and 22 h groups [n(%)]
| 组别 | 卵子数(枚) | MⅡ卵子数(枚) | 受精率(%) | 卵裂率(%) | 可移植胚胎数(%) | ET数(个, ±s) ±s) | 临床妊娠率(%) |
|---|---|---|---|---|---|---|---|
| 6 h组 | 120 | 90(75.0) | 70(77.8) | 69(98.6) | 50(72.5) | 1.8±0.6 | 7(43.8) |
| 22 h组 | 142 | 122(85.9) | 58(47.5) | 46(79.3) | 31(67.4) | 1.3±0.8 | 0 (0.0) |
| P | <0.05 | <0.01 | <0.01 | >0.05 | >0.05 | <0.05 |
常规IVF受精率为60%~70%[6],受精失败或低受精率时有发生,可能与卵母细胞源于精子有关。卵母细胞不成熟或透明带缺乏相应受体或精子功能障碍,均可致受精失败。对未受精卵补救的有效方法是进行挽救性ICSI。常规挽救性ICSI于受精后第2天上午(受精后22 h)进行,由于卵子老化且胚胎发育和子宫内膜不同步导致临床妊娠率低。受精22 h后卵子的挽救性ICSI受精率为24%~48%,临床妊娠率为6%~20%。即使卵子可受精,由于卵子老化而致优质胚胎较少(仅约为20%)[7],亦可致临床妊娠率低。本研究结果显示,受精22 h后行挽救性ICSI的受精率为47.5%(58/122),13个移植周期无一例临床妊娠,与上述研究的结果一致。
常规IVF精、卵共培养2 h即可受精,6 h后有90%受精卵排出第二极体,受精8 h后所有受精卵均可排出第二极体,且80%受精卵在受精后8 h出现原核,因此第二极体可视为卵母细胞受精的标志物。准确判断第二极体是关键。第二极体的形态为规则圆形、椭圆形或碎片,若剥除颗粒细胞的卵子极体为碎片,可延长观察时间直至原核出现。常规IVF受精率为60%~70%,如果受精6 h后≥60%卵子排出第二极体,可认为卵子无受精障碍。
受精6 h后行挽救性ICSI的受精率和临床妊娠率与因男方原因行ICSI治疗周期比较,差异无统计学意义(P>0.05)[8]。卵子受精后原核出现时间、卵裂时间和第3天的卵裂球数目,与常规ICSI周期一致,而受精22 h后行挽救性ICSI的胚胎在第3天的卵裂球为(2~4)个细胞。由于受精6 h后卵子仍具有很高的细胞活力,形成的优质胚胎率远高于受精22 h后卵子行挽救性ICSI形成的优质胚胎率。受精6 h后卵子行挽救性ICSI形成的胚胎细胞数目,与子宫内膜容受性同步。
受精6 h后行挽救性ICSI可显著增加卵子受精率和临床妊娠率,对女方原发性不孕,男方少、弱精子症在精液足够行常规IVF情况下,可在卵子受精6 h后采取观察极体的方式判断卵子是否受精。如果卵子未在足够时间内排出第二极体,可在受精6 h后进行挽救性ICSI。在保证卵子质量的前提下避免受精失败的风险,并可考虑取消部分ICSI(half-ICSI)周期。






























