
探讨阿托西班(atosiban)与利托君(ritodrine)治疗早产的临床疗效及安全性。
根据系统评价原则,计算机全面检索相关文献数据库,收集国内外有关阿托西班和利托君治疗早产的随机对照试验(RCT),对符合本研究纳入标准的临床研究采用RevMan 5.1软件进行Meta分析。
通过文献检索,共计4篇RCT文献符合本研究纳入标准,共计纳入420例患者。①3篇英文文献的方法学质量高,研究对象一致,均为早产患者,进行Meta分析的结果显示,阿托西班组与利托君组在治疗早产的有效率、延长分娩时间、增加新生儿出生体质量、降低新生儿窒息率及围生儿死亡率等方面比较,差异无统计学意义(P>0.05);但孕妇心动过速发生率与因母体不良反应中断治疗率,阿托西班组较利托君组显著降低,且差异均有统计学意义[RR=0.02, 95%CI(0.01~ 0.08),P<0.01;RR=0.03, 95%CI (0.01~ 0.15),P<0.01]。②1篇中文文献的方法学质量较差,且研究对象为先兆早产患者,独立进行描述性分析结果显示,阿托西班与利托君治疗先兆早产在显效时间、延长妊娠时间、保胎成功率、足月分娩率、增加新生儿出生体质量与降低不良反应发生率方面比较,差异均无统计学意义(P>0.05)。
阿托西班治疗早产的临床疗效与利托君相当,国内外研究中比较二者不良反应发生率的结果有所不同,尚不能断定阿托西班治疗早产的安全性明显优于利托君。尚需更多国内外高质量、大样本的RCT结合成本-效益分析,以更全面、客观、正确地评价阿托西班在治疗早产中的确切临床价值.

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅。光盘如有质量问题,请向编辑部调换。
目前早产仍是导致新生儿发病和死亡的主要原因。因早产死亡的新生儿占新生儿总体死亡率(包括先天性畸形等)的2/ 3[1]。国内外对早产期限的定义迄今尚不统一[2,3],目前我国将孕龄为28~ 37孕周(196~ 258 d)分娩的新生儿定义为早产儿[4]。目前,国内早产儿分娩率占分娩新生儿总数的5%~15%,而且近年呈上升趋势。超过75%围生儿死亡与早产有关,约1/ 4存活早产儿遗留智力障碍或神经系统后遗症,导致巨大的社会和经济负担。早产儿预后与分娩孕周密切相关,因此防治早产是改善围生儿预后的重要环节。使用宫缩抑制剂是治疗早产的主要手段,目前常用的药物主要包括β2肾上腺素能受体激动剂,主要为利托君(ritodrine),Ca2+通道阻滞剂、硫酸镁(MgSO4)、前列腺素抑制剂及缩宫素受体拮抗剂,如阿托西班(atosiban)等。其中,利托君是美国食品和药物管理局(food and drugs administration)唯一批准用于治疗早产的药物,也被我国列入治疗早产的《国家基本药物目录》之中。阿托西班是一种缩宫素受体拮抗剂,可以抑制缩宫素诱发的子宫收缩,2000年3月首次在奥地利上市,是近年临床上治疗早产的热点药物。笔者采用Cochrane系统评价方法,比较阿托西班与利托君治疗早产的临床疗效及安全性,以期为临床早产治疗决策提供一定的参考价值。现将研究结果,报道如下。
文献检索纳入阿托西班与利托君治疗早产的临床疗效及安全性的随机对照研究(randomized-controlled trials,RCT)文献为研究对象。
计算机检索万方,CNKI(中国学术期刊网专题全文数据库),维普(中国生物医学期刊数据库),PUBMED与Medline及CBM等中、英文数据库。中文检索词为:利托君、盐酸利托君、β肾上腺素受体激动剂、阿托西班、缩宫素受体拮抗剂、先兆早产及早产;英文检索词为:ritodrine,β-adrenergic agonist,atosiban, oxytocin antagonist, preterm labour,preterm birth及threatened preterm labour。检索时间均为从各数据库建库至2013年4月,并追索已纳入文献的参考文献。
逐篇阅读检索获取文献的题目和摘要,剔除明显不符合本研究纳入标准的文献,合并重复和一稿多投文献。然后查找初筛拟纳入的文献,逐篇阅读原文,根据本研究纳入标准及排除标准确定纳入文献。
①文献的研究类型及语种:必须是比较阿托西班与利托君治疗早产的临床疗效及安全性RCT文献(无论是否进行分配隐藏或采用盲法)。若研究为多组病例构成的临床实验,则只选择阿托西班组与利托君组疗效及安全性比较的RCT文献。语种限制为中文及英文。②研究对象:纳入患者人种、年龄、初产或经产均不限;胎龄为22~ 37孕周;早产诊断为规律宫缩(宫缩频率≥4次/30 min,每次持续时间≥30 s),宫口扩张为0~ 3 cm(初产妇)或1~ 3 cm (经产妇),宫颈管容受≥50%。先兆早产的诊断为不规律宫缩,同时伴宫颈管缩短。本组所有入选孕妇均无继续妊娠禁忌证,无使用利托君、阿托西班禁忌证,宫内感染、胎膜早破患者被除外。③干预措施:阿托西班与利托君治疗早产比较,给药方法(包括剂量及疗程)不限。④治疗结局指标:包括治疗显效时间,治疗有效率,孕龄延长7 d以上例数,延长妊娠时间,分娩孕周,新生儿平均体质量,新生儿窒息率,围生儿死亡率,新生儿转新生儿监护病房(neonatal intensive care unit,NICU)率及孕妇不良事件发生率等。
①阿托西班与其他药物,或空白对照的比较;②阿托西班与利托君联合应用的研究;③观察组和对照组之一,或均联合使用第3种药物的研究; ④失访率超过20%的研究。
由2位评价员独立选择试验、提取资料,并交叉核对,意见不一致时通过讨论或咨询专家解决。对RCT的质量评价标准参照Cochrane Reviewer 5.1 Hand book有关质量评价指南执行。对选出文献进行以下方面评价:随机方法、分配隐藏、盲法、失访率与退出率及意向治疗分析(intention to treat analysis,ITT)。据此将纳入文献质量分为A、B及C 3级:若完全满足以上各条标准,发生各种偏倚的可能性最小,则判断为A级文献;若部分满足以上各条标准,发生各种偏倚的可能性为中度,则判断为B级文献;若完全不满足以上各条标准,发生各种偏倚的可能性为高度,则判断为C级文献。其他参考评价因素包括是否为多中心研究、两组间基线是否一致、是否存在混杂因素和交互作用的统计学方法。通过漏斗图检验文献的发表偏倚。
资料提取内容包括:①基本情况:文献题目及作者;②研究对象:纳入对象年龄、孕龄,各组试验人数和基线可比情况;③干预措施:研究设计类型、治疗组和对照组药物名称、剂量;④研究结局:反映药物疗效及安全性的各结局指标;⑤方法学研究质量:各项偏倚风险评价结果。
本研究数据采用Cochrane协作网提供的MevRan 5.1版统计学软件进行统计学分析。①异质性检验:首先使用χ2检验对纳入的RCT进行异质性检验,以P<0.10示差异有统计学意义。同时采用I2对纳入的RCT的异质性进行定量分析,I2<25%判断为低度异质性,25%~50%为中度异质性,I2>50%为高度异质性。若纳入的RCT无异质性,则选择固定效应模型进行Meta分析;若存在异质性,则采用随机效应模型进行Meta分析。②疗效效应量:计数资料结果采用相对危险度(RR)作为疗效分析统计量。计量资料结果采用权重均差(WMD)作为疗效分析统计量。以上指标均以95%可信区间(CI)表示。
按照本研究文献检索策略,共计获得比较阿托西班与利托君治疗早产的临床疗效及安全性相关RCT文献为36篇,通过阅读题目和摘要,初筛排除不符合本研究纳入标准的文献22篇;再通过阅读全文,复筛排除不符合纳入标准和重复发表的研究,最终纳入4篇关于阿托西班与利托君治疗早产比较的RCT文献[5,6,7,8] (3篇为英文文献,1篇为中文文献,共计纳入病例为420例),均为已公开发表的临床研究,包括加拿大、以色列、韩国、中国台湾和广东的20多个中心开展的RCT。所有RCT均制定明确的纳入标准和排除标准。有关文献发表偏倚的检验结果显示,漏斗图对称,纳入文献无明显发表偏倚。纳入研究的方法学质量评价结果,如表1所示。由于纳入4篇文献中,3篇英文文献[5,6,7]所选择受试对象为早产患者,而1篇中文文献[8]所选择受试对象为先兆早产患者。由于对不同阶段早产患者进行药物治疗的效果不同,故本研究将中、英文文献分开进行系统分析。
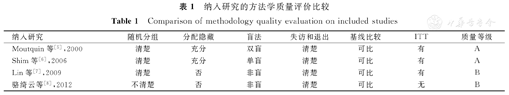
纳入研究的方法学质量评价比较
Comparison of methodology quality evaluation on included studies
本研究治疗有效率是指应用药物后抑制宫缩有效,并超过48 h,且患者能耐受、无需调整治疗方案。3篇英文文献[5,6,7]进行该项比较,共计纳入418例孕妇,阿托西班组为212例,利托君组为206例。经检验,各试验间无异质性(P=0.55,I2 =0),故采用固定效应模型进行Meta分析。固定效应模型Meta分析结果显示,两组治疗有效率比较,差异无统计学意义[RR=1.08, 95%CI(0.95~ 1.22); P=0.26],如图1所示。
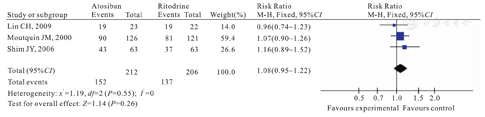
Comparison of rates of tocolytic efficacy between atosiban group and ritodrine group

Comparison of rates of tocolytic efficacy between atosiban group and ritodrine group
3篇英文文献[5,6,7]进行该项比较,共计纳入418例孕妇,阿托西班组为212例,利托君组为206例。经检验,各试验间有异质性(P=0.02 ,I2=76%),故采用随机效应模型进行Meta分析。随机效应模型的Meta分析结果显示,两组孕龄延长超过7 d且患者能耐受、无需调整治疗方案的人数比较,差异无统计学意义[RR=1.21 ,95%CI(0.87~ 1.69); P=0.26]。
3篇英文文献[5,6,7]进行该项比较,共计纳入449例新生儿,阿托西班组为232例,利托君组为217例。经检验,各试验间无异质性(P=0.95,I2=0),故采用固定效应模型进行Meta分析。固定效应模型Meta分析结果显示,两组平均分娩孕周比较,差异无统计学意义[WMD=-0.11,95 %CI(-0.77~ 0.55);P=0.75],如图2所示。
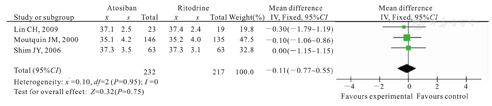
Comparison of average gestational age at delivery between atosiban group and ritodrine group

Comparison of average gestational age at delivery between atosiban group and ritodrine group
3篇文献[5,6,7]进行该项比较,共计纳入449例新生儿,阿托西班组为232例,利托君组为217例。经检验,各试验间无异质性(P=0.28,I2=20%),故采用固定效应模型进行Meta分析。Meta分析结果显示,两组新生儿平均出生体质量比较,差异无统计学意义[WMD=-89.07,95 %CI(-218.84~ 40.71);P=0.18],如图3所示。
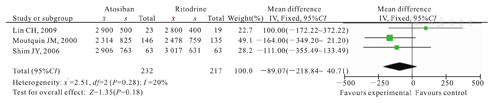
Comparison of average neonatal birth weight between atosiban group and ritodrine group

Comparison of average neonatal birth weight between atosiban group and ritodrine group
3篇文献[5,6,7]均比较了新生儿转NICU情况。对新生儿转NICU率进行Meta分析的结果显示,两组新生儿转NICU率比较,差异有统计学意义[RR=1.33 ,95 %CI(1.03~ 1.70); P=0.03],如图4所示。
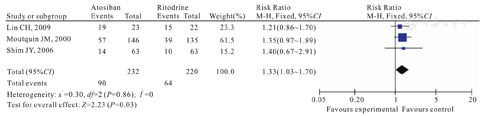
Comparison of rates of neonatal NICU admission between atosiban group and ritodrine group

Comparison of rates of neonatal NICU admission between atosiban group and ritodrine group
本组2篇文献[5,6]进行该项比较,共计纳入382例新生儿(另外25例新生儿出生后Apgar评分资料不全,阿托西班组为10例,利托君组为15例,予以剔除[6]),最终阿托西班组为199例,利托君组为183例。研究中均采用5 min Apgar评分<7分为标准进行判断,这与国内标准略有不同。经检验,各试验间无异质性(P=0.87,I2=0),故采用固定效应模型进行Meta分析。Meta分析结果显示,两组新生儿窒息率比较,差异无统计学意义[RR =1.11,95%CI(0.34~ 3.56);P=0.87]。
本组2篇文献[5,6]进行该项比较,共计纳入407例新生儿,阿托西班组为209例,利托君组为198例。经检验,各试验间无异质性(P= 0.45,I2=0),故采用固定效应模型进行Meta分析。Meta分析结果显示,两组围生儿死亡率比较,差异无统计学意义[RR=0.96,95%CI(0.19~ 4.75);P= 0.96]。
本组3篇文献[5,6,7]进行该项比较,共计纳入419例孕妇,阿托西班组为211例,利托君组为208例。研究中均采用孕妇心率>120次/min为标准进行判断。经检验,各试验间无异质性(P=0.20,I2=37),故采用固定效应模型进行Meta分析。Meta分析结果显示,两组孕妇心动过速发生率比较,差异有统计学意义[RR=0.02,95%CI(0.01~ 0.08);P<0.01],如图5所示。
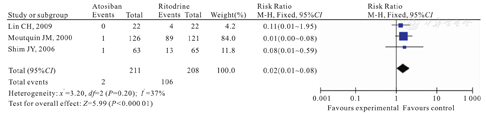
Comparison of rates of maternal tachycardia between atosiban group and ritodrine group

Comparison of rates of maternal tachycardia between atosiban group and ritodrine group
本组2篇文献[5,6]进行该项比较,共计纳入375例孕妇,阿托西班组为189例,利托君组为186例。经检验,各试验间无异质性(P=0.84,I2=0),故采用固定效应模型进行Meta分析。Meta分析结果显示,两组因不良反应中断治疗率比较,差异有统计学意义[RR=0.03, 95%CI (0.01~ 0.15);P<0.01],如图6所示。
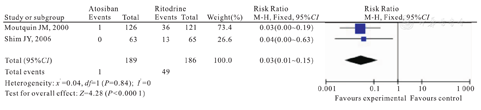
Comparison of rates of drug termination due to adverse events between atosiban group and ritodrine group

Comparison of rates of drug termination due to adverse events between atosiban group and ritodrine group
本组1篇中文文献RCT[8]比较了利托君和阿托西班治疗先兆早产的显效时间(首次用药宫缩被有效抑制的时间),延长妊娠时间及保胎成功率(用药后宫缩逐渐停止,宫颈口停止扩张,继续妊娠时间≥48 h)与足月分娩率、新生儿出生体质量、母体不良反应发生率。两组上述各指标比较的结果,如表2所示。
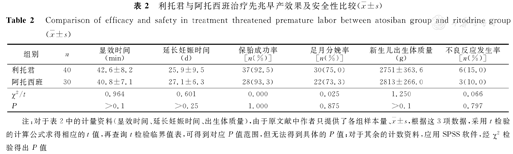
利托君与阿托西班治疗先兆早产效果及安全性比较( ±s)
±s)
Comparison of efficacy and safety in treatment threatened premature labor between atosiban group and ritodrine group ( ±s)
±s)
利托君与阿托西班治疗先兆早产效果及安全性比较( ±s)
±s)
Comparison of efficacy and safety in treatment threatened premature labor between atosiban group and ritodrine group ( ±s)
±s)
| 组别 | n | 显效时间(min) | 延长妊娠时间(d) | 保胎成功率[n(%)] | 足月分娩率[n(%)] | 新生儿出生体质量(g) | 不良反应发生率[n(%)] |
|---|---|---|---|---|---|---|---|
| 利托君 | 40 | 42.6±8.2 | 25.9±9.5 | 37(92.5) | 30(75.0) | 2751±363.6 | 6(15.0) |
| 阿托西班 | 30 | 40.8±7.1 | 27.1±6.3 | 28(93.3) | 22(73.3) | 2813±266.0 | 3(10.0) |
| χ2/t | 0.964 | 0.601 | 0.000 | 0.025 | 1.250 | 0.066 | |
| P | >0.1 | >0.25 | 1.000 | 0.875 | >0.1 | 0.797 |
注:对于表2中的计量资料(显效时间、延长妊娠时间、出生体质量),由于原文献中作者只提供了各组样本量、 ±s,根据这3项数据,采用t检验的计算公式求得相应的t值,再查询t检验临界值表,可得到对应P值范围,但无法得到具体的P值;对于其余的计数资料,应用SPSS软件,经χ2检验得出P值
±s,根据这3项数据,采用t检验的计算公式求得相应的t值,再查询t检验临界值表,可得到对应P值范围,但无法得到具体的P值;对于其余的计数资料,应用SPSS软件,经χ2检验得出P值
早产的防治仍是目前围生医学的一大难题,主要的处理原则是延长孕周、促进胎肺成熟、降低新生儿病率及病死率。抑制子宫收缩是早产治疗的主要手段,可延缓分娩时间,提供应用激素促胎肺和其他脏器成熟治疗的时间或转院的机会,可改善早产儿结局。目前国内外使用的宫缩抑制剂有多种,但所有宫缩抑制剂均有不同程度的不良反应而不宜长期使用,迄今尚无全球范围内公认的治疗早产有效且具有母、胎安全性的宫缩抑制剂。
利托君是最常用β2受体激动剂,通过与子宫β2受体结合,激活腺苷酸环化酶,从而使细胞内cAMP增多。cAMP作为第二信使引发一系列细胞内反应,最终降低细胞内Ca2+浓度,并降低子宫平滑肌对Ca2+和前列腺素的敏感性,使子宫平滑肌松弛而达到抑制宫缩的作用。同时β2受体兴奋可使血管平滑肌松弛,胎盘血流量增加,可改善宫内供氧环境。国内外研究证实,利托君在抗早产抑制宫缩方面具有显著疗效,但同时也发现其可引起母婴一系列不良反应,尤以导致孕妇心血管事件最为突出。阿托西班是缩宫素受体拮抗剂的代表药物,通过竞争性结合子宫肌层和蜕膜上的缩宫素受体,阻止细胞内Ca2+增加,松弛子宫平滑肌,从而起到抑制宫缩的作用。近年临床实践认为,阿托西班在临床上抑制宫缩的效果良好,不良反应少。目前阿托西班是欧洲药物总署批准用于治疗早产的唯一具有特异性作用的宫缩抑制剂。2002年,该药也被英国皇家妇产科学院(Royal College of Obstetricians and Gynaecologists,RCOG)推荐用于治疗早产,但在目前尚未获美国批准。因该药价格昂贵,限制其在临床上广泛应用。但有研究从经济学角度对阿托西班和β受体激动剂(包括利托君、异舒普林、非诺特罗)治疗早产进行成本核算发现,在达到相似临床疗效情况下,阿托西班较β受体激动剂更经济,作者认为这归因于阿托西班较β受体激动剂具有明显的安全性优势[9,10]。
本系统评价所纳入的文献均为RCT,其中2篇为高质量RCT[5,6],质量等级为A级,另外2篇[7,8]存在一定的方法学缺陷,质量等级为B级。3篇英文文献的Meta分析结果显示,与利托君组相比,阿托西班治疗早产在治疗有效率、延长平均妊娠孕周、新生儿出生体质量、新生儿窒息率、围生儿死亡率方面比较,差异无统计学意义(P>0.05)。在新生儿转NICU率方面,阿托西班组较利托君组高,差异有统计学意义[RR=1.33,95%CI(1.03~ 1.70),P=0.03],但其中1篇文献[5]中,阿托西班组纳入的多胎妊娠患者较利托君组多,作者进行logistic回归分析发现2种药物治疗后与新生儿转NICU及入住NICU天数比较,均差异无统计学意义(P>0.05)[5]。剔除该研究后,重新进行Meta分析的结果显示,新生儿转NICU率两组比较,差异仍无统计学意义(P=0.17)。因此认为阿托西班在治疗早产的疗效上较利托君无明显优势。心血管不良反应是利托君治疗早产最突出缺陷,以导致孕妇心动过速最常见。本Meta分析结果显示,孕妇的心动过速发生率和因不良反应中断治疗率方面两组比较,差异均有统计学意义[RR=0.02, 95%CI (0.01~ 0.08),P<0.01;RR=0.03,95%CI(0.01~ 0.15),P<0.01)]。本组2篇文献[5,6]比较2种药物的其他母体不良反应结果显示,心悸、胸痛、呼吸困难、高糖血症、低钾血症等发生率利托君组高于阿托西班组,部分结果差异有统计学意义(未进行Meta分析)。在孕龄延长超过7 d且患者能耐受、无需调整治疗方案的例数方面两组比较,阿托西班组较利托君组有增多的趋势,但差异无统计学意义[RR=1.21,95%CI (0.87~ 1.69),P=0.26]。可见,在安全性方面,阿托西班明显优于利托君,但患者耐受性方面,则尚待进一步验证。
本组1篇中文文献报道的研究结果显示,阿托西班与利托君治疗先兆早产在疗效及安全性方面(包括显效时间、延长妊娠时间、保胎成功率、足月分娩率、新生儿出生体质量、不良反应发生率)比较,差异均无统计学意义(P>0.05)。但该研究未描述具体的随机分组方法,存在随机分组方法有误或不严谨的可能;未采用盲法及分配隐藏,存在实施偏倚、测量偏倚及选择性偏倚的可能,所以其结果尚有待进一步验证。
本系统评价所纳入的文献(骆绮云等[8])在比较阿托西班与利托君治疗早产疗效方面的结论一致,差异无统计学意义(P>0.05)。但在比较两种药物安全性方面,却有所不同。国内研究结果显示,两种药物对母体的总体不良反应发生率(包括心动过速)方面比较,差异无统计学意义(P>0.05)[7,8];但国外研究结果显示,二者在多种母体不良反应发生率方面有差异,在心动过速发生率方面差异尤为显著(P<0.05)[5,6]。究其原因可能包括:①国内RCT的方法学上存在一定缺陷,设计不够严谨,可能引入各种偏倚;②国内RCT样本量较少,可能影响结果的真实性;③国内外研究使用药物来源不同、具体用药方案有所差异;④因种族差异,孕妇对抗早产药物的敏感性及耐受性等方面也可能存在一定差异[11,12,13,14]。
综上所述,阿托西班治疗早产的疗效与利托君相当,本研究结果尚不能断定阿托西班治疗早产的安全性明显优于利托君。因阿托西班价格昂贵,其治疗早产的临床价值是否优于利托君尚需更多国内外设计严谨的多中心、大样本RCT研究结合经济成本效益核算方面的研究进一步证实,以期为临床治疗早产的用药决策提供最好的证据。






























