
探讨肺部超声诊断足月儿急性肺损伤(ALI)/急性呼吸窘迫综合征(ARDS)的临床价值。
选择2016年1月至2018年6月,成都市妇女儿童中心医院新生儿科收治的59例ALI/ARDS足月儿为研究对象,纳入研究组。按照罹患ALI或者ARDS,进一步将研究组受试儿分别纳入ALI亚组(n=21)与ARDS亚组(n=38)。选择同期于本院出生的健康足月儿62例,纳入对照组。对所有足月儿进行动脉血气分析,了解其动脉血氧分压与吸入氧气分数比(PaO2/FiO2),并对其进行肺部超声检查,观察其肺部超声表现,并采用肺部超声评分评估其肺损伤程度。研究组与对照组受试儿肺部超声表现结果异常发生率[A线消失、彗星尾征、肺水肿、肺实变、胸腔积液、肺泡-间质综合征(AIS)]比较,采用χ2检验。ALI亚组、ARDS亚组和对照组足月儿的PaO2/FiO2值、肺部超声评分比较,分别采用Kruskal-Wallis H秩和检验和单因素方差分析。计算肺部超声表现及肺部超声评分诊断足月儿ARDS的敏感度、特异度等,并采用Kappa值评价肺部超声评分与ARDS诊断金标准,对所有足月儿的ARDS诊断结果的一致性。研究组与对照组足月儿的性别构成比、胎龄、出生体重等一般临床资料比较,差异均无统计学意义(P>0.05)。本研究遵循的程序符合成都市妇女儿童中心医院人体试验委员会所制定的伦理学标准,得到该委员会批准(批准文号:伦理审字[2014]5号),分组征得足月儿监护人知情同意,并与其签署临床研究知情同意书。
①研究组患儿A线消失、彗星尾征、肺水肿、肺实变、胸腔积液、AIS发生率分别为84.7%(50/59)、100.0%(59/59)、67.8%(40/59)、96.6%(57/59)、91.5%(54/59)、88.1%(52/59),均显著高于对照组的0(0/62)、6.5%(4/62)、0(0/62)、0(0/62)、4.8%(3/62)、8.1%(5/62),并且差异均有统计学意义(χ2=89.544、106.007、62.791、113.245、91.176、77.790,P<0.001)。②ALI亚组、ARDS亚组与对照组足月儿PaO2/FiO2值、肺部超声评分分别总体比较,差异均有统计学意义(χ2=76.992,P<0.001;F=78.721,P<0.001),进一步两两比较的结果显示,ARDS亚组足月儿的PaO2/FiO2值显著低于ALI亚组和对照组,ALI亚组足月儿的PaO2/FiO2值显著低于对照组,ARDS亚组足月儿的肺部超声评分显著高于ALI亚组和对照组,ALI亚组足月儿的肺部超声评分显著高于对照组,并且差异均有统计学意义(P<0.017)。③与足月儿ARDS诊断金标准比较,彗星尾征、胸腔积液、肺实变这3种肺部超声表现联合诊断足月儿ARDS的敏感度和特异度均为100.0%。④采用肺部超声评分法对本研究121例足月儿进行ARDS诊断的结果显示,肺部超声评分法对ARDS诊断的敏感度为78.9%,特异度为95.2%,阳性似然比为16.4,阴性似然比为0.2; Kappa值为0.764,诊断一致性较高。
肺部超声检查对足月儿ARDS诊断具有重要意义,而且具有敏感度高、特异度强、及时、无场地限制等优势,有望成为临床诊断足月儿ARDS的有效检查手段。

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅。光盘如有质量问题,请向编辑部调换。
急性肺损伤(acute lung injury, ALI)是由于各种因素导致的肺泡上皮细胞及毛细血管内皮细胞损伤,造成弥漫性肺间质及肺泡水肿,进而导致急性低氧性呼吸功能不全。ALI发展至严重阶段,则被称为急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS)。ALI/ARDS起病急、发展迅速、导致的患儿病死率高,是临床常见新生儿危急重症之一[1]。因此,临床对该病患儿早期准确诊断,可为临床医师争取更多时间处理。动脉血氧分压与吸入氧气分数比(ratio of partial pressure of oxygen in artery to fraction of inspired oxygen, PaO2/FiO2)是目前公认的临床诊断ALI/ARDS新生儿的重要依据,作为肺氧合指标,可直观反映新生儿肺损伤程度,亦为ALI/ARDS诊断金标准中的重要指标之一[2]。但是,根据PaO2/FiO2对新生儿ALI/ARDS进行诊断,首先需完善患儿动脉血气分析,才可获得PaO2/FiO2值,存在采集困难、耗时长等不足,因而存在一定局限性。随着医学影像技术的发展,肺部超声检查已逐渐被应用于多种肺部疾病的诊断和病情评估[3]。本研究纳入ALI/ARDS足月儿为研究对象,应用超声检查观察ALI/ARDS患儿肺部改变,采用超声评分法判断肺损伤程度,并与PaO2/FiO2诊断结果进行比较,探讨肺部超声对ALI/ARDS足月儿肺损伤评估的临床价值。现将研究结果报道如下。
选择2016年1月至2018年6月,成都市妇女儿童中心医院新生儿科收治的59例ALI/ARDS足月儿为研究对象,纳入研究组,其中男性患儿为36例,女性为23例,胎龄为(38.4±1.51)周,出生体重为(3 335±272) g。其中,ALI、ARDS患儿分别为21、38例,将其分别纳入ALI亚组与ARDS亚组。选择同期于本院出生的健康足月儿62例,纳入对照组,其中男性足月儿为37例,女性为25例,胎龄为(38.5±1.63)周,出生体重为(3 321±293) g。本研究遵循的程序符合成都市妇女儿童中心医院人体试验委员会所制定的伦理学标准,得到该委员会批准(批准文号:伦理审字[2014]5号),分组征得足月儿监护人知情同意,并与其签署临床研究知情同意书。研究组与对照组足月儿的性别构成比、胎龄、出生体重等一般临床资料比较,差异均无统计学意义(P>0.05)。
研究组纳入标准:①符合足月儿ALI/ARDS诊断标准者[3];②胎龄>37周,急性起病;③PaO2/FiO2值<200 mmHg(1 mmHg=0.133 kPa)(ARDS),或者<300 mmHg(ALI);④出现典型ALI/ARDS临床表现:生后不久出现进行性呼吸困难、呼气性呻吟、吸气性三凹征、发绀、肺部听诊呼吸音明显减低或消失,继发性ALI/ARDS患儿的典型临床表现可较晚出现;⑤胸部X射线摄片结果显示,双肺弥漫性阴影伴肺水肿改变;⑥超声心动图检查结果显示,无左心房高压表现;⑦合并败血症或者胎粪吸入综合征、窒息等明确病史者。对照组纳入标准:①同期于本院出生的健康足月儿(胎龄>37周);②接受动脉血气分析者;③临床资料完整者。研究组与对照组排除标准:①原发性肺表面活性物质缺乏者;②合并先天性心脏病、先天性肺发育不良、血流动力学不稳定、气胸者。
本研究足月儿ALI/ARDS诊断金标准,参照参考文献[3]。其中,动脉血气分析结果中,若PaO2/FiO2值≤300 mmHg者,则诊断为ALI;若PaO2/FiO2值≤200 mmHg者,则诊断为ARDS。
采用PHILIPS CX50便携式彩色多普勒超声诊断仪(荷兰皇家飞利浦公司),线阵探头,频率为3~12 mHz,由同1位儿科超声科医师,对本研究所有足月儿进行床旁肺部超声检查,并出具超声检查报告。足月儿在等待放射科医师进行床旁胸部X射线摄片检查前,超声科医师已完成床旁肺部超声检查,故不影响受试儿诊疗过程。肺部超声检查体位:患儿取仰卧位及侧卧位;分区:每侧胸壁以胸骨旁线、腋前线、腋后线及双乳头连线分为前上、前下、腋上、腋下、后上、后下共计12个区;检查:探头从受试儿的第二肋间隙开始,从上至下,从左向右,先沿肋间隙横向扫查,然后旋转探头90°纵向扫查。对超声声像图进行存图、记录。对ALI/ARDS足月儿进行肺部超声检查可见:①胸膜线(pleural line),为胸膜脏层与壁层间呈现光滑、规则的线状高回声,被称之为胸膜线,位于双侧肋骨之间。于胸膜线处可观察到胸膜随着呼吸运动,并产生水平方向的相对滑动,则称之为"肺滑动"(lung sliding)[4]。②A线(A-line),为一系列与胸膜线平行的线状高回声,位于胸膜线下方,彼此间距相等[5]。③B线(B-line)又被称为彗星尾征(comet-tail sign),主要是由于肺泡液-气界面遇到超声波而产生的混响伪像,在扫描屏幕边缘可产生线状高回声,B线范围与肺组织含水量有关[6]。④肺实变(lung consolidation)表现为"肝样变(hepatisation)",并且伴支气管充气征(air bronchograms)或者支气管充液征(fluid bronchograms)的肺组织[7]。⑤胸腔积液(pleural effusion)表现为在胸膜脏层和壁层之间,出现可随呼吸运动而改变的无回声区。⑥肺泡-间质综合征(alveolar interstitial syndrome,AIS),为肺野内存在3条以上B线[8]。⑦白肺(white lung),为肺脏区域均呈现为密集的B线,伴A线消失,系肺间质和肺泡存在大量液体所致的严重AIS表现[8]。
按照肺部超声检查的12个肺区顺序,对受试儿肺部进行扫查,每1个肺区为1个评分单位。本研究设定的肺损伤程度超声评分标准如下[9]。0分:正常超声声像图;1分:除双侧侧胸部最后一个肋间外,呈稀疏彗星尾征(在一个扫描切面内彗星尾征数<3个);2~4分:自前区肺野至后区肺野出现弥漫性彗星尾征(在一个扫描切面内彗星尾征数≥3个);3~5分:自前区肺野至后区肺野出现肺实变区;若仅后区肺野出现液性无回声区,则不加分,若中区肺野出现液性无回声区,则加1分。每例受试儿的肺部超声评分为12个肺区评分总和。ALI/ARDS超声评分诊断标准:若12个肺区总评分≤17分,则超声诊断为ALI;若>17分,则超声诊断为ARDS[9]。
采用SPSS 18.0统计学软件对本研究数据进行统计学分析。采用Ssize软件,确定满足本研究统计检验的最小样本量。对肺部超声评分等呈正态分布的计量资料,采用 ±s表示,3组间比较,采用单因素方差分析,进一步两两比较,采用最小显著差异(least significant difference,LSD)法,并采用Bonferroni法校正检验水准(α′=0.05/3=0.017)。对于PaO2/FiO2值等呈非正态分布的计量资料,采用M(P25~P75)表示,3组间比较,采用采用Kruskal-Wallis H秩和检验,进一步两两比较,采用Wilcoxon秩和检验,并采用Bonferroni法校正检验水准(α′=0.05/3=0.017)。对于A线消失、彗星尾征、肺水肿、肺实变、胸腔积液、AIS发生率等计数资料,采用率(%)表示,组间比较采用χ2检验。计算肺部超声表现及肺部超声评分诊断足月儿ARDS的敏感度、特异度等,采用Kappa值评价肺部超声评分与ARDS诊断金标准对所有的足月儿ARDS诊断结果的一致性。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
±s表示,3组间比较,采用单因素方差分析,进一步两两比较,采用最小显著差异(least significant difference,LSD)法,并采用Bonferroni法校正检验水准(α′=0.05/3=0.017)。对于PaO2/FiO2值等呈非正态分布的计量资料,采用M(P25~P75)表示,3组间比较,采用采用Kruskal-Wallis H秩和检验,进一步两两比较,采用Wilcoxon秩和检验,并采用Bonferroni法校正检验水准(α′=0.05/3=0.017)。对于A线消失、彗星尾征、肺水肿、肺实变、胸腔积液、AIS发生率等计数资料,采用率(%)表示,组间比较采用χ2检验。计算肺部超声表现及肺部超声评分诊断足月儿ARDS的敏感度、特异度等,采用Kappa值评价肺部超声评分与ARDS诊断金标准对所有的足月儿ARDS诊断结果的一致性。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
结合研究组59例患儿的临床表现及动脉血气分析、胸部X射线摄片、肺部超声检查及超声心动图检查结果,确诊为ALI者为21例,ARDS者为38例。研究组ALI/ARDS足月儿肺部超声表现为:A线消失,胸膜线粗糙、模糊或者不规则,彗星尾征,AIS,胸腔积液及肺实变等,见表1和图1。研究组患儿A线消失、彗星尾征、肺水肿、肺实变、胸腔积液、AIS发生率,均显著高于对照组,并且差异均有统计学意义(P<0.05),见表1。ARDS亚组38例患儿中,均出现彗星尾征、胸腔积液、肺实变这3种肺部超声表现。


注:ALI为急性肺损伤,ARDS为急性呼吸窘迫综合征

研究组和对照组足月儿肺部超声表现比较[例数(%)]
研究组和对照组足月儿肺部超声表现比较[例数(%)]
| 组别 | 例数 | A线消失 | 彗星尾征 | 肺水肿 | 肺实变 | 胸腔积液 | AIS | |
|---|---|---|---|---|---|---|---|---|
| 研究组 | 59 | 50(84.7) | 59(100.0) | 40(67.8) | 57(96.6) | 54(91.5) | 52(88.1) | |
| ALI亚组 | 21 | 15(71.4) | 21(100.0) | 10(47.6) | 19(90.5) | 16(76.2) | 17(81.0) | |
| ARDS亚组 | 38 | 35(92.1) | 38(100.0) | 30(78.9) | 38(100.0) | 38(100.0) | 35(92.1) | |
| 对照组 | 62 | 0(0) | 4(6.5) | 0(0) | 0(0) | 3(4.8) | 5(8.1) | |
| χ2值a | 89.544 | 106.007 | 62.791 | 113.245 | 91.176 | 77.790 | ||
| P值a | <0.001 | <0.001 | <0.001 | <0.001 | <0.001 | <0.001 | ||
注:研究组为ALI/ARDS足月儿,对照组为健康足月儿。a表示χ2值和P值为研究组与对照组足月儿比较的结果。ALI为急性肺损伤,ARDS为急性呼吸窘迫综合征,AIS为沛泡-间质综合征
ALI亚组、ARDS亚组和对照组足月儿PaO2/FiO2值、肺部超声评分分别总体比较,差异均有统计学意义(P<0.05),进一步两两比较的结果显示,任意2组足月儿PaO2/FiO2值、肺部超声评分比较,差异均有统计学意义(P<0.017)。ALI亚组、ARDS亚组和对照组足月儿的PaO2/FiO2值与肺部超声评分比较,见表2。

ALI亚组、ARDS亚组和对照组足月儿的PaO2/FiO2值与肺部超声评分比较
ALI亚组、ARDS亚组和对照组足月儿的PaO2/FiO2值与肺部超声评分比较
| 组别 | 例数 | PaO2/FiO2值[mmHg,M(P25~P75)] | 肺部超声评分(分, ±s) ±s) | |
|---|---|---|---|---|
| ALI亚组 | 21 | 229(206~256) | 13.0±8.7 | |
| ARDS亚组 | 38 | 132(68~187) | 22.3±7.0 | |
| 对照组 | 62 | 310(277~360) | 8.9±5.4 | |
| 总体比较 | ||||
| 检验值 | χ2=76.992 | F=78.721 | ||
| P值 | <0.001 | <0.001 | ||
| ALI亚组vs ARDS亚组 | ||||
| 检验值 | Z=5.602 | t=-5.057 | ||
| P值 | <0.001 | <0.001 | ||
| ALI亚组vs对照组 | ||||
| 检验值 | Z=-5.933 | t=3.051 | ||
| P值 | <0.001 | 0.008 | ||
| ARDS亚组vs对照组 | ||||
| 检验值 | Z=-14.363 | t=12.079 | ||
| P值 | <0.001 | <0.001 | ||
注:ALI亚组、ARDS亚组和对照组足月儿PaO2/FiO2值、肺部超声评分进一步两两比较,采用Bonferroni法校正检验水准α′=0.05/3=0.017。ALI为急性肺损伤,ARDS为急性呼吸窘迫综合征,PaO2/FiO2为动脉血氧分压与吸入氧气分数比
与ARDS诊断金标准比较,彗星尾征、胸腔积液、肺实变这3种肺部超声表现联合诊断足月儿ARDS的敏感度和特异度均为100.0%,见表3。
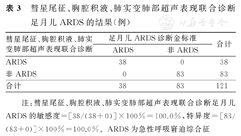
彗星尾征、胸腔积液、肺实变肺部超声表现联合诊断足月儿ARDS的结果(例)
彗星尾征、胸腔积液、肺实变肺部超声表现联合诊断足月儿ARDS的结果(例)
| 彗星尾征、胸腔积液、肺实变肺部超声表现联合诊断 | 足月儿ARDS诊断金标准 | 合计 | |
|---|---|---|---|
| ARDS | 非ARDS | ||
| ARDS | 38 | 0 | 38 |
| 非ARDS | 0 | 83 | 83 |
| 合计 | 38 | 83 | 121 |
注:彗星尾征、胸腔积液、肺实变肺部超声表现联合诊断足月儿ARDS的敏感度=[38/(38+0)]×100%=100.0%,特异度=[83/(83+0)]×100%=100.0%。ARDS为急性呼吸窘迫综合征
采用肺部超声评分法对本研究121例足月儿进行ARDS诊断的结果显示,肺部超声评分法对足月儿ARDS诊断的敏感度为78.9%,特异度为95.2%;阳性似然比为16.4,阴性似然比为0.2;Kappa值为0.764,肺部超声评分法与ARDS诊断金标准对足月儿ARDS的诊断一致性较高。肺部超声评分法诊断足月儿ARDS的结果,见表4。

肺部超声评分法诊断足月儿ARDS的结果(例)
肺部超声评分法诊断足月儿ARDS的结果(例)
| 肺部超声评分法 | 足月儿ARDS诊断金标准 | 合计 | |
|---|---|---|---|
| ARDS | 非ARDS | ||
| ARDS | 30 | 4 | 34 |
| 非ARDS | 8 | 79 | 87 |
| 合计 | 38 | 83 | 121 |
注:肺部超声评分法诊断足月儿ARDS的敏感度=[30/(30+8)]×100%=78.9%,特异度=[79/(4+79)]×100%=95.2%,阳性似然比=[30/(30+8)]/[4/(4+79)]=16.4,阴性似然比=[8/(30+8)]/[79/(4+79)]=0.2,Kappa值为0.764。ARDS为急性呼吸窘迫综合征
ALI与ARDS属于同一个病理过程,主要区别在于严重程度不同,后者是前者病情进展的最严重阶段。ALI/ARDS在足月儿中并不少见[10,11]。长期以来,临床对足月儿ALI/ARDS的诊断主要依据患儿典型临床表现、动脉血气分析及胸部X射线摄片检查结果,而超声检查一直被认为是肺部疾病诊断的"禁区"。但是,1990年比利时学者尝试采用超声检查诊断新生儿ARDS以来[12],超声检查诊断肺部疾病越来越被认可[13,14]。黄道政等[15]研究结果显示,肺部超声表现对成年人ARDS的诊断具有重要价值。目前,亦有不少学者对采用新生儿肺部超声检查诊断新生儿肺部疾病进行探索性工作的研究结果显示,正常肺组织因肺泡含有气体,超声成像时呈强反射而无法显示内部结构;当肺泡内气体被病理性液体或组织所代替,而发生肺实变后,超声检查可较好显示肺泡内部结构[16,17,18]。目前研究结果显示,ALI/ARDS足月儿肺部超声主要表现为弥漫性彗星尾征、胸腔积液、肺实变等[19]。本研究结果亦显示,研究组ALI/ARDS足月儿A线消失、彗星尾征、肺水肿、肺实变、胸腔积液、AIS发生率,均显著高于对照组健康足月儿,并且差异均有统计学意义(P<0.05)。
足月儿发生ALI/ARDS时,小气管塌陷,肺泡不张,肺内液体量明显增加,液体积聚于肺部终末气腔内形成肺泡水肿,发生在胸腔内,则形成胸腔积液。ALI/ARDS足月儿肺部彗星尾征超声表现可局限或弥漫于整个胸壁,是肺组织失气化的特征性表现,在氧合无明显变化时即可出现。本研究21例ALI足月儿及38例ARDS足月儿肺部超声表现中,16例(76.2%)ALI患儿、38例(100.0%)ARDS患儿合并胸腔积液,这表明该影像特征对于ALI/ARDS足月儿诊断具有重要意义。张丹等[9]研究结果亦显示,胸腔积液是ALI/ARDS患儿最早出现的超声表现之一。肺实变常位于胸部、横膈上,起源于胸膜;实变区取代含气肺的伪像,为真实肺的组织影像。虽然肺实变影像并非ALI/ARDS足月儿的特有征象,也可见于其他疾病,但是本研究结果显示,当肺实变与弥漫性彗星尾征、胸腔积液同时存在时,对于诊断ARDS足月儿的敏感度和特异度均为100.0%,这与国外研究结果一致[20]。AIS是肺组织失气化的特征性表现,在氧合无明显变化时即可出现[21]。AIS严重程度取决于肺通气功能障碍严重程度,并且AIS严重程度随着呼吸运动而加重。本研究ALI亚组17例(81.0%)患儿及ARDS亚组35例(92.1%)患儿的肺部超声,均可见AIS影像,由此提示AIS亦是足月儿ALI/ARDS的重要肺部超声表现。
采用肺部超声评分法可评估成年人ARDS患者病情严重程度[22,23]。本研究对ALI/ARDS足月儿进行床旁肺部超声检查,并进行肺部超声评分量化评估足月儿肺部病情变化的结果显示,ALI亚组、ARDS亚组与对照组足月儿PaO2/FiO2值、肺部超声评分分别总体比较,差异均有统计学意义(P<0.05),进一步两两比较的结果显示,任意2组足月儿PaO2/FiO2值、肺部超声评分比较,差异均有统计学意义(P<0.017),ARDS亚组足月儿PaO2/FiO2值、肺部超声评分,均明显高于ALI亚组和对照组足月儿。一致性分析结果显示,肺部超声评分法与ARDS诊断金标准诊断足月儿ARDS的Kappa值为0.764,一致性较高。这说明,肺部超声评分亦可反映ARDS足月儿肺损伤程度。在少数设备先进的新生儿重症监护病房或者重症医学领域,已建议采用肺部超声检查替代胸部X射线摄片检查或者CT检查作为肺部疾病的一线诊断手段[24]。
本研究结果提示,肺部超声检查可敏感判断ALI/ARDS足月儿肺部病变情况,反映疾病严重程度,具有及时、无创、可重复、无场地限制等优势。肺部超声检查对足月儿ARDS诊断的敏感度及特异度均高,有望成为临床诊断该病的直观、准确、方便方法。本研究也存在一定局限性,如ALI亚组足月儿肺部超声检查结果中,尚未发现对ALI诊断敏感度及特异度均高的影像学特征,尚有待于进一步研究,为临床提供更多有价值的可靠依据,从而提高ALI足月儿临床诊治水平。
所有作者均声明不存在利益冲突






























