
探讨胎盘前置状态(PPS)孕妇人工终止妊娠术(ATP)后,发生产后出血(PPH)的初步评分模型建立方法。
采用回顾性研究方法,选择2010年1月至2018年12月,于成都市妇女儿童中心医院接受ATP的142例PPS孕妇为研究对象。导致PPS孕妇发生PPH影响因素的单因素分析,采用χ2检验。将单因素分析结果中差异有统计学意义的因素,并结合已有研究结果与临床经验,对导致PPS孕妇发生PPH的5项可能影响因素,进行多因素非条件logistic回归分析。根据logistic回归分析结果中影响因素的OR值,对PPH影响因素进行赋分。根据此赋分标准,计算本组孕妇PPH风险总评分,并绘制该评分预测孕妇发生PPH的受试者工作特征(ROC)曲线,计算ROC曲线下面积(ROC-AUC)。根据约登指数最大原则,确定PPH风险总评分预测PPS孕妇发生PPH的最佳临界值。本研究遵循的程序符合2013年修订的《世界医学会赫尔辛基宣言》要求。
①对PPS孕妇发生PPH影响因素的单因素分析结果显示,差异有统计学意义的因素包括ATP史(ATP次数≥3次与<3次)、人体质量指数(BMI)≥25 kg/m2与<25 kg/m2、剖宫产术分娩史,以及PPS类型(边缘性、部分性、完全性PPS)与胎盘植入情况(无胎盘黏连、胎盘黏连及胎盘植入) 5项因素。②将这5项因素进行多因素非条件logistic回归分析的结果显示,剖宫产术分娩史(OR=18.865,95%CI:4.013~88.671,P<0.001),完全性PPS(OR=20.148,95%CI:3.387~119.846,P<0.001),以及胎盘黏连(OR=44.045,95%CI:9.772~198.523,P<0.001)与胎盘植入(OR=87.494,95%CI:11.685~655.111,P<0.001),均为PPS孕妇发生PPH的独立危险因素,并根据上述4项因素的OR值,分别赋予1、1、2及4分。PPH风险总评分预测PPS孕妇发生PPH的ROC-AUC为0.926(95%CI:0.876~0.975,P<0.001),PPH风险总评分预测PPS孕妇发生PPH的最佳临界值为3分,其预测PPS孕妇发生PPH的敏感度为83.3%,特异度为92.5%,准确率为88.0%。
本研究建立的PPS孕妇发生PPH的评分模型,可以有效预测此类孕妇ATP的PPH风险,利于个体化选择ATP方式。由于本研究为单中心、回顾性研究,尚需要通过多中心、大样本、前瞻性研究进一步证实该评分模型的临床价值。

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅。光盘如有质量问题,请向编辑部调换。
胎盘前置状态(placenta previa status,PPS)是指早、中孕期(孕龄<28孕周)时,胎盘位置比较低,在子宫下段贴近宫颈内口的状态,但是尚不足以被诊断为前置胎盘(placenta previa)。因为随着孕妇孕龄增长,胎盘位置可能慢慢上移,甚至恢复至胎盘正常位置[1]。部分中孕期PPS孕妇因为死胎、胎儿严重畸形等,不得不接受人工终止妊娠术(artificial termination of pregnancy,ATP)终止妊娠。在ATP过程中或ATP后,PPS孕妇存在发生大出血风险,若临床处置不当,可能导致不良结局,如休克,弥散性血管内凝血(disseminated intravascular coagulation,DIC),甚至危及孕妇生命安全等[2]。本研究回顾性分析接受ATP的142例PPS孕妇的临床病例资料,探讨其产后出血(postpartum hemorrhage,PPH)评分模型建立,量化PPS孕妇病情严重程度,预测其发生PPH的风险,以指导临床及时处理。现将研究结果报道如下。
选择2010年1月至2018年12月,于成都市妇女儿童中心医院接受ATP的142例中孕期PPS孕妇为研究对象。其中,ATP后发生PPH的孕妇为36例,未发生PPH的孕妇为106例。本研究遵循的程序符合2013年修订的《世界医学会赫尔辛基宣言》要求。
孕妇孕龄<28周时,胎盘下缘达到或者覆盖宫颈内口,称为PPS[3]。PPH诊断标准为胎儿娩出后24 h内,经阴道分娩者失血量≥500 mL,剖宫产术分娩者失血量≥1 000 mL[4]。
本研究纳入标准:经影像学检查、临床和(或)病理学检查结果证实为PPS者;于中孕期进行ATP者;临床病例资料完整者。排除标准:严重妊娠合并症孕妇;穿透性胎盘植入孕妇。
所有孕妇均服用药物终止妊娠。首选口服米非司酮(批号:43180506,华润紫竹药业有限公司)配伍羊膜腔注射依沙吖啶方案(批号:180606,广西河丰药业有限责任公司)进行ATP,再根据ATP后孕妇出血情况,对部分孕妇采取静脉推注间苯三酚、胎盘钳夹、胎盘打洞牵拉胎儿、子宫动脉栓塞术、剖宫产取胎术,甚至子宫切除术等措施。
采用回顾性分析方法,收集所有孕妇的年龄与人体质量指数(body mass index,BMI),以及ATP史、剖宫产术分娩史、经阴道分娩史、PPS类型、胎盘植入及PPH情况等临床资料。其PPS类型包括:边缘性、部分性、完全性PPS,均经影像学及临床和(或)病理学检查结果证实[5]。其胎盘植入情况包括:无胎盘黏连、胎盘黏连、胎盘植入,均经影像学及临床和(或)病理学检查结果证实[6]。首先对PPS孕妇的PPH影响因素进行单因素分析,将单因素分析结果中差异有统计学意义的因素,并结合已有研究结果与临床经验,对PPS孕妇发生PPH的可能影响因素,进行多因素非条件logistic回归分析。根据logistic回归分析结果中影响因素的OR值,对PPH影响因素进行赋分,如1、2、4分。根据此赋分标准,计算所有孕妇的PPH风险总评分。绘制该评分预测PPS孕妇发生PPH的受试者工作特征(receiver operating characteristic,ROC)曲线,并计算ROC曲线下面积(area under ROC curve,ROC-AUC)。根据约登指数最大原则,确定预测孕妇发生PPH的PPH风险总评分最佳临界值。
采用SPSS 20.0统计学软件,对本研究数据进行统计学分析。采用Ssize软件,确定满足本研究统计检验的最小样本量。对于计数资料,如PPH与非PPH孕妇不同年龄、ATP次数、BMI、剖宫产术分娩史、经阴道分娩史、PPS类型、胎盘植入情况构成比,采用百分比(%)表示,2组比较,采用χ2检验。对于PPS孕妇发生PPH影响因素的多因素分析,采用多因素非条件logistic回归分析,设定自变量入选标准为0.05,剔除标准为0.10。采用ROC曲线,对PPH评分模型的诊断效能进行分析。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
PPS孕妇发生PPH影响因素的单因素分析结果显示,PPH与非PPH孕妇ATP次数、BMI、PPS类型及胎盘植入情况构成比分别比较,差异均有统计学意义(P<0.05)。PPH与非PPH孕妇年龄及经阴道分娩史构成比比较,差异均无统计学意义(P>0.05)。PPS孕妇发生PPH影响因素的单因素分析结果,见表1。
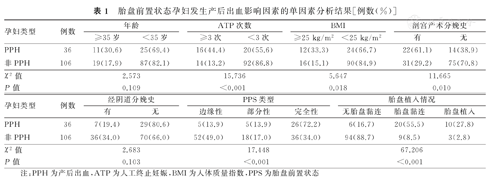
胎盘前置状态孕妇发生产后出血影响因素的单因素分析结果[例数(%)]
胎盘前置状态孕妇发生产后出血影响因素的单因素分析结果[例数(%)]
| 孕妇类型 | 例数 | 年龄 | ATP次数 | BMI | 剖宫产术分娩史 | ||||
|---|---|---|---|---|---|---|---|---|---|
| ≥35岁 | <35岁 | ≥3次 | <3次 | ≥25 kg/m2 | <25 kg/m2 | 有 | 无 | ||
| PPH | 36 | 11(30.6) | 25(69.4) | 16(44.4) | 20(55.6) | 12(33.3) | 24(66.7) | 22(61.1) | 14(38.9) |
| 非PPH | 106 | 19(17.9) | 87(82.1) | 14(13.2) | 92(86.8) | 16(15.1) | 90(84.9) | 31(29.2) | 75(70.8) |
| χ2值 | 2.573 | 15.736 | 5.647 | 11.665 | |||||
| P值 | 0.109 | <0.001 | 0.018 | 0.010 | |||||
| 孕妇类型 | 例数 | 经阴道分娩史 | PPS类型 | 胎盘植入情况 | |||||
|---|---|---|---|---|---|---|---|---|---|
| 有 | 无 | 边缘性 | 部分性 | 完全性 | 无胎盘黏连 | 胎盘黏连 | 胎盘植入 | ||
| PPH | 36 | 7(19.4) | 29(80.6) | 5(13.9) | 5(13.9) | 26(72.2) | 6(16.7) | 20(55.5) | 10(27.8) |
| 非PPH | 106 | 36(34.0) | 70(66.0) | 52(49.0) | 18(17.0) | 36(34.0) | 94(88.7) | 9(8.5) | 3(2.8) |
| χ2值 | 2.683 | 17.448 | 67.206 | ||||||
| P值 | 0.103 | <0.001 | <0.001 | ||||||
注:PPH为产后出血,ATP为人工终止妊娠,BMI为人体质量指数,PPS为胎盘前置状态
将单因素分析结果中差异有统计学意义的5项因素作为自变量,孕妇是否发生PPH作为因变量,采用向前逐步回归法进行多因素非条件logistic回归分析的结果显示,有剖宫产术分娩史、完全性PPS、胎盘黏连与胎盘植入,均为PPS孕妇发生PPH的独立危险因素(P<0.05)。PPS孕妇发生PPH影响因素的多因素非条件logistic回归分析的变量及其赋值情况,以及分析结果,见表2、表3。

胎盘前置状态孕妇产后出血影响因素的多因素非条件logistic回归分析的变量及其赋值情况
胎盘前置状态孕妇产后出血影响因素的多因素非条件logistic回归分析的变量及其赋值情况
| 自变量/因变量 | 变量名 | 赋值 |
|---|---|---|
| 是否为PPH | y | y=0表示非PPH,y=1表示PPH |
| ATP次数 | x1 | x1=0表示ATP次数<3次,x1=1表示ATP次数≥3次 |
| BMI | x2 | x2=0表示BMI<25 kg/m2,x2=1表示BMI≥25 kg/m2 |
| 剖宫产术分娩史 | x3 | x3=0表示无剖宫产术分娩史,x3=1表示有剖宫产术分娩史 |
| PPS类型 | x4 | x4=0表示边缘性PPS,x4=1表示部分性PPS,x4=2表示完全性PPS |
| 胎盘植入 | x5 | x5=0表示无胎盘黏连,x5=1表示胎盘黏连,x5=2表示胎盘植入 |
注:PPH为产后出血,ATP为人工终止妊娠,BMI为人体质量指数,PPS为胎盘前置状态
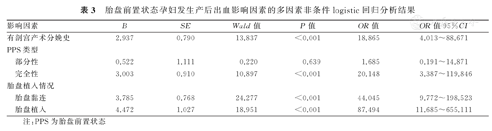
胎盘前置状态孕妇发生产后出血影响因素的多因素非条件logistic回归分析结果
胎盘前置状态孕妇发生产后出血影响因素的多因素非条件logistic回归分析结果
| 影响因素 | B | SE | Wald值 | P值 | OR值 | OR值95%CI | |
|---|---|---|---|---|---|---|---|
| 有剖宫产术分娩史 | 2.937 | 0.790 | 13.837 | <0.001 | 18.865 | 4.013~88.671 | |
| PPS类型 | |||||||
| 部分性 | 0.522 | 1.111 | 0.220 | 0.639 | 1.685 | 0.191~14.871 | |
| 完全性 | 3.003 | 0.910 | 10.897 | <0.001 | 20.148 | 3.387~119.846 | |
| 胎盘植入情况 | |||||||
| 胎盘黏连 | 3.785 | 0.768 | 24.277 | <0.001 | 44.045 | 9.772~198.523 | |
| 胎盘植入 | 4.472 | 1.027 | 18.951 | <0.001 | 87.494 | 11.685~655.111 | |
注:PPS为胎盘前置状态
根据多因素非条件logistic回归分析结果中,PPH影响因素的OR值,对各影响因素进行赋分:有剖宫产术分娩史因素的OR值为18.865,赋予1分;完全性PPS因素的OR值为20.148,赋予1分;胎盘黏连、胎盘植入因素的OR值分别为44.045与87.494,分别赋予2分与4分。PPS孕妇发生PPH危险因素评分表,见表4。

胎盘前置状态孕妇发生产后出血危险因素评分表(分)
胎盘前置状态孕妇发生产后出血危险因素评分表(分)
| 危险因素 | 评分 | |
|---|---|---|
| 剖宫产术分娩史 | ||
| 无 | 0 | |
| 有 | 1 | |
| PPS类型 | ||
| 边缘性 | 0 | |
| 部分性 | 0 | |
| 完全性 | 1 | |
| 胎盘植入情况 | ||
| 无胎盘黏连 | 0 | |
| 胎盘黏连 | 2 | |
| 胎盘植入 | 4 | |
注:PPS为胎盘前置状态
按照表4的评分标准,对本研究受试者的PPH危险因素进行评分,计算其发生PPH风险总评分,并绘制PPH风险总评分预测PPS孕妇发生PPH的ROC曲线,见图1。其ROC-AUC为0.926(95%CI:0.876~0.975,P<0.001),根据约登指数最大原则,PPH风险总评分预测PPS孕妇发生PPH的最佳临界值为3分,此时其预测PPS孕妇发生PPH的敏感度为83.3%,特异度为92.5%,准确率为88.0%。
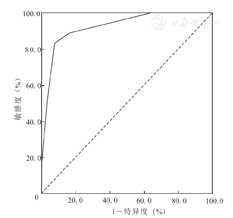

注:PPH为产后出血,PPS为胎盘前置状态,ROC曲线为受试者工作特征曲线
中孕期PPS孕妇接受ATP时,若处理不当,可能因大出血导致不良结局。目前对于此类孕妇的ATP方式尚未统一,各有利弊。采用米非司酮配伍依沙吖啶方案进行ATP,具有协同作用,有利于减少胎盘血供及促进胎儿娩出,可减少子宫出血,操作简便,费用较低,可在充分评估病情及做好发生大出血紧急预案(包括熟练的产程处理、输血、剖宫取胎术、子宫动脉栓塞术等)时,用于PPS孕妇[7,8,9]。剖宫取胎术可于直视下直接处理子宫出血部位,但是对孕妇损伤较大,增加再次妊娠时发生前置胎盘、胎盘植入、PPH等不良结局风险[10]。采取子宫动脉栓塞术联合依沙吖啶方案,对PPS孕妇终止妊娠,可明显减少大部分PPS孕妇,甚至是合并胎盘植入孕妇经阴道分娩时出血,但是费用高、对医疗设备与施术者技能要求较高[11],并且子宫动脉栓塞术可能对患者卵巢功能与子宫内膜造成损伤[12,13,14]。采取肌内注射天花粉蛋白方案进行ATP,可使孕妇的纤维蛋白凝固附着于整个胎盘血窦,进而阻塞血流,故产程发动时多不会发生大出血,可用于PPS孕妇。但是,由于天花粉蛋白可导致严重变态反应,目前临床已较少使用[15]。采取于胎儿心腔注射KCl方案进行ATP,可以使胎儿死亡,减少胎盘供血,用于PPS孕妇,可明显减少产时出血[16],但是其操作相对困难,临床应用较少。
本研究回顾性分析采取米非司酮配伍依沙吖啶羊膜腔注射进行ATP的142例PPS孕妇,将PPH影响因素的单因素分析结果中差异有统计学意义的5项因素:ATP史(ATP次数≥3次与<3次)、BMI≥25 kg/m2与<25 kg/m2、剖宫产术分娩史,以及影像学与临床和(或)病理学检查结果证实的PPS类型(边缘性、部分性、完全性PPS),影像学与临床和(或)病理学检查结果证实的胎盘病植入情况(无胎盘黏连、胎盘黏连及胎盘植入)作为自变量,进行logistic回归分析的结果显示,有剖宫产术分娩史、部分性及完全性PPS、胎盘黏连与胎盘植入,均为PPS孕妇发生PPH的独立危险因素(P<0.05)。有剖宫产术分娩史与完全性PPS因素的OR值分别为18.865与20.148,说明其与PPH具有明显相关性,均赋予1分;胎盘黏连因素的OR值为44.045,显著高于前2者,故赋予2分,胎盘植入因素的OR值最高,为87.494,反映了其与PPH的特异相关性,故赋予4分。根据PPS孕妇发生PPH危险因素的OR值作为赋分依据,可反映各影响因素与PPH的相关性及密切程度。这为量化预测PPS孕妇发生PPH的风险提供依据,保证了评分的科学性。该评分模型预测PPS孕妇发生PPH的ROC-AUC为0.926(95%CI:0.876~0.975,P<0.001),说明其预测价值较高。以PPH风险总评分3分为临界值时,约登指数为最大(0.758),此时其预测PPS孕妇发生PPH的敏感度为83.3%,特异度为92.5%,准确率为88.0%,故PPH风险总评分≥3分时,PPS孕妇接受ATP后,发生PPH风险明显增加,临床对该类孕妇应加强监护,慎重选择ATP方式,可采取剖宫取胎术及子宫动脉栓塞术终止妊娠。本研究中,胎盘植入因素单项赋予4分,说明胎盘植入孕妇采取米非司酮配伍依沙吖啶进行ATP,发生PPH风险大。对于胎盘植入孕妇ATP,临床应充分重视术前影像学检查的重要性,尽可能于产前通过超声、MRI等检查,准确诊断胎盘植入及穿透性胎盘植入孕妇,进而采取适合此类孕妇的ATP措施。
综上所述,本研究初步制定了PPS孕妇接受ATP后,PPH危险因素评分量表。临床医师可以根据PPH风险总评分,预测此类孕妇发生PPH的风险,在保障孕妇安全情况下,采取个体化ATP措施,尽量保护患者生育功能,使对母体损伤降至最低,同时合理利用医疗资源,避免浪费。由于本研究仅为单中心的回顾性研究,结果可能存在偏倚,因此尚需要通过多中心、大样本、前瞻性研究,进一步证实该评分模型的临床价值。
所有作者均声明不存在利益冲突






























