
探讨北京市早产儿出生情况、影响因素及围生结局。
选择2014年1月1日至2019年12月31日,于北京市医疗机构住院分娩,并上报北京市妇幼保健管理信息系统的79 173例早产儿为研究对象。其中,出生胎龄<28周的极早早产儿(EEPI)、出生胎龄≥28~ 32周的早期早产儿(EPI)、出生胎龄≥32~34周的中期早产儿(MPI)、出生胎龄≥35~37周的晚期早产儿(LPI)分别为1 021、7 858、9 102、61 192例。收集所有早产儿的家庭人口学信息(户籍所在地、性别及其父母年龄、文化程度、职业),出生胎龄、妊娠胎数,母亲孕期风险情况(风险高、低),以及早产儿围生结局等。采用χ2检验,对早产儿发生率,影响EEPI、EPI、MPI及LPI发生因素的单因素分析及围生儿结局进行分析。采用多因素非条件有序多分类logistic回归分析,对影响EEPI、EPI、MPI及LPI发生的因素进行分析。EEPI、EPI、MPI及LPI出生体重比较,采用单因素方差分析。本研究遵循的程序符合首都医科大学附属北京妇产医院伦理委员会制定的标准,经过该伦理委员会批准(审批文号:IEC-C-03-V04-FJ2)。
①本研究时段北京市早产儿总体发生率为5.68% (79 173/1 394 782);2014—2019年每年分别为4.55%(11 355/249 429)、4.56%(9 549/209 455)、6.67%(15 983/ 239 692)、5.56%(14 674/263 991)、6.45%(13 790/213 819)及6.33%(13 822/ 218 396),呈总体增高趋势,并且总体比较差异有统计学意义(χ2=1 936.451,P<0.001);每年EEPI、EPI、MPI及LPI发生率,亦均呈上升趋势,差异亦均有统计学意义(χ2=102.991、244.086、242.817、1 381.002,P<0.001)。②EEPI、EPI、MPI及LPI户籍所在地、母亲年龄、母亲文化程度、母亲孕期风险情况、父亲年龄、父亲文化程度和父亲职业构成比比较,差异均有统计学意义(P<0.05)。早产儿母亲孕期风险情况、父亲职业和文化程度,均为影响EEPI、EPI、MPI及LPI发生的独立危险因素,孕期低风险孕妇分娩更晚期的早产儿可能性,是孕期高风险者的1.049倍(OR=1.049, 95%CI:1.001~1.100,P=0.047);父亲职业为公务员、军人、国家企事业单位工作人员,以及民营企业、私有企业或个体户工作人员,其获得更晚期的早产儿可能性,分别是父亲职业为无业人员或学生人员的1.351倍(OR=1.351, 95%CI:1.290~1.415,P<0.001)与1.293倍(OR=1.293,95%CI:1.239~1.351,P<0.001);父亲文化程度为研究生及以上,其获得更晚期的早产儿可能性,是父亲文化程度为高中及以下者的1.084倍(OR=1.084,95%CI:1.000~1.176,P=0.049)。③男性、非北京市户籍、单胎妊娠早产儿的出生体重分别为(2 455.5±601.2) g、(2 420.1±605.9) g、(2 456.8±612.4) g,分别显著高于女性、北京市户籍、多胎妊娠早产儿的出生体重(2 347.5±593.3) g、(2 400.1±596.6) g、(2 223.8±504.2) g,并且差异均有统计学意义(t=5.375、4.715、709.884, P=0.020、0.030、<0.001)。本研究时段内各年出生早产儿的出生体重总体比较,差异有统计学意义(F=19.912,P<0.001)。④本组79 173例早产儿的先天畸形、颅内出血、出生窒息、听力筛查异常、遗传代谢性疾病发生率分别为0.43%(343/79 173)、0.21%(167/79 173)、6.45%(5 105/ 79 173)、2.34%(1 809/77 236)与0.10%(78/79 173)。其中,EEPI、EPI、MPI及LPI的先天畸形、颅内出血、出生窒息发生率,以及新生儿听力筛查通过、未通过及未筛查构成比分别比较,差异均有统计学意义(χ2=140.208、25.281、9 656.282、197.692,P<0.001)。
2014—2019年北京市早产儿发生率为5.67%,早产儿围生期结局与早产儿的家庭人口学信息密切相关。因此,针对早产儿家庭人口学信息的医疗干预及管理,可改善早产儿预后。

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅。光盘如有质量问题,请向编辑部调换。
文献报道,2019年全球早产儿发生率约为10.6%,并且各地分布不均[1]。中国早产儿发生率为7.1%~9.9%,每年约有120万例早产儿出生[2,3]。由于早产儿各系统发育不完善,其并发症发生率及其导致的患儿病死率均明显高于足月儿[4]。早产儿生存质量一直是我国妇幼健康管理的重点及围生医学领域关注的焦点[5]。
按照北京市卫健委规定,自2008年,全市各级医疗机构均应采用北京市妇幼保健管理信息系统,将北京市各级医疗机构住院分娩新生儿的基础信息(性别、户籍所在地、胎龄、出生体重等)和筛查信息(听力、先天畸形、遗传代谢性疾病筛查等),均在新生儿出生后7 d内录入该系统[6]。该数据上报系统,还定期接受北京市及各区妇幼保健院季度、年度质量控制[6]。本研究对上述系统的早产儿相关数据进行分析,探讨早产儿家庭人口学特征、出生体重及围生结局,旨在为提高北京市妇幼保健管理水平、早产儿相关围生期母婴疾病临床诊治质量提高,提供数据支持。现将研究结果报道如下。
选择2014年1月1日至2019年12月31日,于北京市医疗机构住院分娩的79 173例早产儿为研究对象。其中,各年出生的早产儿分别为11 355、9 549、15 983、14 674、13 790与13 822例;出生胎龄<28周的极早早产儿(extremely early preterm infants,EEPI),出生胎龄≥28~32周的早期早产儿(early preterm infants,EPI),出生胎龄≥32~34周的中期早产儿(medium preterm infants,MPI),出生胎龄≥35~37周的晚期早产儿(late preterm infants,LPI)分别为1 021、7 858、9 102、61 192例。本研究遵循的程序符合首都医科大学附属北京妇产医院伦理委员会制定的标准,经过该伦理委员会批准(审批文号:IEC-C-03-V04-FJ2)。
本研究受试儿纳入标准:本研究时段上传至北京市妇幼保健管理信息系统内的所有出生胎龄<37周具有生命体征的新生儿[2]。
收集所有纳入本研究早产儿的家庭人口学信息(户籍所在地、性别及其父母年龄、文化程度、职业),出生胎龄、妊娠胎数,母亲孕期风险情况(风险高、低)及早产儿围生结局等。母亲孕期高风险是指:孕妇年龄≥40岁或人体质量指数≥28 kg/m2;合并威胁母婴安全并发症;孕期低风险是指:基本情况良好,无孕期并发症,或孕期并发症较轻且稳定[7]。
本研究数据采用SPSS 19.0统计学软件进行统计学分析。采用Ssize软件,确定满足本研究统计检验的最小样本量。对于呈正态分布的计量资料,如家庭人口学特征、早产儿出生体重,采用 ±s表示,2组比较采用成组t检验,3组及以上比较,采用单因素方差分析。对于计数资料,如早产儿发生率、早产儿家庭人口学特征构成比、围生结局发生率等,采用百分比(%)表示,组间比较,采用χ2检验。采用多因素非条件有序多分类logistic回归分析,对影响EEPI、EPI、MPI及LPI发生的因素进行分析。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
±s表示,2组比较采用成组t检验,3组及以上比较,采用单因素方差分析。对于计数资料,如早产儿发生率、早产儿家庭人口学特征构成比、围生结局发生率等,采用百分比(%)表示,组间比较,采用χ2检验。采用多因素非条件有序多分类logistic回归分析,对影响EEPI、EPI、MPI及LPI发生的因素进行分析。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
2014—2019年,北京市活产新生儿共计1 394 782例,其中早产儿为79 173例,早产儿总体发生率为5.68%。2014—2019年,每年早产儿发生率分别为4.55%、4.56%、6.67%、5.56%、6.45%及6.33%,总体比较,差异有统计学意义(χ2=1 936.451,P<0.001);每年EEPI、EPI、MPI及LPI发生率总体比较,差异均有统计学意义(χ2=102.991、244.086、242.817、1 381.002,P<0.001)。2014—2019年,北京市早产儿总体发生率及EEPI、EPI、MPI与LPI发生率比较,见表1。
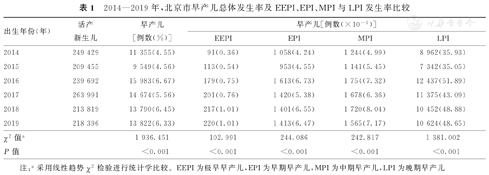
2014—2019年,北京市早产儿总体发生率及EEPI、EPI、MPI与LPI发生率比较
2014—2019年,北京市早产儿总体发生率及EEPI、EPI、MPI与LPI发生率比较
| 出生年份(年) | 活产新生儿 | 早产儿[例数(%)] | 早产儿[例数(×10-3)] | |||
|---|---|---|---|---|---|---|
| EEPI | EPI | MPI | LPI | |||
| 2014 | 249 429 | 11 355(4.55) | 91(0.36) | 1 058(4.24) | 1 244(4.99) | 8 962(35.93) |
| 2015 | 209 455 | 9 549(4.56) | 113(0.54) | 953(4.55) | 1 141(5.45) | 7 342(35.05) |
| 2016 | 239 692 | 15 983(6.67) | 179(0.75) | 1 613(6.73) | 1 754(7.32) | 12 437(51.89) |
| 2017 | 263 991 | 14 674(5.56) | 201(0.76) | 1 420(5.38) | 1 678(6.36) | 11 375(43.09) |
| 2018 | 213 819 | 13 790(6.45) | 217(1.01) | 1 401(6.55) | 1 720(8.04) | 10 452(48.88) |
| 2019 | 218 396 | 13 822(6.33) | 220(1.01) | 1 413(6.47) | 1 565(7.17) | 10 624(48.65) |
| χ2值a | 1 936.451 | 102.991 | 244.086 | 242.817 | 1 381.002 | |
| P值 | <0.001 | <0.001 | <0.001 | <0.001 | <0.001 | |
注:a采用线性趋势χ2检验进行统计学比较。EEPI为极早早产儿,EPI为早期早产儿,MPI为中期早产儿,LPI为晚期早产儿
对可能影响EEPI、EPI、MPI及LPI发生因素的单因素分析结果显示,EEPI、EPI、MPI及LPI户籍所在地,母亲年龄、文化程度、孕期风险情况,父亲年龄、文化程度和职业构成比比较,差异均有统计学意义(P<0.05);而EEPI、EPI、MPI及LPI性别及其母亲职业构成比比较,差异均无统计学意义(P>0.05)。影响EEPI、EPI、MPI及LPI发生因素的单因素分析,见表2。
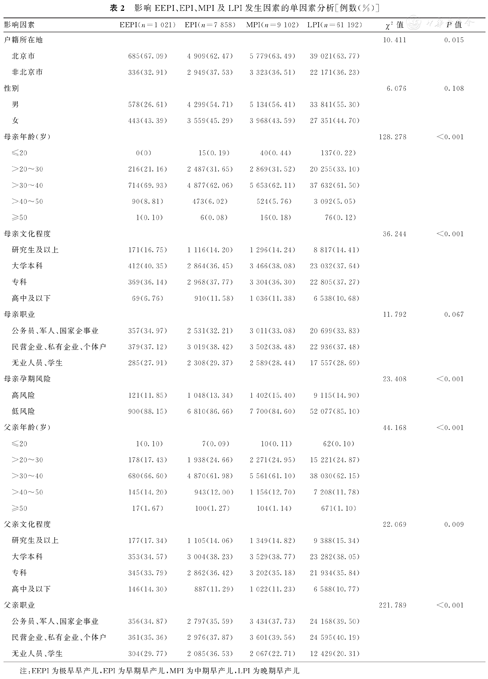
影响EEPI、EPI、MPI及LPI发生因素的单因素分析[例数(%)]
影响EEPI、EPI、MPI及LPI发生因素的单因素分析[例数(%)]
| 影响因素 | EEPI(n=1 021) | EPI(n=7 858) | MPI(n=9 102) | LPI(n=61 192) | χ2值 | P值 | |
|---|---|---|---|---|---|---|---|
| 户籍所在地 | 10.411 | 0.015 | |||||
| 北京市 | 685(67.09) | 4 909(62.47) | 5 779(63.49) | 39 021(63.77) | |||
| 非北京市 | 336(32.91) | 2 949(37.53) | 3 323(36.51) | 22 171(36.23) | |||
| 性别 | 6.076 | 0.108 | |||||
| 男 | 578(26.61) | 4 299(54.71) | 5 134(56.41) | 33 841(55.30) | |||
| 女 | 443(43.39) | 3 559(45.29) | 3 968(43.59) | 27 351(44.70) | |||
| 母亲年龄(岁) | 128.278 | <0.001 | |||||
| ≤20 | 0(0) | 15(0.19) | 40(0.44) | 137(0.22) | |||
| >20~30 | 216(21.16) | 2 487(31.65) | 2 869(31.52) | 20 255(33.10) | |||
| >30~40 | 714(69.93) | 4 877(62.06) | 5 653(62.11) | 37 632(61.50) | |||
| >40~50 | 90(8.81) | 473(6.02) | 524(5.76) | 3 092(5.05) | |||
| ≥50 | 1(0.10) | 6(0.08) | 16(0.18) | 76(0.12) | |||
| 母亲文化程度 | 36.244 | <0.001 | |||||
| 研究生及以上 | 171(16.75) | 1 116(14.20) | 1 296(14.24) | 8 817(14.41) | |||
| 大学本科 | 412(40.35) | 2 864(36.45) | 3 466(38.08) | 23 032(37.64) | |||
| 专科 | 369(36.14) | 2 968(37.77) | 3 304(36.30) | 22 805(37.27) | |||
| 高中及以下 | 69(6.76) | 910(11.58) | 1 036(11.38) | 6 538(10.68) | |||
| 母亲职业 | 11.792 | 0.067 | |||||
| 公务员、军人、国家企事业 | 357(34.97) | 2 531(32.21) | 3 011(33.08) | 20 699(33.83) | |||
| 民营企业、私有企业、个体户 | 379(37.12) | 3 019(38.42) | 3 502(38.48) | 22 936(37.48) | |||
| 无业人员、学生 | 285(27.91) | 2 308(29.37) | 2 589(28.44) | 17 557(28.69) | |||
| 母亲孕期风险 | 23.408 | <0.001 | |||||
| 高风险 | 121(11.85) | 1 048(13.34) | 1 402(15.40) | 9 115(14.90) | |||
| 低风险 | 900(88.15) | 6 810(86.66) | 7 700(84.60) | 52 077(85.10) | |||
| 父亲年龄(岁) | 44.168 | <0.001 | |||||
| ≤20 | 1(0.10) | 7(0.09) | 10(0.11) | 62(0.10) | |||
| >20~30 | 178(17.43) | 1 938(24.66) | 2 271(24.95) | 15 221(24.87) | |||
| >30~40 | 680(66.60) | 4 870(61.98) | 5 561(61.10) | 38 030(62.15) | |||
| >40~50 | 145(14.20) | 943(12.00) | 1 156(12.70) | 7 208(11.78) | |||
| ≥50 | 17(1.67) | 100(1.27) | 104(1.14) | 671(1.10) | |||
| 父亲文化程度 | 22.069 | 0.009 | |||||
| 研究生及以上 | 177(17.34) | 1 105(14.06) | 1 349(14.82) | 9 388(15.34) | |||
| 大学本科 | 353(34.57) | 3 004(38.23) | 3 529(38.77) | 23 282(38.05) | |||
| 专科 | 345(33.79) | 2 862(36.42) | 3 202(35.18) | 21 934(35.84) | |||
| 高中及以下 | 146(14.30) | 887(11.29) | 1 022(11.23) | 6 588(10.77) | |||
| 父亲职业 | 221.789 | <0.001 | |||||
| 公务员、军人、国家企事业 | 356(34.87) | 2 797(35.59) | 3 434(37.73) | 24 168(39.50) | |||
| 民营企业、私有企业、个体户 | 361(35.36) | 2 976(37.87) | 3 601(39.56) | 24 595(40.19) | |||
| 无业人员、学生 | 304(29.77) | 2 085(36.53) | 2 067(22.71) | 12 429(20.31) | |||
注:EEPI为极早早产儿,EPI为早期早产儿,MPI为中期早产儿,LPI为晚期早产儿
根据已有研究结果并结合临床经验,将上述单因素分析中差异有统计学意义的因素进行多因素非条件有序多分类logistic回归分析的结果显示,早产儿母亲孕期风险情况、父亲职业和文化程度,均为影响EEPI、EPI、MPI及LPI发生的独立影响因素,孕期低风险孕妇分娩更晚期的早产儿可能性,是孕期高风险者的1.049倍(OR=1.049,95%CI:1.001~1.100,P=0.047);父亲职业为公务员、军人、国家企事业单位工作人员,以及民营企业、私有企业或个体户工作人员,其获得更晚期的早产儿可能性,分别是父亲职业为无业人员或学生人员的1.351倍(OR=1.351,95%CI:1.290~1.415,P<0.001)与1.293倍(OR=1.293,95%CI:1.239~1.351,P<0.001)。父亲文化程度为研究生及以上,其获得更晚期的早产儿可能性,是父亲文化程度为高中及以下者的1.084倍(OR=1.084,95%CI:1.000~1.176,P=0.049)。影响EEPI、EPI、MPI及LPI发生因素的多因素非条件有序多分类logistic回归分析变量及其赋值情况与分析结果,分别见表3、表4。

影响EEPI、EPI、MPI及LPI发生因素的多因素非条件有序多分类logistic回归分析变量及其赋值情况
影响EEPI、EPI、MPI及LPI发生因素的多因素非条件有序多分类logistic回归分析变量及其赋值情况
| 自变量/因变量 | 变量名 | 赋值 |
|---|---|---|
| 早产儿 | y | y=1表示EEPI,y=2表示EPI,y=3表示MPI,y=4表示LPI |
| 户籍所在地 | x1 | x1=1表示早产儿为北京市户籍,x1=2示早产儿为非北京市户籍 |
| 母亲年龄 | x2 | x2=1表示早产儿母亲≤20岁,x2=2表示早产儿母亲>20~30岁,x2=3表示早产儿母亲>30~40岁,x2=4表示早产儿母亲>40~50岁,x2=5表示早产儿母亲≥50岁 |
| 母亲文化程度 | x3 | x3=1表示早产儿母亲文化程度为研究生及以上,x3=2表示早产儿母亲文化程度为大学本科,x3=3表示早产儿母亲文化程度为专科,x3=4表示早产儿母亲文化程度为高中及以下 |
| 母亲孕期风险 | x4 | x4=1表示早产儿母亲孕期为低风险,x4=2表示早产儿母亲孕期为高风险 |
| 父亲年龄 | x5 | x5=1早产儿父亲≤20岁,x5=2表示早产儿父亲>20~30岁,x5=3表示早产儿父亲>30~ 40岁,x5=4表示早产儿父亲>40~50岁,x5=5表示早产儿父亲≥50岁 |
| 父亲文化程度 | x6 | x6=1表示早产儿父亲文化程度为研究生及以上,x6=2表示早产儿父亲文化程度为大学本科,x6=3表示早产儿父亲文化程度为专科,x6=4表示早产儿父亲文化程度为高中及以下 |
| 父亲职业 | x7 | x7=1表示早产儿父亲为公务员、军人、国家企事业单位工作人员,x7=2表示早产儿父亲为民营企业、私有企业或个体户工作人员,x7=3表示早产儿父亲为无业人员或学生 |
注:EEPI为极早早产儿,EPI为早期早产儿,MPI为中期早产儿,LPI为晚期早产儿
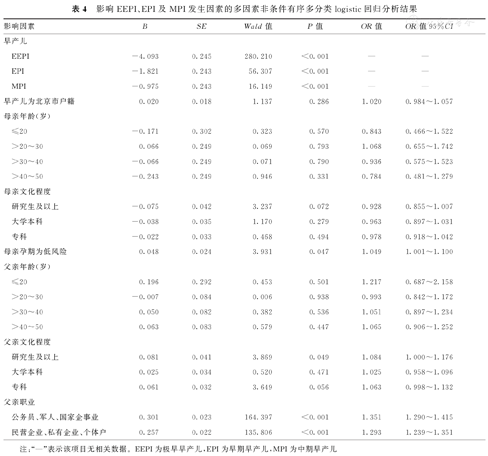
影响EEPI、EPI及MPI发生因素的多因素非条件有序多分类logistic回归分析结果
影响EEPI、EPI及MPI发生因素的多因素非条件有序多分类logistic回归分析结果
| 影响因素 | B | SE | Wald值 | P值 | OR值 | OR值95%CI | |
|---|---|---|---|---|---|---|---|
| 早产儿 | |||||||
| EEPI | -4.093 | 0.245 | 280.210 | <0.001 | — | — | |
| EPI | -1.821 | 0.243 | 56.307 | <0.001 | — | — | |
| MPI | -0.975 | 0.243 | 16.149 | <0.001 | — | — | |
| 早产儿为北京市户籍 | 0.020 | 0.018 | 1.137 | 0.286 | 1.020 | 0.984~1.057 | |
| 母亲年龄(岁) | |||||||
| ≤20 | -0.171 | 0.302 | 0.323 | 0.570 | 0.843 | 0.466~1.522 | |
| >20~30 | 0.066 | 0.249 | 0.069 | 0.793 | 1.068 | 0.655~1.742 | |
| >30~40 | -0.066 | 0.249 | 0.071 | 0.790 | 0.936 | 0.575~1.523 | |
| >40~50 | -0.243 | 0.249 | 0.946 | 0.331 | 0.784 | 0.481~1.279 | |
| 母亲文化程度 | |||||||
| 研究生及以上 | -0.075 | 0.042 | 3.237 | 0.072 | 0.928 | 0.855~1.007 | |
| 大学本科 | -0.038 | 0.035 | 1.170 | 0.279 | 0.963 | 0.897~1.031 | |
| 专科 | -0.022 | 0.033 | 0.468 | 0.494 | 0.978 | 0.918~1.042 | |
| 母亲孕期为低风险 | 0.048 | 0.024 | 3.931 | 0.047 | 1.049 | 1.001~1.100 | |
| 父亲年龄(岁) | |||||||
| ≤20 | 0.196 | 0.292 | 0.453 | 0.501 | 1.217 | 0.687~2.158 | |
| >20~30 | -0.007 | 0.084 | 0.006 | 0.938 | 0.993 | 0.842~1.172 | |
| >30~40 | 0.050 | 0.082 | 0.382 | 0.536 | 1.051 | 0.897~1.234 | |
| >40~50 | 0.063 | 0.083 | 0.579 | 0.447 | 1.065 | 0.906~1.252 | |
| 父亲文化程度 | |||||||
| 研究生及以上 | 0.081 | 0.041 | 3.869 | 0.049 | 1.084 | 1.000~1.176 | |
| 大学本科 | 0.025 | 0.034 | 0.520 | 0.471 | 1.025 | 0.958~1.096 | |
| 专科 | 0.061 | 0.032 | 3.649 | 0.056 | 1.063 | 0.998~1.132 | |
| 父亲职业 | |||||||
| 公务员、军人、国家企事业 | 0.301 | 0.023 | 164.397 | <0.001 | 1.351 | 1.290~1.415 | |
| 民营企业、私有企业、个体户 | 0.257 | 0.022 | 135.806 | <0.001 | 1.293 | 1.239~1.351 | |
注:"—"表示该项目无相关数据。EEPI为极早早产儿,EPI为早期早产儿,MPI为中期早产儿
男性、非北京市户籍、单胎妊娠早产儿的出生体重,分别显著高于女性、北京市户籍、多胎妊娠早产儿的出生体重,并且差异均有统计学意义(P<0.05)。2014—2019年,不同年份出生早产儿的出生体重总体比较,差异有统计学意义(P<0.001)。不同家庭人口学特征早产儿的出生体重比较,见表5。
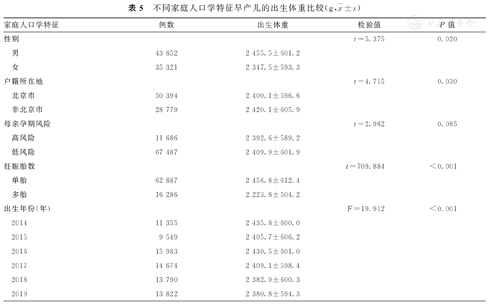
不同家庭人口学特征早产儿的出生体重比较(g, ±s)
±s)
不同家庭人口学特征早产儿的出生体重比较(g, ±s)
±s)
| 家庭人口学特征 | 例数 | 出生体重 | 检验值 | P值 | |
|---|---|---|---|---|---|
| 性别 | t=5.375 | 0.020 | |||
| 男 | 43 852 | 2 455.5±601.2 | |||
| 女 | 35 321 | 2 347.5±593.3 | |||
| 户籍所在地 | t=4.715 | 0.030 | |||
| 北京市 | 50 394 | 2 400.1±596.6 | |||
| 非北京市 | 28 779 | 2 420.1±605.9 | |||
| 母亲孕期风险 | t=2.962 | 0.085 | |||
| 高风险 | 11 686 | 2 392.6±589.2 | |||
| 低风险 | 67 487 | 2 409.9±601.9 | |||
| 妊娠胎数 | t=709.884 | <0.001 | |||
| 单胎 | 62 887 | 2 456.8±612.4 | |||
| 多胎 | 16 286 | 2 223.8±504.2 | |||
| 出生年份(年) | F=19.912 | <0.001 | |||
| 2014 | 11 355 | 2 435.8±600.0 | |||
| 2015 | 9 549 | 2 405.7±606.2 | |||
| 2016 | 15 983 | 2 430.5±601.0 | |||
| 2017 | 14 674 | 2 409.1±598.4 | |||
| 2018 | 13 790 | 2 382.9±600.3 | |||
| 2019 | 13 822 | 2 380.8±594.3 | |||
本组79 173例早产儿中,先天畸形、颅内出血、出生窒息发生率分别为0.43%(343/79 173)、0.21%(167/79 173)、6.45%(5 105/79 173),并且EEPI、EPI、MPI及LPI的先天畸形、颅内出血、出生窒息发生率,以及新生儿期听力筛查通过、未通过及未筛查构成比分别比较,差异均有统计学意义(P<0.001)。79 173例早产儿遗传代谢性疾病发生率为0.10%(7/79 173),但是EEPI、EPI、MPI及LPI遗传代谢性疾病发生率总体比较,差异无统计学意义(P=0.507)。EEPI、EPI、MPI及LPI围生结局比较,见表6。
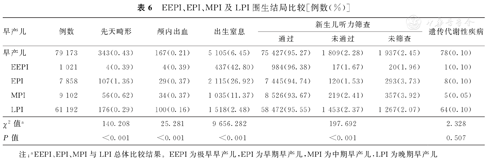
EEPI、EPI、MPI及LPI围生结局比较[例数(%)]
EEPI、EPI、MPI及LPI围生结局比较[例数(%)]
| 早产儿 | 例数 | 先天畸形 | 颅内出血 | 出生窒息 | 新生儿听力筛查 | 遗传代谢性疾病 | |||
|---|---|---|---|---|---|---|---|---|---|
| 通过 | 未通过 | 未筛查 | |||||||
| 早产儿 | 79 173 | 343(0.43) | 167(0.21) | 5 105(6.45) | 75 427(95.27) | 1 809(2.28) | 1 937(2.45) | 78(0.10) | |
| EEPI | 1 021 | 4(0.39) | 4(0.39) | 437(42.80) | 984(96.38) | 17(1.67) | 20(1.96) | 1(0.10) | |
| EPI | 7 858 | 107(1.36) | 29(0.37) | 2 115(26.92) | 7 445(94.74) | 120(1.53) | 293(3.73) | 8(0.10) | |
| MPI | 9 102 | 56(0.62) | 34(0.37) | 1 035(11.37) | 8 526(93.67) | 219(2.41) | 357(3.92) | 5(0.05) | |
| LPI | 61 192 | 176(0.29) | 100(0.16) | 1 518(2.48) | 58 472(95.55) | 1 453(2.37) | 1 267(2.07) | 64(0.10) | |
| χ2值a | 140.208 | 25.281 | 9 656.282 | 197.692 | 2.328 | ||||
| P值 | <0.001 | <0.001 | <0.001 | <0.001 | 0.507 | ||||
注:aEEPI、EPI、MPI与LPI总体比较结果。EEPI为极早早产儿,EPI为早期早产儿,MPI为中期早产儿,LPI为晚期早产儿
降低早产儿出生率,持续改善早产儿预后,始终是我国妇幼健康管理工作的重点,也是围生医学领域的研究热点[3,8]。文献报道,欧洲国家早产儿发生率仅约为5%[9],2015年美国国家卫生统计中心发布的美国早产儿发生率为11.5%[10],部分非洲国家早产儿发生率可高达18%以上[1],2013— 2016年中国早产儿发生率为9.9%[3],2011—2016年北京市早产儿发生率约为5.49%[11]。本研究结果显示,2014—2019年北京市早产儿发生率为5.67%(79 173/1 394 782)。由此可见,北京市早产儿发生率低于全国早产儿发生率。本研究结果亦显示,2014—2019年北京市早产儿总体发生率呈增高趋势,从2014年的4.55%(11 355/249 429)上升至2019年的6.33%(13 822/218 396);而EEPI、EPI、MPI及LPI发生率,亦呈上升趋势,并且差异亦均有统计学意义(P<0.001)。北京市早产儿发生率增高,考虑与以下2方面有关:高龄产妇增多[12]、辅助生殖技术应用。同时,对早产儿的救治成功率亦不断增高,增强了育龄人群的生育信心等。本研究结果还显示,EEPI在早产儿中所占比例不断增高,由2014年的0.80%(91/11 355)上升至2019年的1.59%(220/13 822),这给新生儿危重症救治、疾病管理带来质和量的压力及挑战。
早产可分为自发性和医源性2类,影响早产儿发生的相关因素较多[13,14],目前相关研究多集中在母亲妊娠并发症方面,而对父母人口学特征对早产儿影响研究较少[3,8,14]。本研究对早产儿家庭人口学特征进行分析结果显示,早产儿母亲孕期风险、父亲职业和文化程度,均为影响EEPI、EPI、MPI及LPI发生的独立危险因素。这提示,对于预防早产发生,除了对高危孕产妇加强孕前、孕期保健,降低孕期高危因素对母儿影响外,还应重视父亲人口学特征影响。2015年,我国全面两孩政策实施后,高龄和高风险孕妇比例不断上升[15],导致早产儿,尤其是极早和早期早产儿出生率逐年上升,由此要求相关政府部门需要加大宣传力度,调整医疗政策,促进围生医疗技术合理有序提高。
早产儿各器官发育不成熟,从母体内获得营养物质储备不足,较足月儿更易出现低出生体重和围生期并发症。早产儿并发症发生率显著高于足月儿,LPI并发症发生率是足月儿的7.6倍[16]。文献报道,EEPI和EPI肺泡数量及肺泡表面活性物质分泌少,而致肺泡塌陷,容易发生新生儿呼吸窘迫综合征、出生窒息等[17]。早产儿脑损伤与其中枢神经系统发育障碍有关,主要表现为脑室内出血、脑白质损伤、出血后脑积水等。2012年德国萨克森州的EEPI颅内出血发生率高达40%(712/1 782)[18]。在应用呼吸机早产儿中,更易合并脑白质软化[19]。胎龄<34周早产儿由于留存胚胎生发基质,对缺氧十分敏感,易发生脑室周围和脑室内出血,常并发脑白质软化,而新生儿低氧血症和低血压,可增加早产儿脑白质软化发生率[20]。脑白质软化早产儿若预后不良,则易发展为脑瘫,约45%脑瘫患儿由早产造成,早产也是导致儿童听力、视觉及认知障碍的主要原因[21]。本研究结果显示,EEPI、EPI、MPI及LPI的先天畸形、颅内出血、出生窒息发生率比较,差异均有统计学意义(P<0.001),早产儿出生胎龄越小,发生先天畸形、颅内出血、出生窒息风险越高,尤其是EEPI及EPI。2014—2019年,北京市早产儿先天畸形、遗传代谢性疾病、出生窒息、颅内出血、听力筛查未通过等发生率分别为0.43%(343/79 173)、0.10%(78/79 173)、6.45%(5 105/79 173)、0.21%(167/79 173)与2.34%(1 809/ 77 236),相对于其他文献报道的结果[22,23],均处于较低水平。
本研究对北京市早产儿进行为期6年的全人群流行病学调查,可为提高北京市妇幼健康管理水平及围生期救治能力提供基线数据参考,逐步降低早产儿出生率、死亡率,提高早产儿生活质量。本研究将进一步收集、分析影响早产儿围生结局及其远期预后因素,为持续提高北京市早产儿医疗保健水平、改善早产儿围生结局提供依据。
所有作者均声明不存在利益冲突






























