
探讨孕妇血清叶酸、维生素B12、铁蛋白水平(以下简称为"贫血3项指标")及其意义。
选择2017年1月至2019年1月,于滨州市第二人民医院进行产前检查并分娩的早、中、晚孕期孕妇,以及进行健康体检的育龄期非妊娠女性各130例为研究对象,分别纳入早、中、晚孕期组及对照组,并对各组受试者进行贫血3项指标检测。采用单因素方差分析及SNK-q法,对4组受试者贫血3项指标检测结果分别进行总体及两两比较;采用χ2检验,对早、中、晚孕期组孕妇贫血3项指标异常(叶酸/维生素B12/铁蛋白这3种物质之一缺乏)、贫血发生率及妊娠并发症发生情况分别进行总体及两两比较;采用独立样本t检验,分别对不同孕期组贫血3项指标异常与正常孕妇分娩新生儿出生时生长发育指标进行比较。本研究遵循的程序符合2013年新修订的《世界医学协会赫尔辛基宣言》要求,所有受试者签署临床研究知情同意书。
①早孕期组与对照组受试者贫血3项指标比较,差异均无统计学意义(P>0.05)。中、晚孕期组受试者血清叶酸、维生素B12及铁蛋白水平分别为(8.8±2.4) nmol/L、(238.2±103.8) pmol/L及(41.5±10.3) μg/L,(6.3±1.2) nmol/L、(134.2±23.5) pmol/L及(15.7±6.8) μg/L,均分别低于早孕期组和对照组的(12.9±3.4) nmol/L、(353.7±122.9) pmol/L及(77.7±15.1) μg/L,(13.6±3.8) nmol/L、(376.9±128.7) pmol/L及(80.3±16.3) μg/L,并且差异均有统计学意义(中孕期组vs早孕期组:q=16.226、12.702、32.478,均为P<0.001;中孕期组vs对照组:q=18.997、15.254、34.810,均为P<0.001;晚孕期组vs早孕期组:q=26.120、24.140、55.625,均为P<0.001;晚孕期组vs对照组:q=28.891、26.691、57.957,均为P<0.001)。随着孕龄增加,孕妇贫血3项指标逐渐下降,并且差异均有统计学意义(P<0.05)。②晚孕期组孕妇贫血3项指标异常发生率、叶酸缺乏性巨幼细胞性贫血及缺铁性贫血发生率,以及贫血总发生率,均分别高于早、中孕期组;中孕期组上述指标发生率,均高于早孕期组,并且上述差异均有统计学意义(P<0.05)。③晚孕期组孕妇妊娠期高血压疾病、心肌缺血/损害、胎儿异常及妊娠并发症总发生率,均分别高于早、中孕期组,并且差异均有统计学意义(P<0.05)。早孕期组与中孕期组上述妊娠并发症发生率比较,差异均无统计学意义(P>0.05)。④早、中、晚孕期组孕妇中,贫血3项指标异常者分娩新生儿的身长,均短于正常者分娩新生儿,并且差异均有统计学意义(P<0.05);晚孕期组孕妇中,血清铁蛋白水平低者分娩新生儿的出生体重,轻于正常者分娩新生儿,并且差异有统计学意义(P<0.05)。除早孕期组孕妇中维生素B12缺乏者与正常者及晚孕期组孕妇中铁蛋白缺乏者与正常者分娩新生儿头围比较,差异无统计学意义(P>0.05)外,其余情况下,贫血3项指标异常孕妇分娩新生儿出生时头围,均小于正常者分娩新生儿,并且差异均有统计学意义(P<0.05)。
随着孕妇孕龄增长,其血清叶酸、维生素B12及铁蛋白水平降低,贫血及妊娠并发症发生风险增加。各孕期孕妇贫血3项指标异常,均可能影响胎儿的生长发育。

未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计,除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。本刊为电子期刊,以网刊形式出版。
叶酸、维生素B12、铁蛋白为人体重要的造血原料,除了参与造血外,还有多种生理功能,如参与细胞氧化还原过程等,亦为胎儿生长发育过程中的重要物质,孕妇对叶酸、维生素B12、铁蛋白的需求量高于非孕女性,人体自身对其不能合成,需通过外界补充,若孕期缺乏则会影响母体健康及胎儿发育[1],对孕妇可导致贫血,以缺铁性贫血更常见;23%孕妇贫血为单纯缺铁性贫血,32%为铁合并其他营养物质缺乏所致贫血[2]。随着子宫扩大、胎盘形成、胎儿迅速生长等,孕妇对叶酸、维生素B12、铁蛋白的需求量不断增加,易导致孕妇血清叶酸、维生素B12、铁蛋白水平(以下简称为"贫血3项指标")低于正常参考值[3]。文献报道,中、晚孕期孕妇贫血3项指标均低于早孕期孕妇及非孕女性[4]。若机体血清叶酸/维生素B12/铁蛋白这3种物质之一水平低于正常参考值,本研究则将其定义为贫血3项指标异常。本研究拟探讨早、中、晚孕期孕妇贫血3项指标检测对贫血诊断的临床意义,旨在为孕期合理补充上述3类物质及预防孕妇贫血提供参考。现将研究结果报道如下。
选择2017年1月至2019年1月,于滨州市第二人民医院进行产前检查并分娩的早、中、晚孕期各130例孕妇为研究对象,分别纳入早孕期组(孕龄为0~13孕周)、中孕期组(孕龄为14~27孕周)及晚孕期组(孕龄为28~40孕周);选择同期在本院进行健康体检的130例育龄期非妊娠女性,纳入对照组。早、中、晚孕期组孕妇年龄分别为(27.1±3.3)岁(21~43岁)、(27.6±3.6)岁(21~45岁)、(27.5±3.5)岁(22~43岁);对照组年龄为(28.0±3.7)岁(20~40岁)。4组受试者年龄比较,差异无统计学意义(P>0.05)。本研究遵循的程序符合2013年新修订的《世界医学协会赫尔辛基宣言》要求,所有受试者签署临床研究知情同意书。
本研究孕妇纳入标准:①单胎妊娠者;②孕前无原发性高血压、糖尿病及贫血等内科疾病者;③无自然流产史者;④配合检查、与本研究签署知情同意书者。孕妇排除标准:心、肝、肾、肺等脏器功能障碍者,合并恶性肿瘤、全身急慢性感染、自身免疫性疾病、凝血功能障碍及血液系统疾病者。对照组为无急、慢性疾病,恶性肿瘤及感染等,健康状况良好者。
入组时,对4组受试者采集空腹肘静脉血5 mL,由本院检验科人员,严格按照3种物质试剂盒及仪器说明书进行测定。3种物质试剂盒包括叶酸测定试剂盒(化学发光免疫分析法,批号:20162400861,深圳迈瑞生物医疗电子股份有限公司);维生素B12测定试剂盒、铁蛋白测定试剂盒(均为化学发光法,批号:20152400099、2400710,均为深圳市新产业生物医学工程股份有限公司)。测试仪器包括i 3000全自动化学发光免疫分析仪(迈克生物股份有限公司)及AutoLumo A2000 Plus全自动化学发光测定仪(郑州安图生物工程股份有限公司)。
贫血3项指标异常的诊断标准:若受试者血清叶酸浓度<6.91 nmol/L,则被诊断为叶酸缺乏;若血清维生素B12浓度<103 pmol/L,则被诊断为维生素B12缺乏;若血清铁蛋白水平<20 μg/L,则被诊断为铁缺乏[5]。
叶酸缺乏性巨幼细胞性贫血诊断标准:①受试者有慢性贫血貌或贫血合并的典型消化系统表现;②外周血平均红细胞体积>100 fL,骨髓检查可见巨幼细胞性贫血的骨髓形态学改变;③外周血白细胞和血小板减少,中性粒细胞分叶核过多,血清叶酸浓度<6.91 nmol/L、红细胞叶酸浓度<227 nmol/L。若受试者同时具备上述①+②,或①+③,则被诊断为叶酸缺乏性巨幼细胞性贫血[6]。
维生素B12缺乏性巨幼细胞性贫血诊断标准:①受试者有慢性贫血貌或贫血合并的典型神经系统症状;②外周血平均红细胞体积>100 fL,骨髓检查见巨幼细胞性贫血的骨髓形态学改变;③外周血白细胞和血小板减少,中性粒细胞分叶核过多,血清维生素B12浓度<29.6 pmol/L,血清内因子阻断抗体检测呈阳性。若受试者同时具备上述①+②,或①+③,则被诊断为维生素B12缺乏性巨幼细胞性贫血[6]。
缺铁性贫血诊断标准:若血清铁蛋白水平<12 μg/L,红细胞水平<100 g/L,则被诊断为缺铁性贫血[7]。混合性贫血诊断标准:若受试者符合上述贫血诊断标准>2种,则被诊断为混合型贫血[6]。
本研究主要观察指标包括贫血3项指标及其异常发生率、各类型贫血发生率。次要观察指标:①各组孕妇妊娠并发症发生情况,包括妊娠期高血压疾病、心肌缺血/损害、胎儿异常;②各组孕妇分娩新生儿出生时的生长发育指标,包括身长、体重、头围。
本研究数据资料采用SPSS 25.0统计学软件包进行统计学处理。对于受试者贫血3项指标,以及新生儿出生时身长、体重及头围等呈正态分布的计量资料,采用 ±s表示,2组间比较采用独立样本t检验;多组比较采用单因素方差分析,并采用SNK-q法进一步两两比较。对于不同种类贫血及贫血总发生率、妊娠并发症发生率等计数资料,采用百分比(%)表示,组间比较采用χ2检验。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
±s表示,2组间比较采用独立样本t检验;多组比较采用单因素方差分析,并采用SNK-q法进一步两两比较。对于不同种类贫血及贫血总发生率、妊娠并发症发生率等计数资料,采用百分比(%)表示,组间比较采用χ2检验。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
早孕期组与对照组受试者贫血3项指标比较,差异均无统计学意义(P>0.05);中、晚孕期组受试者贫血3项指标均分别低于早孕期组和对照组,并且差异均有统计学意义(P<0.001)。早、中、晚孕期组贫血3项指标两两比较的结果显示,随着孕龄增加,贫血3项指标逐渐下降,并且差异均有统计学意义(P<0.05)。4组受试者贫血3项指标比较,见表1。
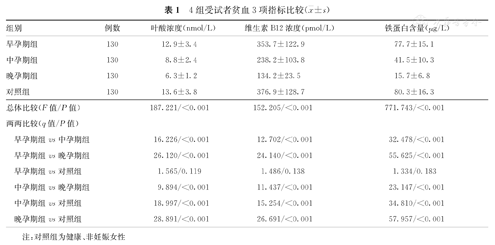
4组受试者贫血3项指标比较( ±s)
±s)
4组受试者贫血3项指标比较( ±s)
±s)
| 组别 | 例数 | 叶酸浓度(nmol/L) | 维生素B12浓度(pmol/L) | 铁蛋白含量(μg/L) | |
|---|---|---|---|---|---|
| 早孕期组 | 130 | 12.9±3.4 | 353.7±122.9 | 77.7±15.1 | |
| 中孕期组 | 130 | 8.8±2.4 | 238.2±103.8 | 41.5±10.3 | |
| 晚孕期组 | 130 | 6.3±1.2 | 134.2±23.5 | 15.7±6.8 | |
| 对照组 | 130 | 13.6±3.8 | 376.9±128.7 | 80.3±16.3 | |
| 总体比较(F值/P值) | 187.221/<0.001 | 152.205/<0.001 | 771.743/<0.001 | ||
| 两两比较(q值/P值) | |||||
| 早孕期组vs中孕期组 | 16.226/<0.001 | 12.702/<0.001 | 32.478/<0.001 | ||
| 早孕期组vs晚孕期组 | 26.120/<0.001 | 24.140/<0.001 | 55.625/<0.001 | ||
| 早孕期组vs对照组 | 1.565/0.119 | 1.486/0.138 | 1.334/0.183 | ||
| 中孕期组vs晚孕期组 | 9.894/<0.001 | 11.437/<0.001 | 23.147/<0.001 | ||
| 中孕期组vs对照组 | 18.997/<0.001 | 15.254/<0.001 | 34.810/<0.001 | ||
| 晚孕期组vs对照组 | 28.891/<0.001 | 26.691/<0.001 | 57.957/<0.001 | ||
注:对照组为健康、非妊娠女性
晚孕期组孕妇贫血3项指标异常发生率、叶酸缺乏性巨幼细胞性贫血及缺铁性贫血发生率,以及贫血总发生率,均分别高于早、中孕期组;中孕期组上述发生率,均高于早孕期组,并且差异均有统计学意义(P<0.05)。早、中、晚孕期组孕妇维生素B12缺乏性巨幼细胞性贫血及混合性贫血发生率比较,差异均无统计学意义(P>0.05)。3组孕妇贫血3项指标异常及贫血发生率比较,见表2。
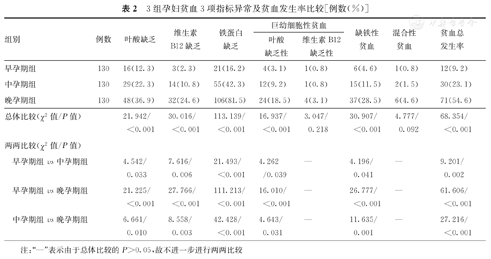
3组孕妇贫血3项指标异常及贫血发生率比较[例数(%)]
3组孕妇贫血3项指标异常及贫血发生率比较[例数(%)]
| 组别 | 例数 | 叶酸缺乏 | 维生素B12缺乏 | 铁蛋白缺乏 | 巨幼细胞性贫血 | 缺铁性贫血 | 混合性贫血 | 贫血总发生率 | ||
|---|---|---|---|---|---|---|---|---|---|---|
| 叶酸缺乏性 | 维生素B12缺乏性 | |||||||||
| 早孕期组 | 130 | 16(12.3) | 3(2.3) | 21(16.2) | 4(3.1) | 1(0.8) | 6(4.6) | 1(0.8) | 12(9.2) | |
| 中孕期组 | 130 | 29(22.3) | 14(10.8) | 55(42.3) | 12(9.2) | 1(0.8) | 15(11.5) | 2(1.5) | 30(23.1) | |
| 晚孕期组 | 130 | 48(36.9) | 32(24.6) | 106(81.5) | 24(18.5) | 4(3.1) | 37(28.5) | 6(4.6) | 71(54.6) | |
| 总体比较(χ2值/P值) | 21.942/<0.001 | 30.016/<0.001 | 113.139/<0.001 | 16.937/<0.001 | 3.047/0.218 | 30.907/<0.001 | 4.777/0.092 | 68.354/<0.001 | ||
| 两两比较(χ2值/P值) | ||||||||||
| 早孕期组vs中孕期组 | 4.542/0.033 | 7.616/0.006 | 21.493/<0.001 | 4.262 /0.039 | — | 4.196/0.041 | — | 9.201/0.002 | ||
| 早孕期组vs晚孕期组 | 21.225/<0.001 | 27.766/<0.001 | 111.213/<0.001 | 16.010/<0.001 | — | 26.777/<0.001 | — | 61.606/<0.001 | ||
| 中孕期组vs晚孕期组 | 6.661/0.010 | 8.558/0.003 | 42.428/<0.001 | 4.643/0.031 | — | 11.635/0.001 | — | 27.216/<0.001 | ||
注:"—"表示由于总体比较的P>0.05,故不进一步进行两两比较
晚孕期组孕妇妊娠期高血压疾病、心肌缺血/损害、胎儿异常及并发症总发生率,均分别高于早、中孕期组,并且差异均有统计学意义(P<0.05)。早孕期组与中孕期组上述妊娠并发症发生率比较,差异均无统计学意义(P>0.05)。3组孕妇妊娠并发症发生率比较,见表3。
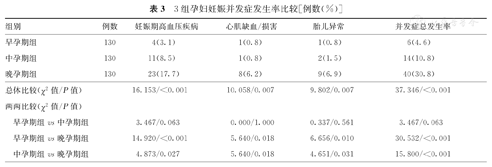
3组孕妇妊娠并发症发生率比较[例数(%)]
3组孕妇妊娠并发症发生率比较[例数(%)]
| 组别 | 例数 | 妊娠期高血压疾病 | 心肌缺血/损害 | 胎儿异常 | 并发症总发生率 | |
|---|---|---|---|---|---|---|
| 早孕期组 | 130 | 4(3.1) | 1(0.8) | 1(0.8) | 6(4.6) | |
| 中孕期组 | 130 | 11(8.5) | 1(0.8) | 2(1.5) | 14(10.8) | |
| 晚孕期组 | 130 | 23(17.7) | 8(6.2) | 9(6.9) | 40(30.8) | |
| 总体比较(χ2值/P值) | 16.153/<0.001 | 10.058/0.007 | 9.802/0.007 | 37.346/<0.001 | ||
| 两两比较(χ2值/P值) | ||||||
| 早孕期组vs中孕期组 | 3.467/0.063 | 0.000/1.000 | 0.337/0.561 | 3.467/0.063 | ||
| 早孕期组vs晚孕期组 | 14.920/<0.001 | 5.640/0.018 | 6.656/0.010 | 30.532/<0.001 | ||
| 中孕期组vs晚孕期组 | 4.873/0.027 | 5.640/0.018 | 4.651/0.031 | 15.800/<0.001 | ||
早、中、晚孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较结果如下。①身长比较:这3组孕妇中,贫血3项指标异常(叶酸/维生素B12/铁蛋白缺乏)者分娩新生儿的身长,均短于指标正常者分娩新生儿,并且差异均有统计学意义(P<0.05)。②出生体重比较:晚孕期组孕妇中,铁蛋白缺乏者分娩新生儿出生体重,轻于铁蛋白正常者分娩新生儿,并且差异有统计学意义(P<0.05);其余情况下,贫血3项指标异常者与正常者分娩新生儿出生体重比较,差异均无统计学意义(P>0.05)。③头围比较:早孕期组孕妇中,维生素B12缺乏者与正常者,以及晚孕期组孕妇中,铁蛋白缺乏者与正常者分娩新生儿出生时头围比较,差异均无统计学意义(P>0.05);其余情况下,贫血3项指标异常者分娩新生儿出生时头围,均小于正常者分娩新生儿,并且差异均有统计学意义(P<0.05)。早、中、晚孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较,见表4,表5,表6。
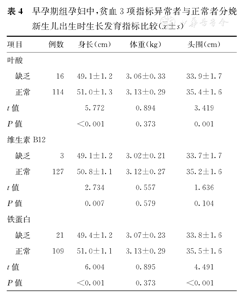
早孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较( ±s)
±s)
早孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较( ±s)
±s)
| 项目 | 例数 | 身长(cm) | 体重(kg) | 头围(cm) | |
|---|---|---|---|---|---|
| 叶酸 | |||||
| 缺乏 | 16 | 49.1±1.2 | 3.06±0.33 | 33.9±1.7 | |
| 正常 | 114 | 51.0±1.3 | 3.13±0.29 | 35.4±1.6 | |
| t值 | 5.772 | 0.894 | 3.419 | ||
| P值 | <0.001 | 0.373 | 0.001 | ||
| 维生素B12 | |||||
| 缺乏 | 3 | 49.1±1.2 | 3.02±0.21 | 33.7±1.7 | |
| 正常 | 127 | 50.8±1.1 | 3.12±0.27 | 35.2±1.6 | |
| t值 | 2.734 | 0.557 | 1.636 | ||
| P值 | 0.007 | 0.579 | 0.104 | ||
| 铁蛋白 | |||||
| 缺乏 | 21 | 49.4±1.2 | 3.07±0.23 | 33.8±1.6 | |
| 正常 | 109 | 51.0±1.1 | 3.13±0.29 | 35.5±1.6 | |
| t值 | 6.004 | 0.895 | 4.491 | ||
| P值 | <0.001 | 0.373 | <0.001 | ||
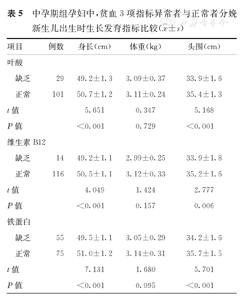
中孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较( ±s)
±s)
中孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较( ±s)
±s)
| 项目 | 例数 | 身长(cm) | 体重(kg) | 头围(cm) | |
|---|---|---|---|---|---|
| 叶酸 | |||||
| 缺乏 | 29 | 49.2±1.3 | 3.09±0.37 | 33.9±1.6 | |
| 正常 | 101 | 50.7±1.2 | 3.11±0.24 | 35.4±1.3 | |
| t值 | 5.651 | 0.347 | 5.168 | ||
| P值 | <0.001 | 0.729 | <0.001 | ||
| 维生素B12 | |||||
| 缺乏 | 14 | 49.2±1.1 | 2.99±0.25 | 33.9±1.8 | |
| 正常 | 116 | 50.5±1.1 | 3.12±0.33 | 35.2±1.6 | |
| t值 | 4.049 | 1.424 | 2.777 | ||
| P值 | <0.001 | 0.157 | 0.006 | ||
| 铁蛋白 | |||||
| 缺乏 | 55 | 49.5±1.1 | 3.05±0.29 | 34.2±1.6 | |
| 正常 | 75 | 51.0±1.2 | 3.14±0.31 | 35.7±1.5 | |
| t值 | 7.131 | 1.680 | 5.701 | ||
| P值 | <0.001 | 0.095 | <0.001 | ||
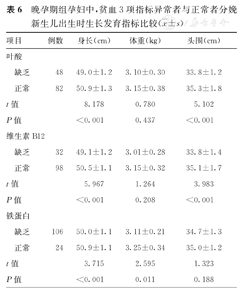
晚孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较( ±s)
±s)
晚孕期组孕妇中,贫血3项指标异常者与正常者分娩新生儿出生时生长发育指标比较( ±s)
±s)
| 项目 | 例数 | 身长(cm) | 体重(kg) | 头围(cm) | |
|---|---|---|---|---|---|
| 叶酸 | |||||
| 缺乏 | 48 | 49.0±1.2 | 3.10±0.30 | 33.8±1.2 | |
| 正常 | 82 | 50.9±1.3 | 3.15±0.38 | 35.3±1.8 | |
| t值 | 8.178 | 0.780 | 5.102 | ||
| P值 | <0.001 | 0.437 | <0.001 | ||
| 维生素B12 | |||||
| 缺乏 | 32 | 49.1±1.2 | 3.01±0.28 | 33.8±1.4 | |
| 正常 | 98 | 50.5±1.1 | 3.15±0.32 | 35.1±1.7 | |
| t值 | 5.967 | 1.264 | 3.983 | ||
| P值 | <0.001 | 0.208 | <0.001 | ||
| 铁蛋白 | |||||
| 缺乏 | 106 | 50.0±1.1 | 3.11±0.21 | 34.7±1.3 | |
| 正常 | 24 | 50.9±1.1 | 3.25±0.34 | 35.0±1.2 | |
| t值 | 3.715 | 2.595 | 1.323 | ||
| P值 | <0.001 | 0.011 | 0.188 | ||
文献报道,全球孕妇的贫血发生率高达51%[8]。胡贻椿等[9]对我国1 738例孕妇营养状况的调查结果显示,2010—2012年城市孕妇贫血发生率为17.0%。孕期贫血可增加孕产妇围生期死亡风险,在分娩时及产后死亡者中,20%~30%死因为贫血[10]。孕妇贫血还与子痫前期、胎儿宫内发育迟缓、早产、新生儿低体重等有关[11]。
叶酸是水溶性B族维生素,广泛存在于新鲜绿叶蔬菜、蘑菇、动物肝脏及肾脏等。叶酸经过机体吸收后,转化为二氢叶酸和四氢叶酸。其中,四氢叶酸在转移"一碳基团"过程中起到辅酶作用,参与机体胸腺嘧啶核苷酸和嘌呤及核酸合成、蛋氨酸转运及氧化等。维生素B12是含3价钴维生素,广泛分布于肉类、肝、蛋及乳制品中。其经机体吸收后进入血浆,主要以甲基钴胺的氧化型存在,经细胞还原后,形成有活性的辅酶。甲基钴胺能催化同型半胱氨酸形成蛋氨酸,为一种必需氨基酸。铁蛋白是复合蛋白分子,是机体储备铁的重要形式,广泛分布于肝、脾及骨髓中,可溶于水、细胞质及血浆中。机体吸收的铁与转铁蛋白结合,贮存于单核-巨噬细胞系统及骨髓中[12]。单核-巨噬细胞内的铁能通过幼红细胞表面的铁受体转运,和原卟啉结合产生血红素。由此可见,叶酸、维生素B12、铁蛋白不仅是重要的造血原料,还参与机体一系列生理过程。这3种物质均不能由机体自身合成,主要通过外界摄取维持机体需求。
本研究结果显示,随着孕龄增长,孕妇贫血3项指标下降,早孕期组与对照组贫血3项指标比较,差异均无统计学意义(P>0.05),但是中、晚孕期组,则均低于早孕期组和对照组(P<0.05),这与沈元等[13]研究结果基本一致。孕妇贫血3项指标随孕龄增长而下降的原因如下。①妊娠后胎盘形成,胎盘将叶酸、维生素B12、铁蛋白输送给胎儿供其造血及生长,随着孕龄增长及胎儿生长,胎儿对此3种物质的需求量逐渐增多,孕妇丢失亦逐渐增多,使孕妇3种物质血清水平逐渐降低。②孕妇胃酸分泌减少,影响对这3种物质的吸收;妊娠期雌激素升高加快嘌呤代谢,提高机体对叶酸、维生素B12利用率,而肾血流量增加,对叶酸排泄量则增加;中、晚孕期,孕妇血容量显著增加,因此对造血原料需求增加,这些需求均需从膳食摄入及母体自身储备满足,而母体自身储备对这些营养物质的需求量亦增加。故在上述多种因素共同作用下,孕妇贫血3项指标逐渐下降[14,15,16]。
何国琳等[17]对12 403例孕妇的调查结果显示,铁缺乏率高达48.16%,缺铁性贫血发生率为13.87%,早、中、晚孕期孕妇缺铁性贫血患病率分别为1.96%、8.40%、17.82%。本研究结果显示,随着孕龄增长,孕妇贫血3项指标异常发生率依次升高,贫血发生率也依次升高,早、中、晚孕期组缺铁性贫血发生率分别为4.6%、11.5%、28.5%;本研究所有孕妇总的铁蛋白缺乏及缺铁性贫血发生率分别为46.7%(182/390)、14.9%(58/390),与上述文献报道基本一致。本研究结果还显示,晚孕期组孕妇妊娠并发症发生率高于早、中孕期组(P<0.05),究其原因可能与晚孕期孕妇贫血发生率更高有关。文献报道,有不良妊娠结局孕妇的血清叶酸水平异常率高于正常妊娠孕妇[18]。叶酸缺乏可增加孕妇贫血及胎儿神经管畸形的发生率,增加神经管畸形儿的出生率[19]。孕妇血清叶酸、维生素B12水平均与血糖、收缩压、舒张压呈负相关关系,并且这2种物质血清水平与孕妇是否发生妊娠并发症密切相关[20]。叶酸、维生素B12缺乏及贫血,可导致孕妇代谢紊乱,并易导致胎儿生长受限(fetal grouth restriction, FGR),使孕妇妊娠并发症的发生风险增加[21]。汪靖园等[22]研究结果显示,FGR组孕妇临产前1周的叶酸、维生素B12水平,明显低于健康对照组,但是FGR受限与叶酸、维生素B12水平无相关性。张亚京等[23]研究结果则显示,叶酸、维生素B12与FGR受限密切相关,其中孕妇血清叶酸水平与胎儿体重、头围、人体质量指数存在相关性(r=0.310、0.329、0.360,P=0.041、0.029、0.016),维生素B12与胎儿头围、人体质量指数存在相关性(r=0.324、0.317,P=0.032、0.036)。本研究对各孕期贫血3项指标异常与正常孕妇分娩新生儿出生时的生长发育指标进行比较的结果显示,叶酸、维生素B12及铁蛋白缺乏孕妇分娩新生儿的身长、头围普遍低于正常者分娩新生儿,提示贫血3项指标异常可能影响胎儿生长。
本研究提示,随着孕龄增长,孕妇贫血3项指标异常、贫血及妊娠并发症发生率增加。各孕期孕妇贫血3项指标异常,对其胎儿生长发育存在一定影响,因此孕期一旦确诊贫血3项指标异常,应及时补充,将有助于降低孕妇贫血及妊娠并发症发生,避免FGR。本研究存在样本量小、对新生儿观察期短等不足,尚需扩大样本量、延长观察期,深入探讨贫血3项指标对母儿妊娠结局及远期预后的影响。
所有作者均声明不存在利益冲突



























