
探讨中、晚孕期胎儿超声检查诊断胎儿颅内出血(FICH)的临床价值。
选择2014年9月至2020年1月,在四川大学华西第二医院经胎儿MRI确诊为FICH的40例胎龄为(28.3±4.2)周(22~36周)胎儿为研究对象,其孕母年龄为(27.5±4.4)岁(19~34岁)。采用Fisher确切概率法,对胎儿超声和MRI检查对中、晚孕期FICH检出率进行统计学比较。本研究遵循的程序符合2013年修订的《世界医学会赫尔辛基宣言》要求。
这40例FICH均于中、晚孕期被发现:①胎儿头颅超声检查结果提示FICH为33例,包括室管膜下稍强回声(3例)、无回声(1例);脑室内稍强回声(10例)、不均匀回声(2例);脉络丛稍强回声(2例)、无回声(2例)、弱回声(1例)、不均匀回声(3例);脑实质稍强回声(3例)、无回声(2例)、弱回声(2例)、不均匀回声(2例)。②这33例FICH胎儿中,17例为胎儿侧脑室增宽(6例为轻度增宽,6例为中度增宽,5例为脑积水)。③40例FICH胎儿的MRI表现为:脑室内出血(15例)、脑实质出血(8例),生发层出血(16例),硬膜下出血(1例)。④中、晚孕期胎儿超声的FICH检出率分别为94.4%(17/18)、72.7%(16/22)。晚孕期胎儿超声与MRI对FICH检出率比较,差异有统计学意义(P=0.010)。
胎儿超声对FICH诊断具有较高准确性,并且方便、安全、经济,可实时采集图像而被作为FICH检查的首选方法。晚孕期胎儿超声对胎儿头颅切面显示困难时,MRI的胎儿头颅检查结果可作为补充。

未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计,除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。本刊为电子期刊,以网刊形式出版。
胎儿颅内出血(fetal intracranial hemorrhage,FICH)是指在胎龄为14周至分娩时,胎儿颅脑发生出血[1]。FICH发病率为(0.5~1.0)/1 000[2]。FICH可导致胎儿出生后生长发育迟缓、癫痫等,甚至胎儿死亡。胚胎基质层(大量胚胎细胞覆盖在尾状核,仅在胎儿期出现)存在,是导致FICH的主要原因,FICH可发生在中枢神经系统的蛛网膜下腔、大脑镰和小脑幕少量出血,而在蛛网膜下腔、硬膜下、大脑或脑室内的大量出血较少见[3]。对FICH的产前明确诊断、及时干预,对于改善胎儿结局及预后具有重要的临床意义。MRI诊断胎儿颅脑损伤具有优势,对于FICH检出率为100%[4]。笔者拟就胎儿MRI诊断FICH为参考依据,探讨中、晚孕期胎儿超声检查对FICH的诊断价值。现将研究结果报道如下。
选择2014年9月至2020年1月,在四川大学华西第二医院经胎儿MRI确诊为FICH的40例胎龄为(28.3±4.2)周(22~36周)胎儿为研究对象,其孕母年龄为(27.5±4.4)岁(19~34岁)。本研究遵循的程序符合2013年修订的《世界医学会赫尔辛基宣言》要求。
本研究纳入标准:①中、晚孕期经胎儿MRI检查确诊为FICH者;②入院接受胎儿超声和MRI检查,并保留完整影像学检查结果者。排除标准:①孕母合并心、肝、肾等基础疾病者;②孕母精神意识障碍、凝血功能障碍者。
由于FICH时期不同,MRI信号特征也不同。FICH急性期及超急性期时间较短暂(<72 h),亚急性期持续时间较长,胎儿头颅MRI发现FICH多为亚急性期。中、晚孕期胎儿MRI诊断FICH的标准具体如下:于亚急性早期FICH信号特征呈短T1、短T2信号,亚急性晚期呈短T1、长T2信号;而慢性期血块,因其完全液化及囊变,而呈长T1、长T2信号[5]。
由于FICH时期不同,胎儿超声声像图存在差异。中、晚孕期胎儿超声诊断不同分期FICH的标准具体如下:①FICH初期,血块呈强回声;②FICH液化期,回声减低,呈低回声或混合回声;③FICH完全液化期,血块被吸收呈低回声或无回声,显示血块内部及周边,均未探及血流信号[6]。
胎儿侧脑室增宽是指侧脑室宽度≥10 mm。若侧脑室宽度为≥10~12 mm,则判断为侧脑室轻度增宽;若为≥12~15 mm,则判断为中度增宽;若≥15 mm,则判断为重度增宽(脑积水)[7]。
采用Philips IU22、EPIQ7或GE Voluson E8等超声设备,选用凸阵超声探头(2~5 MHz),设置为中、晚孕产科条件,胎儿系统超声检查,包括胎儿颜面部,神经、消化、泌尿及循环系统等;胎儿颅内超声检查,包括是否FICH,以及FICH直径、位置、回声及血流信号等。
采用SiemensAvanto 1.5T超导型MRI仪及Philips Achieva1.5T超导型MRI仪,进行胎儿头颅横断面、矢状面及冠状面扫描,序列包括T1、T2加权像序列,重复时间(time of repetition)分别为170~180 ms与680 ms,回波时间(time of echo)分别为5 ms与165 ms,反转角(flip angle)分别为80 °与90 °;层厚、层距分别为3~5 mm、4~5 mm,矩阵为256×256,梯度场强和切换率分别为40 mT/m、150 T/(m·s)。将FICH的MRI检测数据分别输送至影像归档和通信系统(picture archiving and communication systems)工作站,详细记录FICH特征、部位、形态、直径及数量等。
本研究所得数据采用SPSS20.0统计学分析软件进行统计学分析。对于胎儿头颅MRI和超声对FICH检出率等计数资料,采用百分比(%)表示。对胎儿MRI及超声检查对FICH检出率的比较,采用Fisher确切概率法。所有统计学检验采用双侧检验,以P<0.05表示差异有统计学意义。
纳入研究的40例FICH胎儿中,胎儿超声检查提示FICH为33例,包括室管膜下稍强回声(3例)、无回声(1例);脑室内稍强回声(10例)、不均匀回声(2例);脉络丛稍强回声(2例)、无回声(2例)、弱回声(1例)、不均匀回声(3例);脑实质稍强回声(3例)、无回声(2例)、弱回声(2例)、不均匀回声(2例)。胎儿超声对FICH内部及周边均未探及血流信号。其余7例胎儿超声检查结果均提示颅内结构异常。33例FICH胎儿的超声检查头颅声像特征,见表1及图1,图2,图3,图4。
33例FICH胎儿超声检查的胎儿头颅声像特征(例)
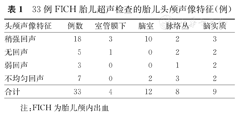
33例FICH胎儿超声检查的胎儿头颅声像特征(例)
| 头颅声像特征 | 例数 | 室管膜下 | 脑室 | 脉络丛 | 脑实质 |
|---|---|---|---|---|---|
| 稍强回声 | 18 | 3 | 10 | 2 | 3 |
| 无回声 | 5 | 1 | 0 | 2 | 2 |
| 弱回声 | 3 | 0 | 0 | 1 | 2 |
| 不均匀回声 | 7 | 0 | 2 | 3 | 2 |
| 合计 | 33 | 4 | 12 | 8 | 9 |
注:FICH为胎儿颅内出血
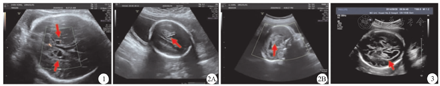

注:FICH为胎儿颅内出血
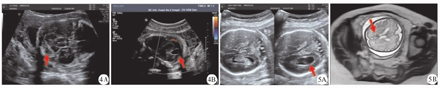

注:FICH为胎儿颅内出血
纳入研究的40例FICH胎儿中,胎儿超声对胎儿头颅检查发现17例胎儿侧脑室增宽(6例为轻度增宽,6例为中度增宽,5例为脑积水)。
FICH胎儿超声对胎儿头颅进行初诊时,上述7例胎儿未被诊断为FICH,但是均提示颅脑结构异常,均表现为侧脑室增宽(轻、中度增宽各为5、2例);中、晚孕期复诊时,轻、中度增宽各为1、6例(图5)。
本组40例FICH胎儿的头颅MRI检查结果,15例可见脑室内出血,8例脑实质出血,16例生发层出血,1例硬膜下出血。中孕期胎儿超声MRI的FICH检出率分别为94.4%(17/18)与100.0%(18/18),晚孕期分别为72.7%(16/22)与100.0%(22/22)。中孕期胎儿超声与MRI的FICH诊断率比较,差异无统计学意义(P=0.500),晚孕期比较,差异有统计学意义(P=0.010)。
FICH病因复杂,主要为感染与缺血所致,双胎输血综合征及胎盘早剥,胎儿先天性凝血功能障碍、巨细胞病毒感染及宫内生长受限等,孕母凝血功能异常、孕期外伤、妊娠期糖尿病所致酮症酸中毒、服用过抗癫痫及抗凝药物等均与FICH相关[8,9,10]。
FICH还与胎龄及胚胎发育有关。Yamasato等[11]研究结果显示,39%FICH于胎龄29周后被临床诊断。Hausman-Kedem等[12]发现,诊断FICH的平均胎龄为29周。王璟等[13]纳入研究的30例FICH胎儿的FICH被检出的胎龄为(31.5±4.5)周。本研究40例FICH胎儿均于中、晚孕期被检出,检出时胎龄为(28.3±4.2)周,这国内外文献报道基本一致[11,12,13]。
本研究纳入40例FICH中,FICH发生部位、回声,主要与颅内出血量及出血发生时胎龄有关[14]。FICH的典型头颅超声声像图特征为边界清楚的强回声,但是可随着颅内出血量与出血时间变化而变化,具体如下:①在颅内出血发生的1周内,出血灶表现为强回声,回声均匀;②出血1~2周后,出血灶可表现为部分液化吸收而呈不均匀的混合回声,内部可呈无回声;③出血1~3个月后,出血灶表现为完全液化而呈无回声区,内部可见絮状或条索样强回声,此为液化吸收后形成的纤维组织;④出血超过3个月,出血少的血块可机化或消失,脑组织可逐渐恢复正常[15]。FICH可发生在室管膜下、脑室、脉络丛及脑实质内,根据出血进展,胎儿头颅超声声像图特征可表现为稍强回声、无回声、弱回声及不均匀回声[16]。
本研究结果显示,中孕期胎儿超声的FICH检出率为94.4%(17/18),晚孕期为72.7%(16/22)。本组40例FICH胎儿的超声检查结果显示,7例未提示FICH,究其漏诊原因如下。①中孕期被漏诊的1例FICH胎儿的超声检查结果与其MRI检查结果对比,可见其出血部位发生在少量出血的基底节区,出血范围小,而被漏诊。②晚孕期被漏诊的6例FICH的胎儿超声检查与MRI检查结果对比,可见2例出血量较少,2例发生在不易探查的超声颅骨近场区,2例出血吸收特征不典型,由于晚孕期胎儿颅骨钙化,超声声束近场区颅脑结构显示不清晰,也可能血块本身可动态发展,随胎龄增加被吸收而消失,或即使血块的范围保持不变,不同时期颅内回声发生变化,而被漏诊。
FICH的MRI具有较突出特征[17]。MRI对软组织分辨率高,可多切面及多序列成像,是诊断胎儿软组织异常的重要影像学手段[18]。MRI对FICH可精准定位,可判断脑实质损伤情况[5]。MRI虽然对FICH较为敏感,但是具有检查费用较高、易受胎动影响、不能实时动态成像、显示室管膜及脉络丛不及超声图像清晰等缺点[19],而且受试者合并幽闭恐惧症,体内含有金属等为MRI禁忌证[20],因此目前临床诊断FICH的首选检查手段仍是超声检查,对于超声检查切面显示困难者,再选择MRI作为补充检查。本研究结果显示,中孕期胎儿超声及MRI对FICH检出率比较,差异无统计学意义(P=0.500),这可能与中孕期超声对胎儿颅内结构显示清晰,颅脑扫查切面较多且标准有关;而晚孕期胎儿超声对FICH检出率低于MRI,并且差异有统计学意义(P<0.05),这可能为胎头位置低或已入盆、颅骨钙化等有关。
所有作者均声明不存在利益冲突



























