
版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
光盘如有质量问题,请向编辑部调换
骨髓水肿综合征(bone marrow edema syndrome,BMES),又称为一过性骨质疏松,该病引起了学者们的较多关注。对于BMES的研究目前尚不完善。BMES是一种临床上少见,随着MRI技术在临床上的广泛使用,近年BMES又引起特发性的病理状态,容易与股骨头坏死相混淆,与股骨头坏死继发骨髓水肿更易混淆,避免误诊尤为重要。BMES在临床中,多为单髋发病,双髋同时发病罕见,复发或对侧髋及其他关节再次出现BMES的发生率约占41%[1]。本文将中西医结合治疗一例单纯性髋关节骨髓水肿(双髋先后发病)病例报道如下。
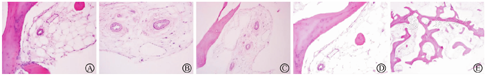
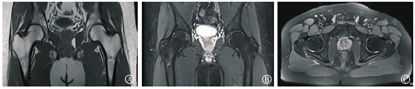
患者男,31岁,2018年5月10日出现不明原因左髋疼痛,左腹股沟、大腿前方钝痛,跛行,抗痛性步态,活动负重时加重,休息后减轻,到外院就诊,查双侧髋关节MRI,提示左股骨头内占位病变,遂行左股骨头穿刺,病理检查见:组织间隙增宽,血管周围水肿。病理报告:骨小梁及黄骨髓组织,骨小梁结构稍紊乱,未见坏死骨细胞(图1)。予非甾体消炎药(塞来昔布)治疗。治疗1周后,患者症状改善不明显,于2018年5月17日来上海中医药大学附属岳阳中西医结合医院,骨伤科门诊就诊,诉腹股沟、大腿前方钝痛,刺痛为主,痛处不移。查体:腹股沟压痛明显,左髋关节活动受限,抗痛性步态。双侧髋关节正位片未见明显异常。双侧髋关节MRI示左侧髋关节腔内见少量液体信号影;左侧股骨头、颈及粗隆间可见片状T1WI低信号,T2抑脂高信号影、边界不清,提示左侧股骨头颈部骨髓水肿(图2)。行各项血液相关检查,包括血常规、肝功能、血脂、肾功能、肿瘤指标;自身免疫指标包括补体C3、补体C4、免疫球蛋白A、免疫球蛋白G、免疫球蛋白M、类风湿因子、抗核抗体(antinuclear antibody,ANA)、双链DNA抗体(抗ds-DNA)、可提取核抗原(extractable nuclear antigen,ENA)多肽抗体谱、系统性红斑狼疮特异性(anti-Stephanie Smith, Sm)抗体、抗U1小核糖核蛋白抗体(u1 anti-small nuclear riboneoprotein, SnRNP)、系统性硬皮病特异性抗体(anti-sclerosis1-70, Sc1-70)、抗Jo-1抗体、着丝点、抗髓过氧化物酶抗体、抗蛋白酶3抗体、抗肾小球基底膜抗体、抗环瓜氨酸肽抗体(anti-cyclic citrullinated peptide antibody)、抗心磷脂抗体IgG、抗心磷脂抗体IgA、抗心磷脂抗体IgM、人类白细胞抗原(human leukocyte antigen,HLA)-B27均正常、血沉26 mm/h。上述检查中除血沉轻度升高外,其余指标均无异常。结合影像、病史、体征、病理检查、血液化验结果,可以排除感染、自身免疫性疾病、创伤、股骨头坏死或者肿瘤等原因引起的髋部疼痛,初步诊断为BMES。

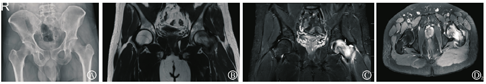

治疗上采取非甾体消炎药物(塞来昔布)+降钙素类药物(依降钙素注射液,每周2次,肌肉注射)+骨化三醇胶囊的联合治疗。患者两周复诊一次,每次复诊症状、体征均有明显好转。经过4个月治疗该患者于2018年9月复诊时症状体征完全消失,复查双侧髋关节MRI显示双侧髋关节在位,关节间隙存在,未见明显狭窄;左侧髋关节腔内见少量液体信号影,左侧股骨头颈部骨髓水肿基本消失(图3)。
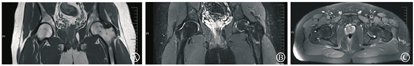

左髋痊愈后约4个月该患者又于2019年1月无明显诱因出现右髋疼痛而就诊,症见右侧腹股沟、大腿前方钝痛,跛行,刺痛为主,痛处不移。查体发现腹股沟压痛明显,关节活动受限,抗痛性步态。舌暗,可见瘀点,苔薄白,脉细涩。症状体征与左髋发病时基本相同,行双侧髋关节MRI检查见:右侧股骨头颈、股骨粗隆及股骨上段骨髓水肿,左侧股骨头颈部少许骨髓水肿。右侧髋关节积液(图4)。结合病史、症状、体征亦考虑为BMES,四诊合参属于中医"骨痹"范畴,气滞血瘀为主,同时兼夹痰湿、肝肾亏虚。
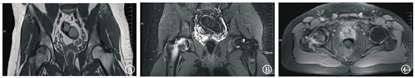

治疗上予非甾体消炎药物(塞来昔布)+降钙素类药物(依降钙素注射液,每周2次,肌肉注射)+骨化三醇胶囊,中医予草木犀流浸液片+中药(黄芪20 g、太子参15 g、玄参9 g、熟地15 g、茯苓10 g、生白芍10 g、桂枝9 g、山药9 g、川芎9 g、当归9 g、乳香9 g、鸡血藤15 g、川牛膝9 g、泽泻9 g、炙甘草9 g,以活血化瘀、补益肝肾、健脾祛湿)的联合治疗。治疗2个月后,患者于2019年3月复诊时诉症状消失。嘱患者继续服药巩固治疗,于2019年6月复查双侧髋关节MRI见右侧髋关节少量积液。右侧股骨头痊愈(图5)。复查骨密度未见骨质疏松。

BMES属发病机制尚不明确临床报道病例数量少的一种自限性疾病。现代医学对于BMES的发病机制大概有以下几种认识。软骨下顺向骨小梁结构的不良刺激和骨质微创可能引起BMES的发生,骨质疏松症患者若伴骨髓水肿征,一过性骨质疏松的发生概率较正常人明显增高。女性怀孕时,体重的变化、骨量的减少和荷尔蒙分泌水平的改变都有可能造成骨质微损伤和顺向骨小梁的刺激,从而引起BMES[2,3,4]。BMES的发生与软骨下骨组织的局部缺氧缺血有关,软骨下局部骨组织的缺氧可影响缺氧诱导因子(hypoxia inducible factor,HIF)-1α以及血管内皮生长因子(vessel endothelial growth factor,VEGF)稳定表达,进而影响新血管的生成,推测HIF-α1、VEGF与BMES的发生密切相关[5,6]。病变部位在红骨髓转化为黄骨髓的过程中,局部缺血也极有可能导致BMES的发生[7];维生素C的缺乏,与BEMS的发生有一定关系[8]。人体受到某些因素的刺激,促进骨吸收,从而形成弥漫性骨质疏松,但并不是所有骨髓水肿都可形成影像学上的骨质疏松[9]。以上观点中,目前局部组织缺血缺氧学说被较多学者认可。
BMES患者的病理表现与缺血性坏死有相似性,两者均有骨小梁被水肿液充满、脂肪细胞坏死等表现。Akisue等[10,11]对BMES患者进行病理检查,发现病变部位骨小梁连续,骨细胞并未坏死,病变具有可逆性,这一点也印证了BMES与缺血性坏死的区别。羟基磷灰石含量减少可以解释影像学上出现的骨质疏松表现。现代病理学研究认为,骨髓水肿是以骨基质水肿、纤维组织增生及炎性细胞浸润为主要病理表现的一种征象,也是一种影像学表现,可发生于多种疾病,如股骨头坏死、骨肿瘤、骨创伤、感染等[12]。
BMES多无明显外伤史,常见髋部周围腹股沟区及臀部突发性疼痛,持续性钝痛导致跛行,负重或活动时症状加重,休息可缓解,有时有夜间疼痛。临床查体腹股沟区压痛明显,疼痛程度与关节功能受限程度可不成比例。目前将BMES病程分为三期。初期:疼痛、功能障碍加重期,过程约持续1个月;中期:症状平稳期,持续约1~2个月,在此期间影像学可出现骨质疏松征象;后期:症状逐渐缓解,骨髓水肿逐渐修复。完整的病程持续约6~8个月,偶有患者持续1年以上。
MRI是早期发现BMES最敏感的检查方法,主要为局部骨髓水肿征象及邻近关节腔积液征象。表现为弥漫性、边界不清、高低不均的骨髓异常信号,呈T1WI低信号,T2WI略高信号或高信号,STIR高信号。这种信号异常代表骨髓细胞外液的增多,其增多的程度和数量决定水肿的范围和异常信号的高低。患者疼痛与骨髓水肿程度程正相关。异常信号可以累及股骨上端局部,也可累及整个股骨上端的股骨头、颈、粗隆部。
目前对于BMES尚未形成统一的临床诊断标准。Miyanishi等[13,14]认为以下3条是诊断的重要依据:①髋部疼痛(排除感染、肿瘤、使用激素药物及外伤史);②MRI显示病变区T1加权像示骨髓低信号,T2加权像信号正常或增高;③临床疼痛及关节活动受限等症状自发性消失,影像学检查恢复正常。
临床上常需与股骨头缺血性坏死相鉴别。在病史方面,股骨头缺血性坏死常有明显创伤史、激素使用史、过度饮酒史等诱因。影像学资料亦有助于鉴别:股骨头缺血性坏死MRI中TlWI显示带状低信号或T2WI显示双线征,MRI增强显示脂肪抑制像有时会有特征性的"双线征",随着病情的发展可发现股骨头塌陷,关节表面分层,髋臼关节出现退变等改变。而BMSE MRI中T1WI表现为低信号、T2WI及脂肪抑制序列均表现为高信号,未发现局灶性改变。BMES与股骨头缺血性坏死的鉴别尤为重要,若误诊,漏诊可能导致过度医疗或错失最佳治疗时机。除此之外BMES还应与髋关节滑膜炎、创伤性骨折、骨肿瘤等相鉴别。
BMES是一种自限性疾病,一般6~8个月后,症状可自行缓解。目前国内外临床对于BMES的治疗有以下几种方法。运用体外冲击疗法治疗BMES,临床效果得到认可[15,16,17];运用口服药物,如非甾体类消炎药物,以及治疗骨质疏松类药物,如阿伦磷酸盐类及降钙素类等治疗BMES[18,19];对于临床保守治疗该病疗效不突出者,有学者采用髓芯减压术治疗该病。
中医治疗以辨证论治为基础,有外治及内治两种方法。外治法方面张龙等[20]运用针刺结合中药熏洗股骨头骨髓水肿综合征患者18例,取得良好效果。内治以活血化瘀、补益肝肾、健脾祛湿为主要原则。方药则以自拟补肾活血方为主,以四妙散和六味地黄丸为基础加减化裁而成,标本兼治、筋骨并重,补益肝肾、清热祛湿。治疗过程中,注意整体四诊合参,勿局限于骨髓水肿征象,谨防病情变化。
目前来看,BMES的早期诊断是急需解决的最主要问题。该BMES病例症状、体征,影像表现典型,因临床资料收集的较为完整,可以明确排除感染、自身免疫性疾病、创伤、肿瘤等原因。穿刺病理再次证实骨髓水肿并未累及骨细胞坏死可以和股骨头坏死相鉴别,从而获得了明确的诊断。本病例双侧髋关节先后发病,提示在治疗本病的过程中应该注意随访,及时发现对侧或其他关节发病的可能。治疗上予对症治疗+抑制破骨细胞活性药物+中医药辨证论治,最终患者症状体征消失,随访一年半未见复发。虽然BMES目前认为属于自限性疾病,但部分患者发病时疼痛明显,持续时间较长,早期确诊并得到及时治疗,对患者减轻症状,减少因股骨头坏死而造成的心里压力有比较大的帮助。同时,提高早期诊断率也有助于将本病与其他髋关节疼痛区别开来,积累更多的临床资料,提高对本病的认识。





























