
探讨上颌埋伏倒置中切牙病例的临床特点、诊断及治疗方法,以期为临床诊治提供参考。
回顾性分析南方医科大学附属深圳妇幼保健院2017—2019年期间收治的3例上颌埋伏倒置中切牙患者的临床表现、影像学表现、治疗方法及治疗效果,并进行相关文献复习。
3例上颌埋伏倒置中切牙病例主要表现为单侧上颌中切牙缺失、邻牙倾斜、缺牙间隙变小,锥形束CT(CBCT)检查均发现缺隙处有1颗唇侧倒置埋伏中切牙,其中1例牙根根尖孔已闭合,另外2例牙根发育至根尖1/2 ~ 1/3,现有冠根比≥1∶1,牙根弯曲部分在根尖1/2 ~ 1/3。3例均采用外科开窗联合正畸牵引进行治疗,患牙均顺利进入牙列,无松动,咬合良好,未出现明显牙根吸收。
上颌埋伏倒置中切牙的矫治难度较大,应掌握其临床特点及治疗原则,重视矫治时机的选择及矫治方法设计,提高患牙保存率。

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
光盘如有质量问题,请向编辑部调换
上颌埋伏倒置中切牙是临床上矫治难度较大的一类错 畸形,发病率约为0.2% ~ 1%[1],常引起牙齿排列不齐、邻牙倾斜移位、咬合关系紊乱等并发症。由于其阻生形式复杂、常伴有牙根弯曲及牙根短小,以往治疗常以拔除为主,严重影响了患者面部美观及口腔功能。近年来,随着口腔正畸学及口腔影像学技术的发展,以及早期矫治理念的推广深入,越来越多的上颌埋伏倒置中切牙得以保留。目前,对于上颌埋伏倒置中切牙的矫治适应证及矫治时机尚有不同观点。本研究回顾性分析南方医科大学深圳妇幼保健院2017—2019年收治的3例上颌埋伏倒置中切牙病例,并进行文献复习,旨在为正畸临床工作提供参考。
畸形,发病率约为0.2% ~ 1%[1],常引起牙齿排列不齐、邻牙倾斜移位、咬合关系紊乱等并发症。由于其阻生形式复杂、常伴有牙根弯曲及牙根短小,以往治疗常以拔除为主,严重影响了患者面部美观及口腔功能。近年来,随着口腔正畸学及口腔影像学技术的发展,以及早期矫治理念的推广深入,越来越多的上颌埋伏倒置中切牙得以保留。目前,对于上颌埋伏倒置中切牙的矫治适应证及矫治时机尚有不同观点。本研究回顾性分析南方医科大学深圳妇幼保健院2017—2019年收治的3例上颌埋伏倒置中切牙病例,并进行文献复习,旨在为正畸临床工作提供参考。
2017—2019年南方医科大学附属深圳妇幼保健院口腔正畸科接诊并治疗的上颌埋伏倒置中切牙病例3例,1例为成年患者,年龄21岁,2例为儿童患者,年龄为6 ~ 8岁。3例患者均以"门牙未萌,牙齿不美观"为主诉就诊,2例有乳前牙外伤史,1例有乳牙残根拔除史,3例均无全身系统性疾病史及家族史。
3例病例中1例为恒牙列期,2例为替牙列期。3例均表现为单侧或双侧上颌中切牙未萌、邻牙向缺隙处倾斜、邻牙扭转、缺牙间隙变小、中线偏斜、上下中线不齐等,2例近前庭沟黏膜处可触及局部牙齿隆起,无红肿及触痛。
3例均拍摄X线片及锥形束CT(cone-beam computed tomography,CBCT)。X线片可见未萌上颌中切牙为高密度影中央出现根尖孔或根管的一部分的低密度透射影,即表现为倒置埋伏牙的特征性"牛眼征象"。进一步CBCT显示,3例均为唇侧倒置埋伏牙,牙体长轴与对侧同名牙之间存在倒置夹角,牙冠切缘朝上,牙根朝下,牙冠形态基本正常。1例牙根已发育完成,根管口闭合,2例牙根未发育完成,根管口呈喇叭口状,3例冠根比均≥1∶1,牙根弯曲部分在根尖1/2 ~ 1/3,弯曲度约为20° ~ 60°。3例均未见埋伏牙压迫邻牙牙根及相邻牙根吸收。
根据临床表现及影像学表现,综合分析判断埋伏牙在牙槽骨内的三维位置、牙根发育情况及邻近组织关系,3例病例均采用外科开窗联合正畸牵引法进行治疗。治疗过程包括支抗设计、开拓间隙、外科开窗、附件粘接、正畸牵引、牙列排齐及保持。3例均采用口内装置加强支抗,1例采用开放式牵引法,2例采用闭合式牵引法,牵引力采用间断性轻力,力值为30 ~ 60 g,当牙齿基本翻转至正常角度时,且暴露牙冠唇面至少1/2,即粘接托槽,进一步排齐牙列。牵引过程中定期拍摄X线片评估牙齿位置,调整牵引力作用点及牵引方向。矫治结束采用舌侧丝固定保持器或Hawleys改良保持器进行保持。
3例上颌埋伏倒置中切牙牵引至牙列正常位置所需时间约6 ~ 13个月,牵引出的3颗埋伏倒置中切牙与邻牙接触关系良好,咬合关系良好,牙齿无明显松动及叩痛,牙髓活力测试与对侧同名牙接近,全颌曲面断层片示牵引出的3颗中切牙未见明显牙根吸收,牙槽骨高度与邻牙基本一致,龈缘高度及形态良好。
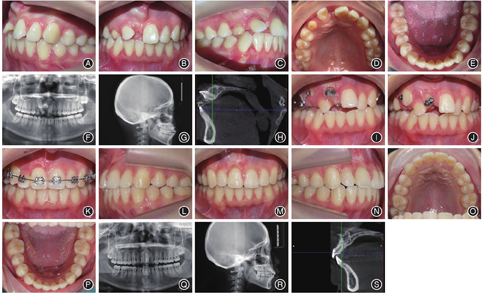
病例1女,21岁,以"自觉门牙不美观数年,要求治疗"为主诉就诊。临床检查:恒牙列,11、13缺失,53滞留,12、21轻度扭转并向缺隙处倾斜、缺牙间隙变小、上中线右偏,11近前庭沟黏膜处可触及牙齿隆起,下牙列轻度拥挤,前牙覆 覆盖正常,双侧第一磨牙中性关系。X线片及CBCT示:11为唇侧倒置埋伏牙,牙冠朝向近中、唇侧、上方,牙根朝向远中、腭侧、下方,牙冠形态正常,牙根已发育完成,根管口闭合,冠根比接近1∶1,牙根弯曲部分在根尖1/3,弯曲度约为20°。矫治过程:采用外科开窗联合正畸牵引进行治疗。采用铸造式固定矫治器加强支抗,矫治器上焊有牵引钩分别伸至11牙槽嵴顶下方及13远中,避免与对
覆盖正常,双侧第一磨牙中性关系。X线片及CBCT示:11为唇侧倒置埋伏牙,牙冠朝向近中、唇侧、上方,牙根朝向远中、腭侧、下方,牙冠形态正常,牙根已发育完成,根管口闭合,冠根比接近1∶1,牙根弯曲部分在根尖1/3,弯曲度约为20°。矫治过程:采用外科开窗联合正畸牵引进行治疗。采用铸造式固定矫治器加强支抗,矫治器上焊有牵引钩分别伸至11牙槽嵴顶下方及13远中,避免与对 牙有咬合干扰。由于11、13位置表浅位于黏膜下,采用开放式牵引,即局部麻醉下去除埋伏牙表面覆盖的黏膜后暴露牙冠,局部用浸有肾上腺素的棉捻充分止血,吹干,酸蚀,冲洗,吹干,隔湿,粘接舌侧扣于11冠舌侧面及13冠唇侧面,通过更换橡皮链进行间断性轻力牵引,待11牙冠唇侧暴露后,牙长轴与邻牙长轴夹角约45°时,粘接舌侧扣于11冠唇侧,增加旋转力矩,牵引力控制在60 g以下,注意牙齿位置及牵引力方向,去除牙齿
牙有咬合干扰。由于11、13位置表浅位于黏膜下,采用开放式牵引,即局部麻醉下去除埋伏牙表面覆盖的黏膜后暴露牙冠,局部用浸有肾上腺素的棉捻充分止血,吹干,酸蚀,冲洗,吹干,隔湿,粘接舌侧扣于11冠舌侧面及13冠唇侧面,通过更换橡皮链进行间断性轻力牵引,待11牙冠唇侧暴露后,牙长轴与邻牙长轴夹角约45°时,粘接舌侧扣于11冠唇侧,增加旋转力矩,牵引力控制在60 g以下,注意牙齿位置及牵引力方向,去除牙齿 方移动的邻牙阻力。每3 ~ 4周加力1次。13个月左右11、13基本到位,牙冠暴露约1/2时粘接托槽,置推簧扩大11间隙,采用0.016澳丝+0.012 NT双丝进行初期排齐,逐渐更换弓丝序列排齐整平上下牙列,后期精细调整咬合。全口矫治时长为30个月,矫治后采用上前牙舌侧丝进行固定保持(图1)。
方移动的邻牙阻力。每3 ~ 4周加力1次。13个月左右11、13基本到位,牙冠暴露约1/2时粘接托槽,置推簧扩大11间隙,采用0.016澳丝+0.012 NT双丝进行初期排齐,逐渐更换弓丝序列排齐整平上下牙列,后期精细调整咬合。全口矫治时长为30个月,矫治后采用上前牙舌侧丝进行固定保持(图1)。

病例2女,6岁9个月,以"双侧门牙未萌,发现牙齿长歪1个月,要求检查"为主诉就诊。临床检查:替牙列,11、21均未萌,11近前庭沟处黏膜可触及牙齿隆起,54、55、64、65、74、75、84、85龋坏,双侧第一磨牙近中关系。X线片及CBCT示:21牙齿形态及萌出方向正常,牙根发育至根尖1/3,牙冠位于黏膜下,11为唇侧倒置埋伏牙,牙冠切端朝向唇侧、上方,牙根朝向腭侧、下方,牙根未发育完成,根管口呈喇叭口状,冠根比约为1∶0.5,牙根弯曲部分在根中1/3,弯曲度约为50°。矫治过程:采用外科开窗联合正畸牵引进行治疗。采用改良Nance托进行埋伏倒置中切牙的初期牵引,以增强支抗,克服牙齿在牙槽骨内的旋转移动阻力,采用闭合式牵引,即局麻下翻瓣,去除覆盖在埋伏牙牙冠上的牙槽骨,保留完整的唇侧黏骨膜,暴露牙冠后,将附有长结扎丝的舌侧扣粘接于埋伏牙牙冠舌面靠近切端,使牵引力方向与牙长轴尽量呈90°,结扎丝末端从复位瓣下方延伸至接近牙槽嵴顶引出,原位缝合牙龈瓣。牵引初期通过扭紧结扎丝加力,待牙冠暴露后换用橡皮链加力,牵引力均控制在60 g以下,每2 ~ 3周复诊加力。约4.5个月牙齿唇倾度基本正常,牙冠暴露约1/2时粘接托槽,利用2 × 4固定矫治技术进一步排齐牙齿。患者口腔卫生不佳,治疗中牙龈炎症明显,暂停加力2周,每次复诊进行龈上洁治及口腔卫生宣教。矫治时长为6.5个月,矫治结束时上切牙牙龈红肿,21牙龈肿胀明显,覆盖牙冠近1/2,嘱定期复查,采用Hawleys改良保持器进行保持(图2)。
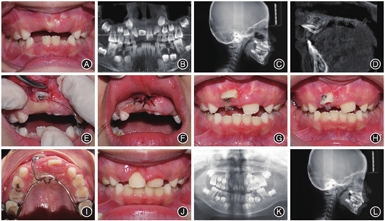
 方移动;I:上颌改良Nance托;J:治疗后口内像;K:治疗后全颌曲面断层片;L:治疗后头颅侧位片
方移动;I:上颌改良Nance托;J:治疗后口内像;K:治疗后全颌曲面断层片;L:治疗后头颅侧位片
 方移动;I:上颌改良Nance托;J:治疗后口内像;K:治疗后全颌曲面断层片;L:治疗后头颅侧位片
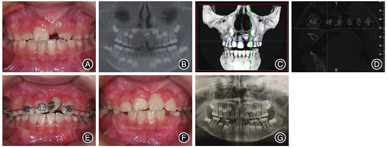
方移动;I:上颌改良Nance托;J:治疗后口内像;K:治疗后全颌曲面断层片;L:治疗后头颅侧位片病例3男,8岁3个月,以"左侧中切牙未萌,要求检查"为主诉就诊。临床检查:替牙列,11、12、22已萌,21未萌,11、22向缺隙处倾斜、缺牙间隙变小、上中线左偏,前牙浅覆 浅覆盖,双侧第一磨牙中性关系。X线片及CBCT示:11已萌出,牙根发育至根尖1/3,21唇侧倒置埋伏牙,牙根未发育完成,根尖孔未闭合,冠根比约为1∶1,牙根弯曲部分在根尖1/3,弯曲度约为30°。矫治过程:采用外科开窗联合正畸牵引进行治疗。使用改良Nance托加强支抗,注意牵引过程中的牵引方向,牵引力均控制在60 g以下,每2 ~ 3周复诊加力。约5个月牙齿唇倾度基本正常,粘接托槽,置推簧扩大21间隙后按顺序依次使用0.012 NT、0.016 NT、0.016 × 0.016 NT、0.018 × 0.022 NT排齐牙齿。矫治时长为8个月,矫治后前牙浅覆
浅覆盖,双侧第一磨牙中性关系。X线片及CBCT示:11已萌出,牙根发育至根尖1/3,21唇侧倒置埋伏牙,牙根未发育完成,根尖孔未闭合,冠根比约为1∶1,牙根弯曲部分在根尖1/3,弯曲度约为30°。矫治过程:采用外科开窗联合正畸牵引进行治疗。使用改良Nance托加强支抗,注意牵引过程中的牵引方向,牵引力均控制在60 g以下,每2 ~ 3周复诊加力。约5个月牙齿唇倾度基本正常,粘接托槽,置推簧扩大21间隙后按顺序依次使用0.012 NT、0.016 NT、0.016 × 0.016 NT、0.018 × 0.022 NT排齐牙齿。矫治时长为8个月,矫治后前牙浅覆 浅覆盖,嘱定期复查,采用Hawleys改良保持器进行保持(图3)。
浅覆盖,嘱定期复查,采用Hawleys改良保持器进行保持(图3)。

上颌中切牙倒置阻生的病因较为复杂,分为局部因素和全身因素两大类,其中局部因素更为重要。局部因素主要包括乳前牙外伤、乳前牙龋、医源性牙外伤、上前牙区牙瘤及多生牙,全身因素包括遗传因素、某些综合征(如唇腭裂)、先天牙胚发育异常等,其中乳前牙外伤及乳前牙龋被认为是引起上颌中切牙埋伏阻生的最常见原因[2]。当乳前牙外伤发生在牙根发育阶段时,损伤通常会引起牙胚位置改变以及牙根生长方向发生改变[3]。Ayers等[4]报道大约有1/3 ~ 1/2的埋伏阻生中切牙是由多生牙所引起的。医源性牙外伤最常见的情况是拔除多生牙过程中,手术对邻近恒牙胚造成损伤,从而导致牙胚位置改变或牙齿发育异常。本组病例中,3例均有乳前牙外伤或乳前牙龋病史。病例1及病例3患者幼年有乳前牙外伤史,乳前牙缺失后一直未见替换牙萌出,病例2患儿曾有乳前牙残根拔除史,因家长发现患儿唇系带旁黏膜下牙齿隆起求诊。
上颌中切牙倒置阻生导致牙根弯曲、牙根发育滞后的病理机制尚不清楚,目前认为主要有两种可能,一是恒牙胚受到外力冲击或萌出阻力增加,使原有牙胚位置或牙齿萌出方向发生改变,牙冠切端向上,牙根向下并紧贴腭侧骨皮质,导致牙根生长发育空间受到限制,从而造成牙根弯曲[5];二是诱导牙根发育的上皮根鞘在受到外力冲击或外界刺激后可能会进入"休克"状态,对于根尖接近闭合的患牙,上皮根鞘难以恢复活性,对于牙根发育中的患牙,也需要经过一定时间才能恢复活性或者沿牙根生长方向重新定位,这也导致其牙根发育滞后于同名牙[6]。本组病例中,3例均有不同程度的牙根弯曲。病例1及病例3牙根长度较对侧同名牙短,可能与上述牙根上皮根鞘受到外伤后"应激性休克"机制有关,病例2牙根正在发育中,目前牙根长度与对侧同名牙未见明显差异,将随访观察牙根发育情况。
临床上,当收治8 ~ 10岁患儿一侧中切牙未萌,邻牙已向缺隙处倾斜移位,应考虑上颌中切牙埋伏阻生的可能性。应对患儿进行详细检查,并作出正确诊断。诊断依据应包括病史询问、临床检查及影像学检查三部分。
应排除局部和(或)全身系统性疾病。重点了解外伤史、拔牙史等。临床检查可见上前牙区相邻牙倾斜、缺失牙间隙变小、中线偏斜、上下中线不齐等,较表浅的埋伏牙在唇(腭)侧局部触及黏膜隆起,若检查发现牙齿常规萌出顺序发生改变,即当上乳前牙滞留且对侧同名牙已完全萌出[7],女性超过8岁、男性超过9岁仍不能看到相应牙齿萌出的膨隆时应考虑中切牙埋伏阻生的可能。
可以提示埋伏牙存在的可能性,但确诊及判断埋伏牙的形态及位置,通常需要影像学检查。
是临床诊断埋伏牙的重要方法,主要包括传统的二维影像学方法及CBCT。传统的二维影像学方法主要包括根尖X线片、咬合片和全颌曲面断层片,其中根尖X线片是牙科影像学检查中最简便的方法,用于初步判断埋伏牙的状态,全颌曲面断层片是正畸科医生首选的影像学检查方法,它提供的信息量最多,正畸医生可根据具体情况选择下一步的检查方法。由于上颌埋伏倒置中切牙牙体长轴与对侧同名牙之间存在倒置夹角,其牙体长轴近乎垂直于冠状剖面,根尖X线片及全颌曲面断层片上可见埋伏倒置中切牙为高密度影中央出现根尖孔或根管的一部分的低密度透射影,这种影像特征即为"牛眼征象",为上颌埋伏倒置中切牙常见的二维影像学表现。二维影像学方法可以确诊埋伏牙的存在,初步诊断埋伏牙的形态及位置,但存在一定的失真,单独使用往往无法准确反映埋伏牙的三维空间位置,影响治疗目标的实现[5]。随着口腔影像学技术的发展,CBCT的出现颠覆了以往埋伏牙纯经验性治疗的状况,成为目前诊断埋伏阻生牙的重要检查手段,它具有图像分辨率及准确度高、扫描时间短等优点,放射剂量仅为全身CT的1/30 ~ 1/40,对患者健康影响很小,它可以精准定位埋伏牙,帮助临床医生清楚判断埋伏牙的三维形态、冠根位置、与邻牙牙根位置关系以及牙齿表面覆盖的骨量等[6,8]。CBCT三维重建技术可以通过设定不同的阈值条件,选择性重建牙齿、颌骨等组织结构,有效指导了临床手术操作及正畸牵引设计,对埋伏牙病例诊断和治疗的意义重大[9]。
上颌埋伏倒置中切牙的治疗取决于牙齿的位置、牙根发育的时期、牙根弯曲程度、患儿的配合程度、是否有保留价值等诸多因素,由于上颌埋伏中切牙影响牙列美观及口腔功能,一般来说,埋伏牙牙根形成2/3以内,测量对侧中切牙处(相当于弯曲牙的牙根弯曲处)唇侧及腭侧牙槽骨的厚度以及阻生牙牙根弯曲段长度,满足牵引后牙根完全在牙槽骨内时,应尽量保留[10]。但当存在以下情况时,可考虑拔除:(1)牙根弯曲短小且发育停止,治疗后无法承受正常咀嚼力,稳定性差的患牙,可考虑拔除;(2)牙齿冠根成角严重甚至成锐角且弯曲部位接近冠方,正畸将其牵引入牙列后,埋伏牙根尖会穿破唇侧骨皮质,造成牙根尖暴露,需要后期进一步行根管治疗、根尖手术及冠修复,且预后不确定,这时可考虑拔除患牙以降低治疗的复杂程度及患者负担[11]。本组病例中,其中1例为恒牙期病例,埋伏牙牙根已发育完成,根尖孔已闭合,根长约11 mm,冠根比约3∶4,牙根弯曲程度较小,牙槽骨唇舌向厚度足够,由于埋伏牙牙体及牙周条件尚可,且患者保留患牙的意愿强烈,因此可尝试治疗。
上颌埋伏倒置中切牙的矫治时机是影响治疗成功与否的重要因素,目前国内外学者尚未达成共识,临床常规认为上颌前段埋伏牙的正畸治疗在牙根发育2/3时开始最好,这也是恒牙开始萌出时牙根发育的长度[12]。有研究认为,早期进行埋伏牙的正畸牵引,矫治力可能会影响牙根正常生长发育,造成根尖孔过早闭合,牙根长度过短[13]。而程灿等[14]认为,合适的正畸牵引力有利于埋伏牙的牙根发育。王君香等[15]认为,当对侧同名牙萌出2~3年后,埋伏牙根尖部已基本形成,且常伴有牙根弯曲,此时需加大正畸牵引力以克服牙齿移动阻力,增加了牙根吸收的风险,影响到埋伏牙的治疗预后及功能,因此建议尽早牵引。有研究表明,牙根发育阶段越早、牙齿埋伏位置靠近牙槽嵴顶、牙根形成牙根弯曲成角越大、弯曲部位越接近根方的埋伏牙牵引成功率较高,预后较好[16,17]。冠根成角尖锐且发生在釉牙骨质界时,即使根尖孔未闭合,牙根生长方向也很难完全恢复,易造成牵引后牙根暴露而导致治疗失败;牙冠位置过高则接近鼻底,常伴有牙根发育迟缓,牙根短小,预后不佳[18]。Lyu等[9]采用CBCT三维重建技术对108例倒置埋伏中切牙进行定量研究发现,可利用埋伏牙沿冠长轴方向的牙槽骨厚度与埋伏牙理想牙根长度的比值对倒置埋伏牙进行早期评估,对于唇侧埋伏倒置中切牙来说,该比值介于0.25 ~ 0.53之间,牙齿会发生牙根弯曲。李小兵[11]认为,早期轻力牵引可以阻断埋伏牙牙根朝异常方向生长、改善牙根弯曲度、促进牙根发育,因此建议提前埋伏牙的牵引时机。综上所述,对于倒置阻生或牙根弯曲的上颌埋伏前牙,可适当提前矫治时机,在牙根形成1/2 ~ 2/3左右即可进行轻力牵引。然而,多种因素(性别、年龄、矫治力、埋伏程度等)会影响倒置埋伏牙的治疗预后,因此还需要进一步临床随机对照试验及长期随访以证实上颌埋伏倒置中切牙的最佳牵引时机。
对于可以保留的上颌埋伏倒置中切牙,临床上常采用外科开窗联合正畸牵引的方法进行治疗,治疗步骤包括间隙开展、外科开窗、正畸牵引、排齐及保持[19]。间隙开展通常使用固定矫治器,排齐邻牙后在较粗的镍钛方丝或不锈钢丝上使用螺旋推簧扩展间隙,必要时应用腭弓或口外弓等来加强支抗[20]。由于埋伏牙在间隙开展过程中可能发生位置的变化,因此在外科开窗前有必要重新拍摄X线片进行位置评估。
外科手术联合正畸牵引的方式包括开放式牵引及闭合式牵引,这两种方法从治疗效率、手术预后、美观程度、牙周情况等角度综合分析各有利弊。开放式牵引即将牙齿直接暴露在口内进行牵引,即局部麻醉下去除埋伏牙表面覆盖的黏骨膜、牙槽骨和牙囊以暴露牙冠,创口在开放状态下进行附件粘接和正畸牵引,该术式可以在创口充分止血后或下一次复诊时进行正畸附件粘接,并在直视下进行牵引加力,增加了操作过程中的可控因素,适用于位置表浅或腭侧埋伏牙的牵引。但对于开放式手术,口腔外科医生为了充分暴露牙冠,往往去除了过多的牙囊及黏骨膜,创口愈合属于二期愈合,可能导致一系列的牙周问题,包括牙龈萎缩、附着龈变窄、牙槽骨丧失及牙龈愈合迟缓等。目前临床上使用较多的是闭合式牵引方式,闭合式牵引是指局部麻醉下翻瓣,去除覆盖在埋伏牙牙冠上的牙槽骨,保留完整的唇侧黏骨膜,严格止血后即刻在牙冠上粘接正畸附件并原位缝合软组织瓣,创口在闭合状态下进行正畸牵引,该方式可减少创口感染机会,新鲜暴露的牙面有利于正畸粘接,正畸附件的脱落率相对开放式牵引较低,该牵引方式类似于牙齿的自然萌出,有利于矫治后牙周组织健康及前牙区美观,牙龈美观较开放式牵引预后好[21,22],牵引速度较快,适用于几乎所有的埋伏阻生牙病例。闭合式牵引法最大风险在于正畸牵引附件的脱落,行二次手术增加患者的痛苦。
上颌埋伏倒置中切牙的正畸牵引难度较大,支抗设计、牵引力作用点、牵引方向、牵引力值都是影响矫治结果的关键因素。由于上颌倒置埋伏牙的牙冠朝上、牙根向下,牙齿在三维方向都严重偏离正常位置,其牵引萌出路径长,骨组织阻力相对较大,且常常伴有牙根弯曲,所以有更复杂的支抗要求[18]。然而也有学者指出,对于替牙早期患者,由于其年龄较小、牙根未发育完成、牙齿尚有萌出潜力,较轻的牵引力即可使上颌埋伏倒置中切牙发生移动,无需额外增强支抗[23]。对于本组3例病例,均额外增加支抗,2例为替牙期病例,2 ~ 3周加力1次,埋伏牙牵引速度较快,时间较短,6 ~ 8个月埋伏牙牵引到位,1例恒牙期病例牵引更为谨慎,约每4周加力1次,牙齿移动较缓慢,约13个月牵引至牙列中。上颌埋伏倒置中切牙的初期移动主要为以旋转中心为支点的顺时针翻转移动[24],在治疗初期,正畸牵引附件的粘接应尽量靠近切端,这样可以增加牵引力作用点至旋转中心的距离从而增加牵引力矩,并且牵引过程中应尽量保持牵引力的方向垂直于倒置埋伏牙的长轴,直到埋伏牙牙长轴与邻牙牙长轴交角约45°时改为牵引方向接近平行于牙长轴。当牵引至牙齿基本翻转至正常角度时,且暴露牙冠唇面至少1/2,即粘接托槽,进一步排齐牙齿[25,26]。牵引过程中,若发现埋伏牙根尖突出于黏膜下时,则应立即停止牵引,分析原因,重新进行治疗设计[27]。根据埋伏牙的特点,牵引力的大小与牙根发育程度、牙齿埋伏位置以及牙齿倒置角度有关,即牙根越长,埋伏牙位置越高,倒置角度越大,牵引力值就越大。对于牙根尚未发育完成的年轻恒牙,全过程牵引力应控制在60 g左右,不宜过大[28],可采用结扎丝、弹力线或橡皮链作为加力装置,每3 ~ 4周加力1次,特别是在正畸牵引初期,应使用间断轻力以免引起牙齿松动度过大甚至脱落以及对牙周组织造成刺激[29,30]。Sfeir等[31]临床研究发现,当倒置埋伏中切牙采用闭合式牵引从牙槽嵴顶出龈后暂停牵引1个月,有利于牙周组织于牙骨质表面附着生长,治疗结束时其唇腭侧牙槽骨高度及形态优于连续牵引组。牙齿牵引矫治过程中还应时刻关注牵引牙的牙周情况,加强患者口腔卫生宣教,当出现严重牙龈炎症时应暂停加力,并辅以牙周治疗,待牙周情况稳定后方可继续牵引。本组3例病例,其中1例替牙期病例,由于儿童年龄较小,口腔卫生维护较差,每次复诊进行局部洁治,治疗结束时上前牙牙龈仍有明显红肿,对于这类病例要加强患儿家长对患儿口腔卫生维护的重视程度,尽量在牙周健康的情况下加力治疗。
对上颌埋伏倒置中切牙正畸牵引装置及方式多样,但无论何种方法都应应综合考虑以上提到的支抗设计、牵引方向、牵引力值等问题。临床上最常采用固定矫治器或活动矫治器对替牙早期上颌倒置埋伏牙进行矫治,也有学者采用改良Nance托、前方牵引器、个体化导杆式矫治器以及磁力装置等进行埋伏牙牵引[23]。王镶珊等[21]使用改良Nance托进行埋伏牙牵引,即从Nance托的前腭部塑料托内伸出不锈钢丝,钢丝游离末端弯制小圈,跨越上颌埋伏中切牙所属间隙延伸到牙槽嵴,小圈位置可根据需要不断调整。该装置制作及调整方便简单,双侧磨牙可提供较大的支抗,矫治器固定在口内不依赖患儿的配合,明显缩短了矫治疗程。Noorollahian等[32]学者采用自制带结扎丝托槽,在间隙开展后,采用0.017 × 0.025 SS作为主弓丝,0.014 NT作为排齐辅弓,每次复诊扭紧结扎丝,使镍钛丝向龈方变形约2 mm,利用镍钛丝弹性形变逐渐翻转、牵引出埋伏牙,该方法操作简便,节约了椅旁操作时间,矫治效果良好。临床上还有学者分别使用前方牵引器及下牙列作为支抗进行埋伏牙牵引,并比较其疗效,结果表明前方牵引器可提供合适的牵引力方向,可通过调节牵引钩的位置从而使牵引力与牙长轴垂直,牵引力值较为稳定,发生牙根吸收的概率较低,但由于口外装置戴用不便,患儿可自行摘取,其疗效与患者依从性密切相关。而以下牙列作为支抗进行埋伏牙牵引,牵引初期其牵引力的方向与埋伏牙牙长轴呈锐角,该牵引力会对埋伏牙产生一压入性分力,易造成牙根尖穿出腭侧骨皮质,根尖外露,且颌间牵引力值易受张闭口运动的影响,使得该方法牵引力值不稳定,如打哈欠等大张口运动时形成瞬间重力,均可能造成牙根吸收,应慎重使用[33]。本组3例病例,埋伏牙牵引初期分别采用上颌铸造式固定矫治器及改良Nance托作为牵引装置,对于本组中恒牙期病例,为加强支抗,上颌铸造式固定矫治器覆盖面积较大,固定牙数较多,口腔卫生难以较好维护,容易出现牙龈炎症及口腔异味,而本组中另2例病例使用的改良Nance托体积相对较小,口腔清洁较为方便,因此在今后埋伏牙牵引的支抗设计上应更全面考虑,在满足支抗要求的同时尽量加强矫治器舒适度及易清洁度。
综上所述,上颌埋伏倒置中切牙是临床上一种较为复杂的错 畸形,正确的诊断评估、矫治时机的合理选择以及矫治过程中的牵引设计都是其治疗成功的关键。早期正畸牵引上颌埋伏倒置中切牙能及时阻断畸形的进一步发展、有利于牙根的进一步发育、尽早改善患者前牙美观及口腔功能,增加了埋伏牙的存留率,是临床治疗的新思路。
畸形,正确的诊断评估、矫治时机的合理选择以及矫治过程中的牵引设计都是其治疗成功的关键。早期正畸牵引上颌埋伏倒置中切牙能及时阻断畸形的进一步发展、有利于牙根的进一步发育、尽早改善患者前牙美观及口腔功能,增加了埋伏牙的存留率,是临床治疗的新思路。
所有作者均声明不存在利益冲突






























