
总结经脐单孔腹腔镜手术(transumbilical laparoendoscopic single-site surgery, TU-LESS)治疗意外子宫内膜间质肉瘤(endometrial stromal sarcoma,ESS)的技术体会,探讨其在治疗此类疾病中的安全性及可行性。
回顾性分析2020年2月四川大学华西第二医院妇科1例意外子宫内膜间质肉瘤患者的临床资料。
患者2次TU-LESS均顺利完成,未发现腹腔内肿瘤播散。术后病理结果提示低级别子宫内膜间质肉瘤(low-grade endometrial stromal sarcoma, LGESS )。患者恢复良好,术后3个月复查阴道超声、阴道断端细胞学、肿瘤标志物及激素全套未见异常,目前继续严密随访中。
LGESS术前极易误诊为子宫肌瘤,为改善预后,除了尽早明确诊断外,术中需严格无瘤操作,而TU-LESS可避免使用旋切器,对于子宫肌瘤的微创治疗是安全的、可行的,同时具有创伤小、疼痛轻、恢复快、切口美观等优点,值得临床推广。

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅,光盘如有质量问题,请向编辑部调换
患者40岁,因"发现子宫肌瘤6年,明显增大伴月经量增多半年"于2020年2月21日入院。6年前患者体格检查发现子宫肌瘤,大小约2 cm,定期随访观察。近半年明显增大,出现月经量增多症状,复查超声提示子宫右壁查见大小约5.5 cm×4.7 cm×3.8 cm低回声。无腹痛、尿频、便秘、阴道不规则流血等症状,体质量无明显改变。患者14岁月经初潮,既往月经规律,孕5产1,人工流产4次,2005年因"阑尾炎"于外院行阑尾切除术。患者否认肿瘤家族史,无长期口服避孕药及其他激素类药物史。常规实验室检查、胸部CT及宫颈细胞学检查无异常。血清肿瘤标志物检测均未见明显异常。妇科检查:宫体后位,子宫如孕2个月大小,形态失常,质中,表面凹凸不平,无压痛。双附件区未扪及异常。盆腔超声检查:子宫右后壁肌壁间突向浆膜下查见5.9 cm×3.4 cm×5.0 cm的弱回声,边界清楚,提示子宫肌瘤可能;宫腔内查见大小约0.7 cm×0.5 cm×0.7 cm稍强回声,边界清楚(图1)。
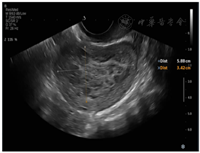

注:右后壁肌壁间突向浆膜下查见5.9 cm×3.4 cm×5.0 cm的弱回声,边界清楚
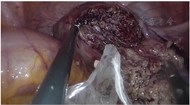
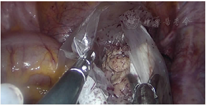
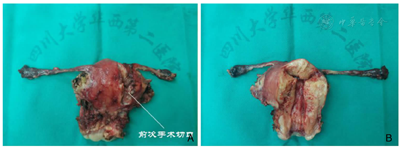
诊治经过:综合病史、体格检查及辅助检查。术前诊断:子宫肌瘤、宫内膜息肉待诊;遂于2020年2月24日行宫腔镜检查及TU-LESS子宫肌瘤挖除术。宫腔镜术中见:两侧宫角及子宫后壁均可见息肉样突起,直径约1 cm,术中冰冻病理结果提示子宫内膜呈增生期组织像。腹腔镜下见子宫增大如孕2个月大小,后壁肌壁间突向浆膜下可见一直径约5 cm×5 cm×6 cm的肌瘤样突起,实性、质软,切面呈灰黄色、未见明显旋涡状结构,与子宫肌壁界限欠清,考虑恶性不能排除,术中及时将标本袋置于瘤体周围继续挖除,以减少病灶在盆腹腔内的播散(图2)。全部标本装袋后于脐部切口经冷刀旋切取出(图3)。术中冰冻病理结果显示高度怀疑子宫内膜间质肉瘤(endometrial stromal sarcoma,ESS)(低级别),待冻后石蜡病理结果确定。术中与患者家属沟通,鉴于患者年轻,且术中冰冻病理与术后石蜡病理结果可能存在不一致,选择暂不扩大手术范围,等待术后石蜡病理结果。


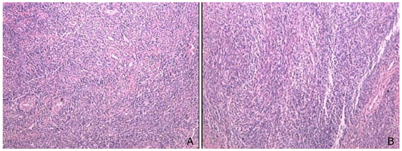
术后病理结果提示低级别子宫内膜间质肉瘤(low-grade endometrial stromal sarcoma, LGESS )(图4)。免疫组化:ER(+++)、PR(+++)、CD10(+++)、VIM(+++)、Caldesmon(+)、DES(+++)、ALK(-)、P53(-)、P16(-)、CyclinD1(灶+)、Ki-67(+,10%)。完善MRI检查显示:子宫大小约7.8 cm×4.9 cm×5.8 cm,宫腔内未见明确异常软组织结节或占位征象,T2WI低信号结合带未见异常增厚,宫颈未见异常,宫旁结构清晰;双侧附件未见异常占位;腹膜后淋巴结未见增大(图5)。考虑到患者年轻、影像学评估无异常、盆腹腔淋巴结未提示转移,告知患者及其家属相关病情及风险后,其选择保留双侧卵巢,于2020年4月7日行TU-LESS全子宫切除术+双侧输卵管切除术+盆腔多点活检术。术中查见:无腹水,行腹腔冲洗液细胞学检查。子宫饱满、质韧,表面光滑,活动好,前次手术的子宫创面未见明显粘连;盆腹腔未见确切肿瘤播散种植。经阴道完整取出子宫,剖视子宫见宫内膜光滑,前次病灶挖除术后创面的剖面未见异常,肌壁未见明显异常。术后病理结果提示:LGESS伴平滑肌分化;手术切缘及腹膜取材活检未见肿瘤累及(图6)。前次手术子宫切口缝合表面取材活检仅提示异物(缝线)肉芽肿(图7)。免疫组化:CD10+++、CyclinD1多灶+、Des++、SMA+、Caldesmon-、ER+++、PR+++、WT1+++、Her2-、P53-、P16-、Ki67(+,25%)。腹腔冲洗液中未查见恶性肿瘤细胞。
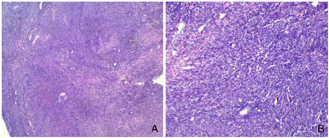

注:A.HE×40;B.HE×100;富于梭形细胞和血管,见多区域为密集的似子宫内膜间质的螺旋小动脉
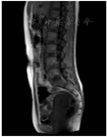

注:宫腔内未见明确异常软组织结节或占位征象,盆腹腔淋巴结未见长大

注:A.HE×40;B.HE×100

注:A.HE×40;B.HE×100
术后患者恢复良好,术后3 d顺利出院。术后3个月门诊复查,患者的脐部切口及阴道断端愈合良好,复查阴道超声、阴道断端细胞学、肿瘤标志物及激素全套未见异常,目前继续严密随访中。
ESS是一组起源于子宫内膜间质细胞的恶性肿瘤,发生率较低,其中LGESS在所有子宫恶性肿瘤中占比不到1%,却是第2常见的子宫恶性间质肿瘤[1]。
LGESS的临床表现特异性较差,多表现为异常子宫出血、腹痛,其症状往往与子宫肌瘤患者相似,部分患者无自觉症状,且缺乏特征性的影像图像和特异性的生化指标[2,3]。目前尚无特异性的术前诊断方法,有研究报道子宫肉瘤的术前诊断率仅为27.3%左右,术前确诊困难,临床误诊率高,易被误诊为子宫肌瘤、子宫腺肌症等妇科良性疾病,多数于子宫肌瘤手术的术中甚至术后病理结果诊断确诊[4]。本病临床病理分期是影响预后的最主要因素,高于Ⅰ期的手术分期是不利结局的单因素预测因子。Ⅰ和Ⅱ期肿瘤患者的5年生存率为90%,而Ⅲ和Ⅳ期肿瘤患者的5年生存率为50%[5]。而传统腹腔镜子宫肌瘤手术常需用到电动分碎器,虽然意外发现子宫肉瘤的概率很低,国内文献报道为0.63%[6]。但是,电动分碎器可使组织飞溅,增加了肉瘤盆腹腔转移的风险,会使患者肿瘤分期升级,并可显著降低无瘤生存期和总生存率[7]。因此,完善两者的鉴别诊断,提高早期诊断率,降低术中播散转移风险,对于患者的预后转归及远期生存质量至关重要。
①需做到对高危患者保持警惕。尤其对于子宫包块增长过快者,术前应做到充分评估,可结合使用妇科超声、MRI、诊刮、宫腔镜下取材活检、术中快速冰冻病理检查以及免疫组化检测等手段,从而尽可能提高诊断的准确性,尽早明确诊断,选择合适的手术方式,以期改善患者预后及远期生存质量。文献报道MRI在肿瘤定位、不规则或结节边缘坏死范围、对比度增强和扩散加权成像等方面的特征可提示诊断,并有助于与更常见的平滑肌瘤和子宫内膜癌鉴别,阴性预测值较高[8]。MRI为高低混杂信号影,T2WI及DWI实性部分为明显高信号,可与子宫平滑肌瘤相鉴别[9]。合理使用辅助检查,重视可疑征象,在LGESS与良性疾病的鉴别诊断中占据重要地位。②LGESS术前诊断有一定难度,确诊依赖于组织病理学检查。对于超声提示宫腔占位或伴有月经改变者,应于术前行诊刮术或宫腔镜检查。宫腔镜检查可直接清晰地观察宫内形态和结构,发现病变处并取材,可提高诊断准确率。③术中及时行快速冰冻检查,对于ESS的及早诊断具有重要意义,有助于尽早明确诊断,选择最佳的手术方式。回顾此病例,患者子宫包块有明显增长病史,术前超声未提示可疑征象、肿瘤标记物检查未显示特异性增高,术前考虑为子宫肌瘤,且术中虽行宫腔镜检查并取宫内组织送冰冻病理检查,其术中冰冻及术后石蜡病理结果均提示子宫内膜呈增生期组织像,提示宫腔镜下取材仍有漏诊可能。此病例虽未在术前明确诊断,但术中见子宫包块质软,切面呈灰黄色、未见明显旋涡状结构,与子宫肌壁界限欠清,送快速冰冻病理检查以尽早明确诊断。因此,仅根据患者的临床表现及术前辅助检查,通常难以鉴别ESS与良性平滑肌瘤。需在疾病诊治的各个环节提高警惕以及对该疾病的认识,以选择合适的手术方式,避免术中播散或手术范围不够需补充治疗的风险。
除了尽早明确诊断外,在术中应严格遵从无瘤原则,避免癌灶的种植转移。①术中剥除肌瘤过程中,若发现肌瘤恶性不能排除,应及时在瘤体周围置标本袋于袋内剥除,并及时将已剥除的瘤体置入标本袋中,减少可能含有肿瘤细胞的标本与盆腹腔内正常组织器官的接触,减少病灶在盆腹腔的种植转移的可能。②要重视腹腔镜下子宫(肌瘤)分碎术的无瘤操作。早在2014年,美国食品及药品监督管理局(the food and drug administration,FDA)就已经对腹腔镜子宫肌瘤手术中使用电动分碎器提出警告:在取出患者子宫或子宫肌瘤时,不鼓励采取腹腔镜电动分碎术,尤其是对于疑似或已知患有子宫恶性肿瘤的患者[10]。本例患者采用TU-LESS,术中怀疑瘤体恶性不能排除时,将标本袋置于瘤体周围继续挖除,将剥除的病灶及时放入标本袋中,经脐部切口由冷刀旋切取出并快速送冰冻病理检查,未使用电动旋切器,从多个环节减少了病灶在盆腹腔内的播散。该例患者于术后43 d行补充手术,探查盆腹腔未见播散病灶,腹腔冲洗液中同样未见恶性肿瘤细胞。可见与开腹和传统腹腔镜手术相比,TU-LESS不仅具有术痕隐蔽、加速康复、减轻疼痛等优点,而且因脐部切口可扩张,避免了传统腔镜手术取标本不完整、易残留或种植的问题,同时不使用电动旋切器,避免了旋切引起播散的风险,尤其对于像本例中恶性肿瘤或性质不明包块,标本取出快速安全,操作更为遵循无瘤原则[11]。第1次术中给予氧化再生纤维素防粘连膜覆盖子宫创面,再次手术探查盆腹腔未见明显手术粘连带形成,有效降低盆腹腔术后粘连的发生概率及减轻粘连程度,且它的使用不仅有效预防了术后粘连,而且因可在腹膜复原期保持完整,有效形成物理屏障,更好的贯彻了无瘤原则。由此可见,单孔腹腔镜技术也为安全实施肌瘤分碎术提供了有力保障,有效避免了电动旋切器的使用及其潜在风险。
综上所述,LGESS患者的临床表现及影像学特征不具特异性,无特异性肿瘤标志物,术前误诊率高,极易误诊为子宫肌瘤。对此,临床医师除了需做到对高危患者保持警惕、术前细致分析病情、结合使用妇科超声和MRI及术中快速冰冻病理检查等以尽可能提高诊断准确性外,更要重视腹腔镜下子宫(肌瘤)剥除术及分碎术的无瘤操作,而单孔腹腔镜技术的"冷刀"袋内旋切创新性的为子宫肌瘤剥除微创手术提供了安全保障,有效的规避了电动旋切器带来的风险,值得推广。






























