
分析重症患者肺炎感染病原菌分布情况及其与炎症因子水平、临床肺部感染评分(clinical pulmonary infection score,CPIS)和血气水平的关系。
选取北京市大兴区人民医院重症医学科(intensive care unit,ICU)2019年1月至2021年2月间收治的80例ICU肺炎感染患者作为观察组,50例疑似肺部感染ICU患者作为对照组。对患者行肺部病原菌检测、炎症因子及血气水平检测,并调查肺部感染程度。利用Spearman相关性检验分析肺炎感染与炎症因子水平、CPIS和血气水平的关系。
观察组革兰氏阳性菌的感染率低于真菌感染和革兰氏阴性菌,其中革兰氏阴性菌感染率最高,进一步分析发现,肺炎克雷伯菌感染率最高,约为25.00%,其次为铜绿假单胞菌约为20.00%;观察组血中白介素6(interleukin,IL-6)、IL-18、CIPS及肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平明显高于对照组,且差异有统计学意义(P<0.05);观察组动脉血中氧饱和度(arterial oxygen saturation,SaO2)、氧分压(arterial partial pressure of O2,PaO2)水平明显低于对照组,二氧化碳分压(arterial partial pressure of CO2,PaCO2)水平明显高于对照组,且差异有统计学意义(P<0.05);ICU患者肺炎感染与IL-6、IL-18、TNF-α、CPI评分、PaCO2呈明显正相关关系,与SaO2、PaO2呈显著负相关关系,且差异有统计学意义(P<0.05)。
ICU肺炎感染患者中革兰氏阴性菌感染率最高,患者体内炎症因子水平、CPIS及血气水平处于显著异常状态,且ICU患者肺炎感染与IL-6、IL-18、TNF-α、CPIS、PaCO2呈明显正相关关系,与SaO2、PaO2呈显著负相关关系。

本刊版权归人民卫生出版社有限公司所有。任何机构或个人欲转发本刊图文,请与本刊联系。凡未经授权而转载、摘编本刊文章者,本刊将保留追究其法律责任的权利。
重症医学科(intensive care unit,ICU)是目前医疗体系中重要的抢救危重症患者的场所,ICU患者均需采用多种侵入性诊疗方案进行干预,如使用纤维支气管镜或呼吸机治疗、气管切开、气管插管等,因此临床中易导致患者合并出现呼吸机相关肺炎[1]。临床中患者由于大量使用抗菌药物及侵入性操作,病原学变迁速度及细菌耐药性变化较快[2]。ICU患者合并肺炎后易出现住院日延长、病情加重、患者经济负担增加、死亡率增高,严重影响患者预后及生活质量[3]。因此,有效监测ICU患者肺炎感染病原菌分布有利于正确指导干预[4]。本研究选取我院收治的ICU患者呼吸机相关肺炎作为研究对象,分析ICU患者肺炎感染病原菌分布情况及其与炎症因子水平和肺部感染评分、血气水平的关系。
选取北京市大兴区人民医院ICU于2019年1月至2021年2月间收治的80例呼吸机相关肺炎患者作为观察组,同期选取50例排除肺部感染但入组时疑似肺部感染ICU患者作为对照组。本研究经我院伦理委员会审议并批准。
本组研究中应用自然咳痰法采集所有观察组患者的痰液标本,均在入组后立即采集,将其置入无菌容器内,后采用法国生物梅里埃公司的VITEK2 COMPACT全自动微生物鉴定系统对病原菌分布情况进行系统性检测和分析,所有操作均严格遵照仪器标准化操作流程(standard of procedure,SOP)进行。
采集受试者空腹静脉血,离心10min取上清,采用酶联免疫吸附法检测患者血中白介素6(interleukin,IL-6)、IL-18及肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)等炎症因子水平,所用试剂盒均购买自杭州联科生物科技有限公司,并严格遵照试剂盒操作说明书进行检测。采集患者动脉血3ml,利用GE300型气血电解质分析仪检测患者动脉血氧分压(arterial partial pressure of O2,PaO2)、二氧化碳分压(arterial partial pressure of CO2,PaCO2)、血氧饱和度(arterial oxygen saturation,SaO2)水平行动脉血气分析,并遵照仪器SOP进行操作。
对患者肺部感染程度进行系统性评估,通过检测患者白细胞计数、氧合情况、体温、气管内分泌物性状、肺部浸润影、胸部X线片、气管吸取物培养、病情进展等情况进行评估,患者肺部感染程度越严重其分数越高,总分12分。
采用SPSS 20.0行统计学分析,采用百分率表示患者性别、病原菌感染等计数资料并行卡方检验分析组间差异,采用( ±s)表示年龄、呼吸机使用、ICU入住时间、治疗费用、炎症因子、血气分析及肺部感染调查等符合正态分布计量资料并行t检验分析组间差异,利用Spearman相关性检验分析呼吸机相关肺炎与炎症因子水平、肺部感染评分和血气水平的关系。P<0.05为差异有统计学意义。
±s)表示年龄、呼吸机使用、ICU入住时间、治疗费用、炎症因子、血气分析及肺部感染调查等符合正态分布计量资料并行t检验分析组间差异,利用Spearman相关性检验分析呼吸机相关肺炎与炎症因子水平、肺部感染评分和血气水平的关系。P<0.05为差异有统计学意义。
观察组研究对象80例,年龄(48.29±9.32)岁,住院时间(7.48±2.81)个月,男51例,女29例,建立人工气道72例,慢性阻塞性肺疾病急性加重期21例;对照组50例排除肺部感染但入组时疑似肺部感染ICU患者中年龄(49.12±10.45)岁,住院时间(7.51±2.95)个月,男31例,女19例,建立人工气道46例,慢性阻塞性肺疾病急性加重期12例。两组患者年龄、住院时间、性别、人工气道干预率等一般资料无明显差异(P>0.05),具有可比性。
观察组患者中革兰氏阳性菌的感染率低于真菌感染和革兰氏阴性菌,其中革兰氏阴性菌感染率最高。进一步分析发现,患者中肺炎克雷伯菌感染率最高,约为25.00%,其次为铜绿假单胞菌约为20.00%,见表1。
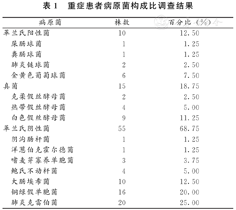
重症患者病原菌构成比调查结果
重症患者病原菌构成比调查结果
| 病原菌 | 株数 | 百分比(%) | |
|---|---|---|---|
| 革兰氏阳性菌 | 10 | 12.50 | |
| 屎肠球菌 | 1 | 1.25 | |
| 粪肠球菌 | 1 | 1.25 | |
| 肺炎链球菌 | 2 | 2.50 | |
| 金黄色葡萄球菌 | 6 | 7.50 | |
| 真菌 | 15 | 18.75 | |
| 克柔假丝酵母菌 | 2 | 2.50 | |
| 热带假丝酵母菌 | 4 | 5.00 | |
| 白色假丝酵母菌 | 9 | 11.25 | |
| 革兰氏阴性菌 | 55 | 68.75 | |
| 阴沟肠杆菌 | 1 | 1.25 | |
| 洋葱伯克霍尔德菌 | 1 | 1.25 | |
| 嗜麦芽寡养单胞菌 | 3 | 3.75 | |
| 鲍氏不动杆菌 | 4 | 5.00 | |
| 大肠埃希菌 | 10 | 12.50 | |
| 铜绿假单胞菌 | 16 | 20.00 | |
| 肺炎克雷伯菌 | 20 | 25.00 | |
观察组患者血中IL-6、IL-18及TNF-α水平明显高于对照组,且差异有统计学意义(P<0.05),见表2。
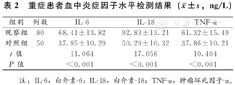
重症患者血中炎症因子水平检测结果( ±s,ng/L)
±s,ng/L)
重症患者血中炎症因子水平检测结果( ±s,ng/L)
±s,ng/L)
| 组别 | 例数 | IL-6 | IL-18 | TNF-α |
|---|---|---|---|---|
| 观察组 | 80 | 68.41±13.82 | 92.83±13.21 | 61.32±15.49 |
| 对照组 | 50 | 37.95±10.29 | 50.29±10.32 | 37.86±10.21 |
| t值 | 11.064 | 17.056 | 10.404 | |
| P值 | <0.001 | <0.001 | <0.001 |
注:IL-6,白介素-6;IL-18,白介素-18;TNF-α,肿瘤坏死因子-α。
观察组患者CPIS明显高于对照组,且差异有统计学意义(P<0.05),见表3。

重症患者CPIS调查结果( ±s)
±s)
重症患者CPIS调查结果( ±s)
±s)
| 组别 | 例数 | CPIS(分) |
|---|---|---|
| 观察组 | 80 | 6.28±1.16 |
| 对照组 | 50 | 2.02±0.32 |
| t值 | 31.013 | |
| P值 | 0.000 |
注:CPIS,临床肺部感染评分。
观察组患者外周动脉血中SaO2、PaO2水平明显低于对照组,PaCO2水平明显高于对照组,且差异有统计学意义(P<0.05),见表4。
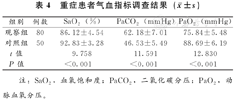
重症患者气血指标调查结果( ±s)
±s)
重症患者气血指标调查结果( ±s)
±s)
| 组别 | 例数 | SaO2(%) | PaCO2(mmHg) | PaO2(mmHg) |
|---|---|---|---|---|
| 观察组 | 80 | 86.12±4.54 | 62.18±7.01 | 75.84±5.48 |
| 对照组 | 50 | 92.83±3.28 | 46.53±5.49 | 88.69±6.19 |
| t值 | 9.758 | 11.591 | 12.830 | |
| P值 | <0.001 | <0.001 | <0.001 |
注:SaO2,血氧饱和度;PaCO2,二氧化碳分压;PaO2,动脉血氧分压。
利用Spearman相关性检验分析肺炎感染与炎症因子水平、CPIS、血气水平的关系,ICU患者肺炎感染与IL-6、IL-18、TNF-α、CPIS、PaCO2呈明显正相关关系,与SaO2、PaO2呈显著负相关关系,且差异有统计学意义(P<0.05),见表5。
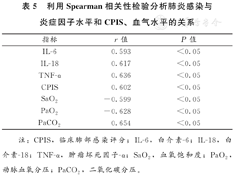
利用Spearman相关性检验分析肺炎感染与炎症因子水平和CPIS、血气水平的关系
利用Spearman相关性检验分析肺炎感染与炎症因子水平和CPIS、血气水平的关系
| 指标 | r值 | P值 |
|---|---|---|
| IL-6 | 0.593 | <0.05 |
| IL-18 | 0.617 | <0.05 |
| TNF-α | 0.636 | <0.05 |
| CPIS | 0.602 | <0.05 |
| SaO2 | -0.599 | <0.05 |
| PaO2 | -0.628 | <0.05 |
| PaCO2 | 0.654 | <0.05 |
注:CPIS,临床肺部感染评分;IL-6,白介素-6;IL-18,白介素-18;TNF-α,肿瘤坏死因子-α;SaO2,血氧饱和度;PaO2,动脉血氧分压;PaCO2,二氧化碳分压。
ICU是目前医疗机构中对危重症患者进行收治的主要场所,一般情况下ICU患者其机体免疫功能相对低下,且由于患者在救治过程中需接受大量侵袭性操作,导致患者出现感染的疾病风险显著升高。有学者指出,临床中有效控制ICU患者出现感染具有十分重要的临床意义[6]。ICU患者合并出现呼吸道感染的威胁因素众多,如包括患者自身免疫功能差、年龄偏大、肝肾功能不全、严重头部损伤、中重度基础性疾病等自身因素[7]。有学者对ICU住院患者临床中下呼吸道感染的致病菌进行调查发现,在全部感染的病原菌中以革兰氏阴性菌为主,其中又以铜绿假单胞菌、鲍曼不动杆菌、肺炎克雷伯菌、大肠埃希菌、金黄色葡萄球菌均为主,但也有研究发现不同地区医疗机构的主要致病菌存在一定差异性[8]。临床中ICU患者需采用大量抗菌剂进行干预,因此易引起患者菌群失调,导致菌群间相互作用,诱发非发酵菌出现异常生长和定植,这也是临床中重要的诱发呼吸道感染的致病菌[9]。目前,临床中对ICU患者肺炎感染的因素进行系统性分析及患者病情评估因素具有重要临床意义。
有学者指出,氧化应激反应和炎症反应在患者病情进展过程中起到重要作用[10]。本组研究结果显示,观察组革兰氏阳性菌的感染率低于真菌感染和革兰氏阴性菌,肺炎克雷伯菌感染率最高,约为25.00%,其次为铜绿假单胞菌约为20.00%。观察组患者血中IL-6、IL-18、TNF-α、CPIS评分、SaO2、PaO2水平明显低于对照组,PaCO2水平明显高于对照组。采用Spearman相关性检验分析发现,ICU患者肺炎感染与IL-6、IL-18、TNF-α、CPIS评分、SaO2、PaO2呈明显正相关关系,与PaCO2呈显著负相关关系。有研究发现,当病原菌入侵机体后会对呼吸道黏膜和上皮细胞造成直接损伤,并导致体内释放大量氧自由基和炎症因子,诱发肺部局部出现炎症反应,加重肺损伤,且伴随体内炎症反应加重导致体内氧化和抗氧化失衡,出现严重的氧化应激反应和气道黏膜反应,同时体内炎症反应还会导致DNA损伤,加重肺组织损伤,促进肺炎的发生和发展[11]。CPIS和血气分析是目前对患者肺部功能进行评估的主要指标之一,通过评估肺炎患者上述指标可有效分析患者肺部损伤程度,评价肺炎对机体免疫功能造成的间接影响[12,13]。有学者指出,随着ICU患者肺炎感染病情加重,肺部损伤程度加重,血气指标恶化,CPIS增高,会对患者机体免疫力造成负面影响,诱发机体抵抗能力降低,并导致出现二次感染,形成负反馈循环,加重病情[14,15]。
综上所述,ICU肺炎感染患者中革兰氏阴性菌感染率最高,患者体内炎症因子水平、CPIS及血气水平处于显著异常状态,且ICU患者肺炎感染与IL-6、IL-18、TNF-α、CPIS、PaCO2呈明显正相关关系,与SaO2、PaO2呈显著负相关关系。但本研究未对患者进行长期随访,且未对患者预后质量与各指标的关系进行深入研究和分析,有待后续深入研究和追踪。



























